8 редких и страшных заболеваний, в которые невозможно поверить 9 фото
Содержание:
- Симптомы болезни Девержи
- Симптомы патологического состояния
- Как лечить волосяной лишай
- Инструкция
- Диагностика микоза
- Терапия
- Этиология и патогенез
- Клинические случаи
- Амилоидный лихен
- АТРОФИЧНЫЕ РУБЦЫ, ВОЗНИКШИЕ ПОСЛЕ ПРИМЕНЕНИЯ КУРСА МЕЗОТЕРАПИИ
- БОЛЕЗНЬ ПРИНГЛА-БУРНЕВИЛЛЯ
- БОЛЕЗНЬ МОРБИГАНА
- FACIES LEONINE (ЛЬВИНОЕ ЛИЦО)
- Красный волосяной лишай девержи или лимфома кожи?
- Фолликулярный дискератоз Дарье
- Красный отрубевидный лишай Девержи
- Красный отрубевидный лишай Девержи
- Келоид
- Т-клеточная лимфома кожи
- Т-клеточная лимфома кожи
- Липоидный некробиоз
- Пахидермия
- Cуставной синдром болезни Рейтера
- Фолликулит абсцедирующий подрывающий Гоффмана
- Симптомы патологии
- Этиология заболевания
Симптомы болезни Девержи
Заболевание имеет как характерные проявления, в виде:
- наличия островков здорового эпидермиса, перемежающегося высыпаниями;
- кожные покровы в очаге поражения красного или морковного цвета;
- образование остроконечных папул с кератиновыми пробками.
Так и такие как:
- образование различных по диаметру чешуек шелушения;
- гиперкератинизация кожи ладоней и стоп;
- деформация и изменение цвета ногтевой пластинки;
- формирование конусов Бенье.
Симптомы болезни Девержи встречаются при многих дерматозах и проявляются в виде:
- ощущения стягивания кожи;
- болезненных ощущений, обусловленных трещинами при гиперкератозе;
- зуд, шелушение.
Для заболевания не характерно влияние на общее состояние больного. Иногда в острой фазе оно может сопровождаться незначительным изменением состояния.

Симптомы патологического состояния
Из-за того, что болезнь Девержи на начальных этапах своего развития схожа с другими дерматологическими заболеваниями, вначале ее могут диагностировать, как себорею или псориаз.
Существует несколько этапов проявления патологического состояния:
- Первые симптомы. Образование фолликулярных узелков на том месте, где локализуется лишай. Цвет кожного покрова меняется и может быть от светло-розового до красного. Место поражения покрыто огрубевшей кожей, которую можно сравнить с чешуей. Если внимательно посмотреть на лишай, то в его центре можно увидеть маленький роговой шип.
- Усугубление патологического процесса. Если не обращать внимания на небольшие пораженные участки, то через некоторое время объем поражения кожного покрова станет больше. Начнут появляться новые фолликулярные узелки, которые постепенно начнут сливаться между собой. Образованные на месте локализации лишая чешуйки тоже видоизменяются. Их цвет становится желтым или ярко-оранжевым.
- Тяжелая форма. Кожа на местах поражения сильно утолщается. Возможно появление глубоких бороздок.
Патологическое изменение кожных покровов может произойти на любом участке тела. Кроме того, болезнь может поражать слизистые оболочки, ногти и даже волосы.
Волосяной лишай является хронической патологией. У некоторых пациентов ремиссия может произойти самостоятельно, без какого-либо медикаментозного лечения. Довольно часто такие процессы отмечаются после оздоровительных поездок к морю.
У детей болезнь Девержи врожденной формы может полностью исчезнуть по достижении пубертатного возраста. Но в большинстве случаев, если лечение не производилось, патология отступает только на момент полового созревания. После его завершения все симптомы появляются заново.
Как лечить волосяной лишай
Медицинские препараты, используемые в комплексной терапии волосяного лишая:
- ретинол в больших дозах (до 200 тыс. ед. в сутки). Минимальный курс составляет 2 месяца, затем делается такой же по длительности перерыв, и курс повторяют. Так как одной из причин называют недостаток витамина А, рекомендуется внутримышечное введение препарата, чтобы ускорить эффект от процедур;
- препараты общеукрепляющего действия, в том числе гомеопатические, из продуктов пчеловодства (при отсутствии аллергии на мед и продукты пчеловодства);
- обработка поверхности кожи проводится препаратами противомикробного и антисептического действия – хлоргексидином, фукорцином, зеленкой и другими;
- в случае острого протекания болезни назначаются антибиотики, которые лечащий врач подбирает индивидуально. Курс такой терапии обычно длится не более 14 дней. Вместе с этими препаратами целесообразно принимать витамины группы В и С;
- для очищения кожи от ороговевшего эпителия используют разнообразные мази на основе салицила;
- после подсушивания салицилсодержащими препаратами, применяют мази на основе дегтя или нафталанской нефти, имеющие ранозаживляющее действие;
- физиотерапевтические процедуры с применением гидрокортизоновой мази или Аевита. Используется фонофорез, процедуры проводятся через день, и их количество должно быть не менее 20 – минимальный курс лечения болезни. Через месяц физиотерапию можно повторить, используя уже другой препарат.
Лечение волосяного лишая препаратами домашнего приготовления, с использованием народных рецептов на основе лекарственных трав – неплохое дополнение к медикаментозному лечению болезни. Одни только народные средства максимального эффекта не принесут. Крайний случай – непереносимость лекарственных препаратов или легкое течение болезни.
Некоторые народные рецепты, которые признаны официальной медициной и считаются наиболее действенными в лечении болезни Девержи (красного волосяного лишая).
Отвар девясила. Нужно взять 2 ст.л. сухого корня и залить его половиной стакана крутого кипятка. Поставить на водяную баню и пропарить около 10-15 мин. Дать остыть, процедить и пить по столовой ложке трижды в день.

Мазь из сухофруктов – специфический метод лечения болезни Девержи. Берется 2 ст.л. с горкой изюма (желательно светлого). Ягодки промыть под проточной холодной водой и залить стаканом кипятка. Дать настояться около получаса. Затем воду слить в стакан – ее можно выпить как витаминный напиток, богатый солями калия и другими микроэлементами. Ягоды растереть в деревянной ступке и полученной кашицей натирать пораженные участки кожи. Эффект наступает уже после двух-трех применений.

Травяные ванны признаны полезными в лечении болезней кожи. Используется трава ромашки, череды, девясила, шалфея. Их можно брать в сборе или по отдельности. 2 ст.л. сырья залить двумя литрами крутого кипятка и дать настояться час. Затем полученный настой процедить и добавить в теплую ванну. Принимать такие процедуры нужно каждый день. После смазывать тело мазями, ускоряющими заживление ран. Если имеется зуд, применяют мази с кортикостероидами.

Для предотвращения волосяного лишая (болезни Девержи) нужно вовремя лечить патологические состояния и хронические болезни эндокринной системы, избегать воздействия агрессивных химических веществ. Правильное питание, богатое витаминами, поможет не только в профилактике этой болезни, но и укрепит организм в целом.
https://youtube.com/watch?v=nBZL8_2L0zw
Инструкция
- Причины развития болезни Девержи не известны. В основе процесса находится образование в эпидермисе роговых фолликулярных пробок. Заболевание сопровождается умеренно выраженной воспалительной инфильтрацией сосочкового слоя дермы вокруг волосяных фолликулов и сосудов. Клинические признаки болезни могут появиться в любом возрасте. Чаще всего она имеет хроническое течение с периодами ремиссий и обострений. Возможно и острое развитие патологии.
- К первым симптомам болезни Девержи относят появление на волосистой части головы желтоватых и асбестовидных толстых чешуек, напоминающих проявления себореи, псориаза. Через несколько месяцев или лет появляется главный симптом — мелкие множественные остроконечные фолликулярные папулы желтовато-красного цвета, имеющие роговые чешуйки на вершине. В них можно обнаружить пушковые скрученные волосы. Сыпь локализуется на коже разгибательных поверхностей конечностей, шее, туловище, реже на лице.
- Папулы иногда сливаются в бляшки бледно-красного цвета, имеющие белесоватые плотно сидящие чешуйки на поверхности. Этот симптом особенно выражен в районе локтевых и коленных суставов. В отличие от псориаза, при болезни Девержи в окружности бляшек близко к их границам находятся фолликулярные мелкие конусовидные папулы (так называемые «спутники»). На коже подошв и ладоней появляется стойкая эритема (сыпь) с белесоватыми пластинчатыми чешуйками на поверхности. Иногда наблюдаются глубокие трещины.
- При хроническом течении болезнь Девержи прогрессирует медленно. Диагноз ставят на основании клинической картины, в сомнительных случаях для проводят гистологическое исследование пораженных участков. Больному назначают амбулаторное лечение, в случаях острого течения проводят госпитализацию в дерматологический стационар. В целях терапии применяют витамины А, В2, В12, Е, «Аевит», «Метотрексат», назначают фотохимиотерапию, УФ-облучение. Витамин А используют в повышенных дозах — 300 000-400 000 мг в сутки. При эритродермии назначают кортикостероиды.
- Показаны наружные препараты — кремы с кортикостероидами, витамином А, кератолитические средства, ванны с лекарственными травами. В затяжных случаях рекомендуется санаторно-курортное лечение, гелиотерапия, морские купания. Прогноз для жизни является благоприятным. Часть пациентов излечивается в срок от нескольких месяцев до нескольких лет. Необходимо диспансерное наблюдение у дерматолога. С профилактической целью обострений проводят курсы витаминотерапии.
Диагностика микоза
 Физиотерапия при лишае Девержи
Физиотерапия при лишае Девержи
Лишай Девержи нередко «маскируется» под экземы, псориаз или ихтиоз. Учитывая редкость болезни, некоторые дерматологи и микологи не могут определиться с выводами без развернутого гистологического исследования. Для этого берется срез кожи с измененной поверхностью, который показывает повреждения фолликул, жировых устьев и корней волосинок.
Кроме этого пациенту обязательно проводят следующие процедуры:
- взятие соскоба, помогающее выявить скрытые бактериальные инфекции в клетках эпидермиса;
- осмотр под специальной лампой Вуда;
- УЗИ подкожной клетчатки;
- исследование соскоба с ногтевых пластин;
- подробный анализ крови на содержание некоторых витаминов и гормонов.
Дополнительно проводится взятие проб на аллергические маркеры. Дополнительно может быть проведена работа с генетиком, который определяет наличие дефектного гена.
Терапия
Лечение болезни Девержи, в основном, симптоматическое. Восстановление структуры кожных покровов происходит под действием ретиноидов, таких как Неотигазон или его аналогов Бероксан, Оксорален, Аммифурин. Лечение длительное, улучшение состояния отмечается через 1 месяц приема в рекомендованной для взрослых пациентов дозе. Иногда требуется повышение дозировки.
Решение о коррекции дозы препарата принимает врач. Средний период разрешения патологии составляет 9 мес., но может наступить и после 4 лет лечения. Для минимизации побочных эффектов действия ретиноидов в виде сухости кожи и слизистой назначаются кремы с витамином А, ванны с эфирными маслами. Из-за того, что побочные действия отмечаются у большинства пациентов, принимающих Неотигозон, целесообразность его применения, дозировку и длительность курса решает лечащий врач.
При лечении болезни Деворжи у детей, Неотигозон применяется в крайних случаях. Для компенсации негативного воздействия препарата на организм назначают поддерживающую медикаментозную терапию с применением гепатопротекторов, желудочных ферментов, витамина В и никотиновой кислоты. Схему лечения разрабатывает врач в каждом конкретном случае, исходя из индивидуальных особенностей, возраста и сопутствующих заболеваний.
Если терапия Неотигозоном не эффективна, то может быть назначен Метотрексат в низкой дозировке. Так же показано курсовое лечение витамином А, в высокой дозировке в течение месяца. После перерыва, курс продолжают.
Чтобы обеспечить усвоение витамина А рекомендуется применение андрогенов, для увеличения ретинолсвязывающего белка в крови. Дополнительно назначают витаминизацию с применением поливитаминных комплексов или монопрепаратов витаминов В и Е.
Местная терапия большого значения не имеет, но улучшает состояние пациента. Назначаются мази на основе салициловой, яблочной кислоты, что снижает выраженность эритемы. При лечении детей предпочтение отдается именно местной терапии. Назначают мази и кремы кератолитического действия, питательные и смягчающие. При тяжелом течении патологии назначают препараты с кортикостероидами.
В составе комплексного лечения используются методы физеотерапии:
- электрофорез с кортикосероидами;
- гидротерапию: сульфидные, радоновые ванны.
В литературе приводятся данные клинических исследований, которые свидетельствуют об эффективности при сочетанном использовании ретиноидов и ПУВА-терапии (фотохимеотерапии). Рекомендовано санаторно-курортное лечение, морские купания.
Нет общего мнения о правильности назначения УФО, так как повышенная инсоляция вызывает обострение процесса.
Длительное лечение требует тщательного подхода к выбору препаратов. Ограниченные возможности терапии ретиноидами есть у пациентов с заболеваниями печени, другими отягощениями состояниями, а так же детям и возрастным больным. Поэтому как лечить и чем, то есть разработка стратегии терапии, решает только лечащий врач.
Благоприятный исход и быстрое разрешение характерно для детей и подростков. В половине случаев, в этой возрастной категории выздоровление от болезни Девержи происходит в течение 2 лет. У взрослых процесс выздоровления может затянуться.
После излечения пациент находится на диспансерном наблюдении у дерматолога. В целях профилактики рецидива проводятся курсы витаминотерапии.
Этиология и патогенез
Причины возникновения заболевания до сих пор неизвестны. Ученые расходятся во взглядах на этиологию патологического процесса. Главенствующей теорией причины дерматоза является наследственная предрасположенность, которая передается аутосомно-доминантным путем.
Кроме данной теории, в результате исследования инфильтрата папул методом иммуноблогинга, было установлено, что имеются изменения кератина, характерные для других дерматозов – нарушение функции кератинизации, что наблюдается при ихтиозе и усиленный процесс пролиферации кератиноцитов, как при псориазе. У многих больных, страдающих от болезни Девержи, также присутствуют нарушения в активности клеток иммунной системы – снижение уровня Т-хелперов и повышение количества Т-супрессоров.
Согласно статистическим данным, частота встречаемости патологии не имеет гендерной зависимости, то есть, болезнь поражает как мужчин, так и женщин. Отсутствуют и возрастные рамки – диапазон заболеваемости от 5 до 75 лет. Патология характеризуется длительным, часто до десятка лет, хроническим течением.
Клиническая картина
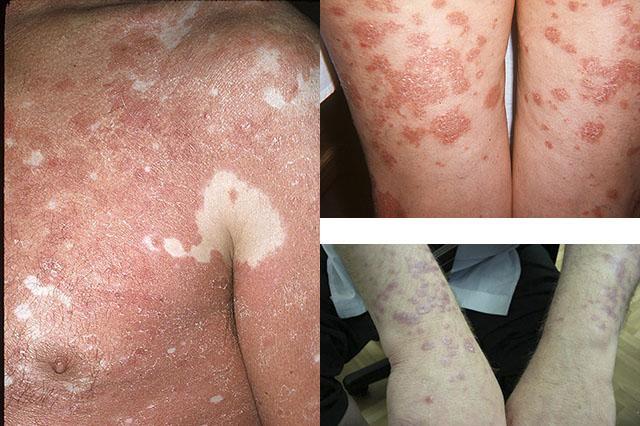
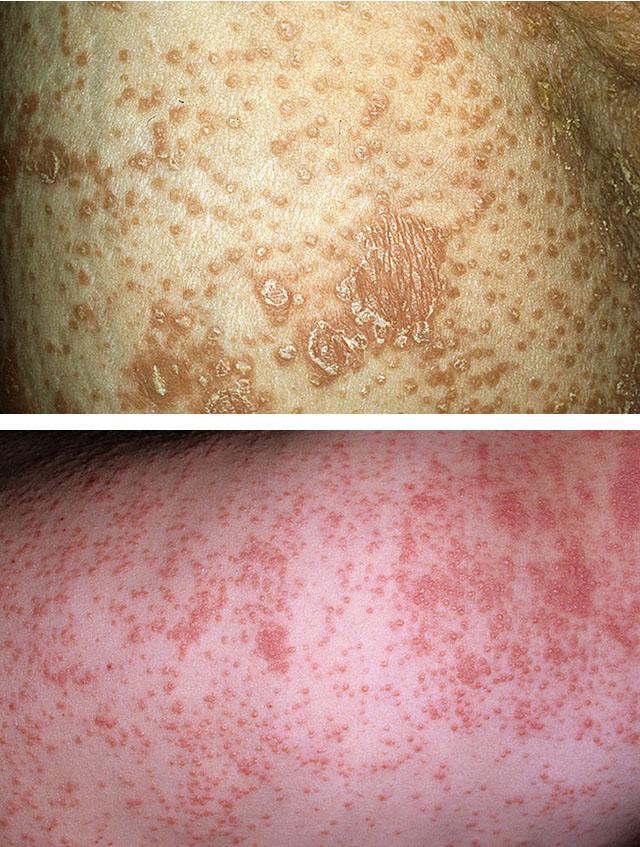
Клинические проявления различаются по локализации. Визуально отмечается появление остроконечных папул, которые при пальпации ощущаются, как шероховатая твердая сыпь. Кроме того, очаг покрыт чешуйками эпидермиса в виде отрубей. Так же отмечается эритема (покраснение и расширение капилляров), что обуславливает название болезни – красный отрубевидный волосяной лишай. Очаги поражения располагаются на суставах конечностей (коленях, локтях), на лице, волосистой части головы.
При внешней схожести прогрессирующего поражения кожных покровов, локализующегося на разгибательных поверхностях конечностей, с проявлениями псориаза, имеются характерные различия – чередование пораженных и здоровых участков кожи в пределах одного очага и наличие кератиновых пробок (конусов Бенье) в папулах пальцев кистей рук. Данные признаки являются дифференциальными при уточнении диагноза.
При болезни Девержи встречается изменение ногтевой пластинки. Под поверхностью ногтя наблюдается пористая волокнистая масса, непосредственно спаянная с поверхностью ногтевой пластины. Цвет ногтей изменяется на желто-коричневый, отмечается продольная исчерченность, утолщение, гиперкератоз. При надавливании на пораженный ноготь больной ощущает боль.
При прогрессировании патологии, а так же одновременно с ее началом появляется ладонно-подошвенный гиперкератоз.
В научной литературе встречаются свидетельства сочетания красного отрубевидного волосяного лишая с такими болезнями, как гипотиреоз, ВИЧ, лейкемия, миастения, злокачественные процессы в организме.
Лишай Девержи может привести к ряду осложнений, например, таких как отставание века от глазного яблока (эктропион), при локализации очага на веке и эритродермия. Часто через поврежденные кожные покровы проникает бактериальная и вирусная инфекция, вызывающая осложнение дерматоза.
Патологический процесс может быть как разлитым, так и четко локализованным, захватывающим, например, симметричные разгибательные поверхности верхних или нижних конечностей.
Исходя из перечисленных этиологических характеристик заболевания, можно ответить на часто задаваемый дерматологам вопрос: «Заразен или нет отрубевидный лишай?». Нет. Заболевание не представляет опасности для окружающих.
Клинические случаи
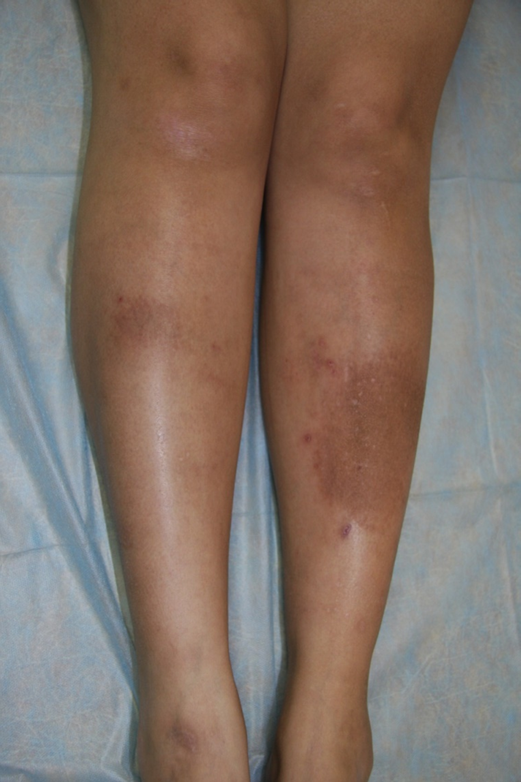
Амилоидный лихен
12 апреля 2017
Пациентка 30 лет обратилась с жалобами на зудящие высыпания в области конечностей, которые беспокоят ее в течение 2 лет.

АТРОФИЧНЫЕ РУБЦЫ, ВОЗНИКШИЕ ПОСЛЕ ПРИМЕНЕНИЯ КУРСА МЕЗОТЕРАПИИ
22 февраля 2017
Пациентка 36 лет. Жалобы на атрофичные рубцы, возникшие после применения курса мезотерапии. Такое маловероятно, но судя по рубцу на щеке, который имеет сосудистую окраску, и наличию у данной пациентки рубчиков «постакне», можно предположить, что это редкий случай, когда мезотерапия спровоцировала атрофию кожи.
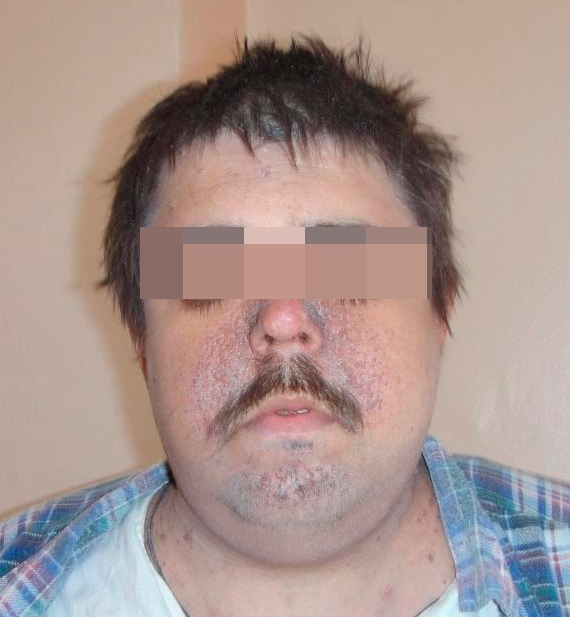
БОЛЕЗНЬ ПРИНГЛА-БУРНЕВИЛЛЯ
22 февраля 2017
В настоящее время это заболевание чаще называют аденомой сальных желез или туберозным склерозом. Заболевание из группы факоматозов, тип наследования аутосомно доминанатный, частота заболевания 1:100 000.
БОЛЕЗНЬ МОРБИГАНА
22 февраля 2017
Пациентка 28 лет, поступила с жалобами на плотный отек верхней половины лица. Диагноз: Болезнь Морбигана
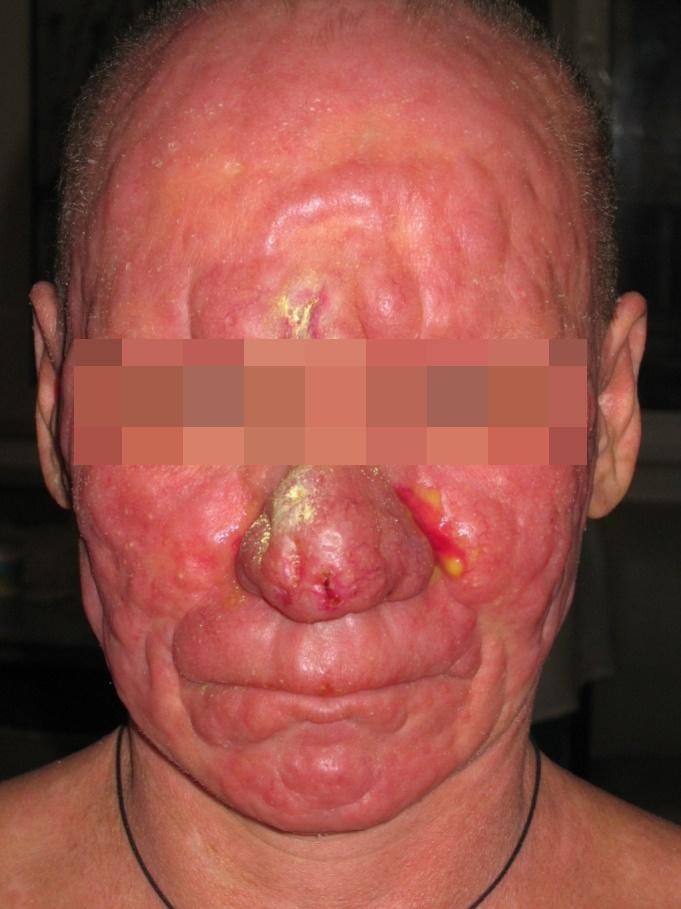
FACIES LEONINE (ЛЬВИНОЕ ЛИЦО)
22 февраля 2017
Facies leonine (львиное лицо), частый симптом при опухолевидной стадии грибовидного микоза. Данная стадия грибовидного микоза характеризуется:
Красный волосяной лишай девержи или лимфома кожи?
1 декабря 2016
Пациент 41 года, обратился с жалобами на высыпания в области туловища и верхних конечностей. Субъективно: незначительный зуд. Считает себя больным в течение 2 лет, первые высыпания появились на коже в подмышечной и паховых областях, постепенно процесс принял распространенный характер. Лечился амбулаторно с диагнозом аллергический дерматит, длительно принимал антигистаминные препараты, использовал кортикостероидные мази, на фоне лечения процесс распространялся.
Фолликулярный дискератоз Дарье
1 декабря 2016
Эффективным препаратом в лечении болезни дискератоза Дарье является неотигазон, назначаемый в дозе 25-30 мг. Как правило, разрешение процесса достигается через 1-1,5 мес.
Красный отрубевидный лишай Девержи
1 декабря 2016
На фотографиях представлена динамика развития клинической картины при болезни Девержи в течение 2 недель. Оба пациента поступили с диагнозом: токсикодермия. Однако на фоне десенсибилизирующего и антигистаминного лечения процесс распространялся и принял характерную картину. На фотографиях видно, что чрез 2 недели процесс имеет практически диффузный характер и хорошо заметны «островки здоровой кожи».
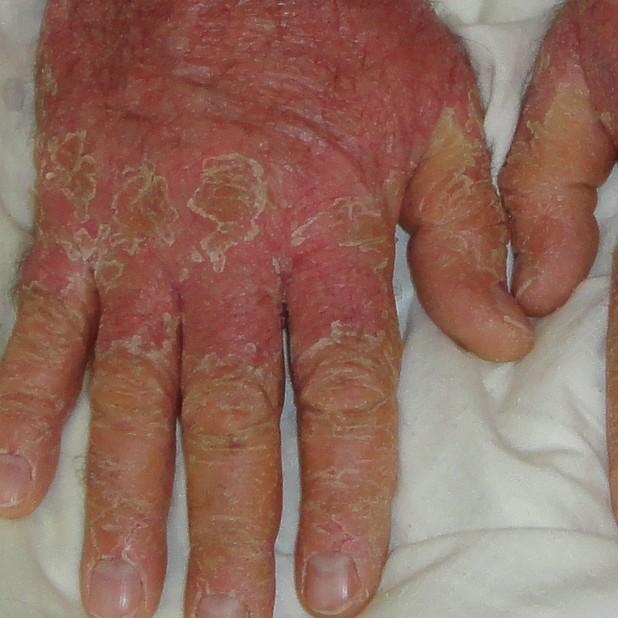
Красный отрубевидный лишай Девержи
1 декабря 2016
Однако, следует учитывать, что данные поражения ногтевых пластинок нельзя заметить в первые месяцы заболевания. Учитывая длительность роста ногтевой пластинки , визуально поражение ногтевой пластики можно отметить на 3-4 мес. течения заболевания.
Келоид
1 декабря 2016
Краткая справка. Келоид — это разрастание плотной фиброзной ткани, которая обычно развивается после заживления поврежденной кожи.
Т-клеточная лимфома кожи
1 декабря 2016
Данная демонстрация фотографий демонстрирует основные из правил тактики терапии больных Т-клеточной лимфомы:
Т-клеточная лимфома кожи
1 декабря 2016
Мужчина 52 лет. Жалобы на зуд, высыпания. В анамнезе длительно протекающий процесс, в течение 6 лет, по данным медицинской карты были выставлены различные диагнозы: аллергический дерматит, микоз туловища, атопический дерматит, хроническая экзема.
Липоидный некробиоз
1 декабря 2016
Пациентка 43 лет, пришла на консультацию с «Pro diagnosi», хотя на мой взгляд, визуально классическое проявление липоидного некробиоза. Со слов пациентки врач такой диагноз предполагала, но не поставила, мотивировав это отсутствием у пациентки сахарного диабета.

Пахидермия
1 декабря 2016
Мужчина 52 лет, поступил с диагнозом псориаз
Однако мы обратили внимание на кожу волосистой части головы. Данные изменения существуют с детства, со слов больного он вынужден бриться наголо, т.к
отросшие волосы имеют лохматый характер.
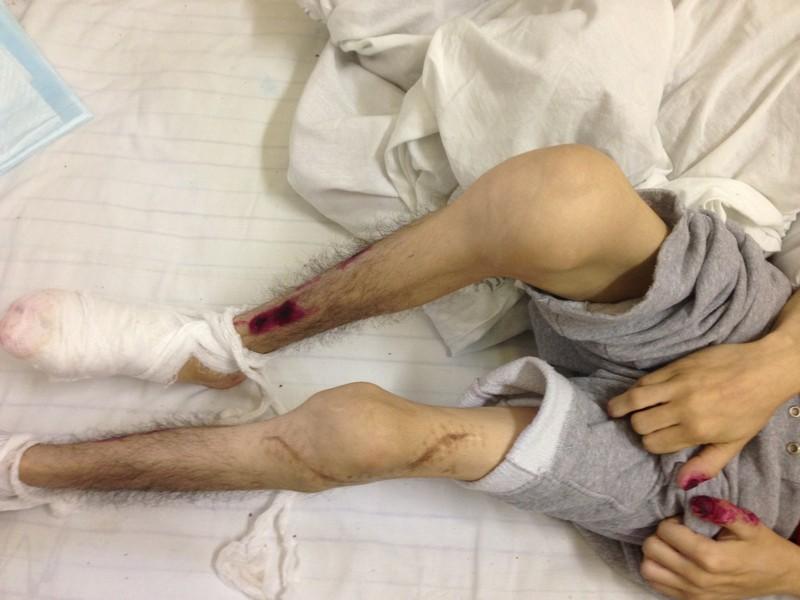
Cуставной синдром болезни Рейтера
1 декабря 2016
Не смотря на внешнюю схожесть обоих пациентов ( мужской пол, кахексия, атрофия мышц, выраженная деформация крупных суставов) данные пациенты имеют различные диагнозы. Часто врачей смущает наличие, так называемых, «псориазиформных высыпаний при болезни Рейтера, однако, суставной синдром при болезни Рейтера отличается от псориатического артрита по нескольким признакам.
Фолликулит абсцедирующий подрывающий Гоффмана
1 декабря 2016
Редкое хроническое гнойное заболевание встречается у мужчин 18-40 лет. Часто сочетается с шаровидными угрями и гидраденитом.В отечественной и зарубежной литературе заболевание традиционно рассматривается как глубокая пиодермия.
Симптомы патологии
Болезнь Девержи имеет несколько этапов течения, когда проявления появляются по нарастающей:
- на отдельных фолликулах появляются узелки, которые имеют игольчатую верхушку. Первый этап болезни отличается небольшим количеством таких образований;
- количество фолликулярных узелков увеличивается, образуя мелкую сыпь красно-розового или темно-красного цвета – характеристика прогрессирования болезни. При «сдирании» на месте узелка образуется небольшое углубление;
- на следующем этапе болезни наблюдается образование папул, увеличение их количества;
- папулы соединяются с соседними, образуя бляшки желто-оранжевого или красного цвета. Их поверхность покрывается белесыми чешуйками, напоминающими отруби (отсюда еще одно название — отрубевидный красный лишай);
- на поверхности бляшек образовываются глубокие кожные бороздки.
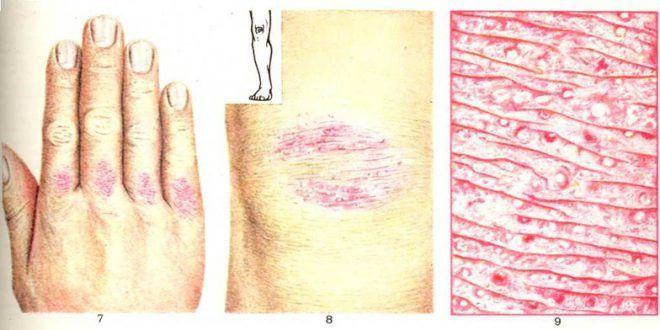
Отличительной чертой болезни Девержи называют наличие участков здоровой кожи, которые резко выделяются на фоне красных или оранжевых пораженных зон.
Характерные места образования бляшек на теле:
- поражаются первая и вторая фаланги пальцев на руках с тыльной стороны, зачастую в процесс вовлечены ногтевые пластины;
- шея в затылочной части с переходом в волосы;
- лицо (страдают больше всего щеки и лоб);
- волосистая часть головы;
- на груди и спине;
- на коленях и локтях с внешней стороны.
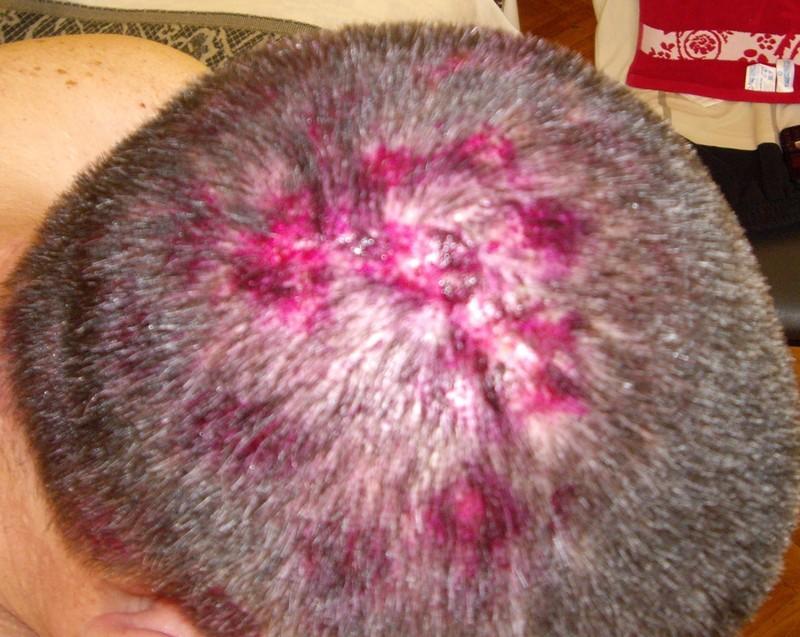
Наиболее часто, особенно у детей, встречается отрубевидный лишай на голове. Его легко спутать со стригущим или обычным плоским лишаем, которые выявляют у детей в 80% случаев кожных приобретенных патологий.
Этиология заболевания
На сегодняшний день нет точно установленной причины, почему развивается красный отрубевидный волосяной лишай, несмотря на то, что само заболевание было исследовано еще в 1856 г. Свое название патология получила в честь ученого Девержи, который занимался изучением болезни.
Известно, что в основе возникновения лишая лежит ороговение фолликулярных пробок в слоях кожного покрова. Это приводит к появлению воспалительного процесса в сосочковом слое дермы, т. е. на поверхности кожи появляется своеобразное утолщение.
Болезнь Девержи может быть как врожденной, так и приобретенной. Считается, что она может передаваться по наследству. Диагностирование дерматоза во взрослом возрасте, как правило, происходит у людей после 50 лет. Иногда патологический процесс развивается во время беременности. При таких обстоятельствах шанс рождения ребенка с данным заболеванием достаточно велик.
Существует несколько теорий относительно того, почему возникает красный волосяной лишай. В их число входят:
- нарушение процесса усвоения витамина А;
- патологические нарушения в работе эндокринной системы;
- интоксикация организма;
- неврологические расстройства.
Считается, что любое серьезное заболевание, от которого сильно страдает иммунная защита организма, может стать причиной появления болезни Девержи.