MED24INfO
Содержание:
- Нарушение слуха при микротии
- Симптомы
- Диагностика папиллом
- Что такое папиллома
- Герпес в ухе у ребенка симптомы, осложнения, лечение
- Диагностика
- Лечение аномалий развития ушной раковины
- Причины папиллом у новорожденных детей и пути передачи инфекции но всегда ли виновен ВПЧ
- Лечение
- Некоторые особенности реконструктивных операций
- Подготовка к полной реконструкции наружного уха
- Диагностика
- Причины и степени тяжести аномалии
Нарушение слуха при микротии
Так как внутреннее ухо развивается из иных источников, нежели среднее и наружное ухо, чаще всего микротия не приводит к полной потере слуха. В основном у пациентов обнаруживается проблема с проведением звука. Если в ходе диагностики будет выявлено, что внутреннее ухо имеет нормальное строение, ребенок сможет использовать слуховые аппараты, чтобы обеспечить достаточное проведение звука через блокированный участок. Но в случае, если улучшения от ношения аппарата нет, показана реконструктивная операция среднего уха и ушной раковины. При этом нужно помнить, что хирургическое лечение такого нарушения слуха – сложная операция, связанная с высоким риском повреждения лицевого нерва.
При этом односторонняя микротия встречается значительно чаще двусторонней, и здоровое ухо обеспечивает моно-восприятие звуков. В этом случае коррекция нарушений слуха не требуется, но вид наружного уха будет доставлять дискомфорт пациенту уже в дошкольном возрасте.
Симптомы

Серные пробки могут длительное время не беспокоить человека (до тех пор, пока пробка полностью не закроет слуховой проход), поэтому остаются незамеченными. В большинстве случаев основной и, пожалуй, единственный симптом – это снижение слуха, причем очень часто это происходит после мытья или купания в водоемах. В результате контакта с водой пробка из ушной серы набухает и закупоривает слуховой проход.
Серная пробка может быть расположена на барабанной перепонке или около нее. Если происходит раздражение ее нервных окончаний, то могут возникнуть рефлекторные симптомы, такие как головные боли, головокружение, кашель и тошнота. В таких случаях нужно незамедлительно обратиться к врачу, поскольку длительное соприкосновение комочка ушной серы с барабанной перепонкой может стать причиной развития воспалительного процесса в среднем ухе.
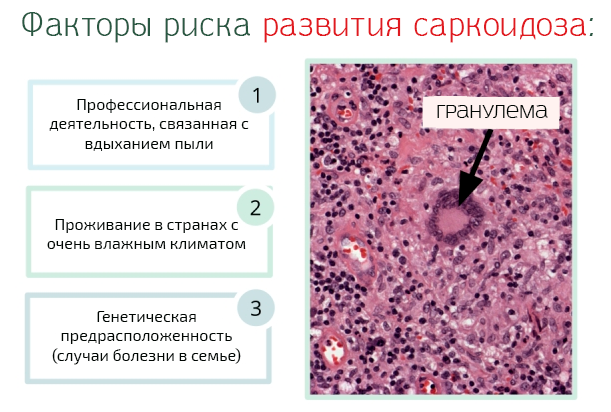
Диагностика папиллом
Диагностировать папиллому в ухе должен дерматолог или врач-отоларинголог. Обнаружив при осмотре новообразование, он рассмотрит вопрос о способах лечения заболевания. Существует множество типов вирусов, каждый из которых имеет свои особенности. Точно его установить позволит ПЦР-диагностика ДНК вируса. Данный вид исследования:
- подтвердит, что возбудителем патологии является вирус папилломы;
- определит его тип;
- установит концентрацию вируса в организме.
Информация о количестве вирусного материала в организме больного необходима для определения примерного времени его заражения, выявления лиц, с которыми больной контактировал, с целью обследования и принятия превентивных терапевтических мер (если вирус представляет опасность для здоровья). Также ПЦР-диагностика показывает статус заболевания – является оно хроническим или пребывает в острой форме из-за резкого снижения защитных способностей организма. Проанализировав полученные данные, врач может подобрать оптимальное лечение.
Если ПЦР-диагностика подтверждает наличие вируса, то проводят дополнительное исследование. Так как главным методом лечения папиллом является удаление, то в ходе оперативного вмешательства проводят биопсию материала для проведения цитологического исследования. Гистологическое изучение ткани папиллом дает более точные результаты, обследованию подлежат сами клетки и структурные особенности ткани. Эти анализы предоставляют точную информацию об изменениях в организме, о возможности малигнизации.
Запущенные, неконтролируемые папилломы гораздо чаще становятся причиной онкологических заболеваний, чем вовремя выявленный вирус папилломы с высокой степенью онкориска.
Особую настороженность больных и специалистов должны вызвать следующие изменения:
- необычный, неравномерный цвет нароста;
- ускорение роста образований (числа и размера);
- изменение формы папилломы, неровные края образований;
- появление болезненности в области наростов;
- папилломы локализуются в ушном проходе и являются помехой функциональности органа слуха.
Диагностирование папилломы уха у ребенка
Кожные покровы детей тонкие, нежные, имеют однородную структуру и цвет. Ушные раковины малышей также упругие, однотонные, поэтому заметить любые новообразования несложно – они моментально выделяются. При появлении папилломы в ушке часто появляется неприятное покалывание, зуд. Родители могут заметить изменения, малыш будет трогать пораженное место, проявлять обеспокоенность. Этот неприятный симптом характерный в большей степени для детей, взрослые же люди имеют менее чувствительную кожу.

Что такое папиллома
Для того, чтобы решить проблему образования нароста нужно более детально разобраться с тем, что это такое.
Папиллома представляет собой новообразование на коже доброкачественного характера. При надлежащем проведении терапевтических мероприятий патология поддается лечению. Запущенность процесса может привести к тяжелым последствиям, таким как перерождение образования в злокачественную опухоль. А это требует проведения других медицинских мероприятий.
Возбудителем патологического явления служит вирус папилломы человека, коротко ВПЧ. Пути попадания ее в организм – мелкие травмы, трещины, которые порой не видны невооруженным человеческим глазом. Но этого бывает достаточным для проникновения вируса в организм и дальнейшего его прогрессирования.
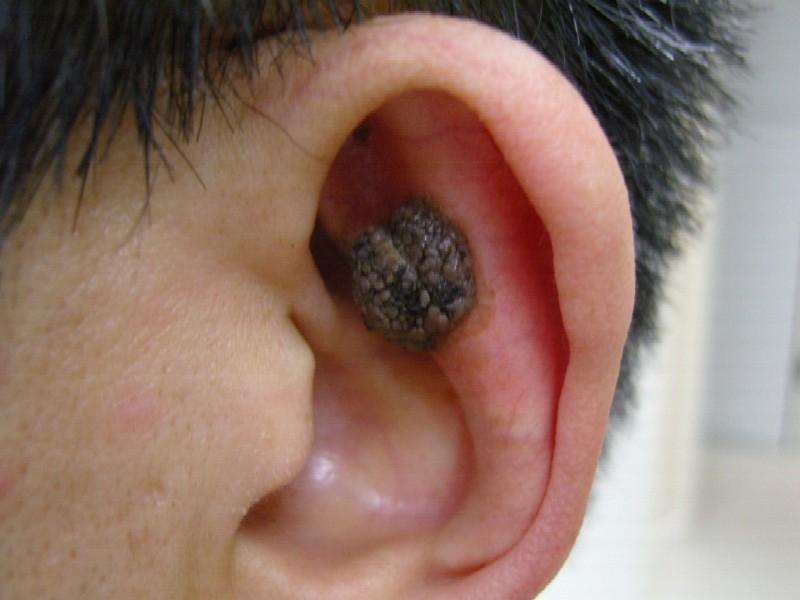
Папиллома в ухе у человека
Явных симптомов развития заболевания на начальном этапе не выявлено. Вирус активизируется на фоне снижения иммунных свойств организма. Причиной этого могут выступать:
- нервные потрясения;
- переохлаждение организма;
- длительный курс лечения антибиотиками;
- наличие микротравм кожных поверхностей;
- приверженность вредным привычкам;
- несбалансированность питания;
- употребление в пищу фастфудов, соленых, копченых, жареных блюд;
- хронические заболевания внутренних органов;
- иммунодефицитное состояние;
- недостаток двигательной активности.
Герпес в ухе у ребенка симптомы, осложнения, лечение
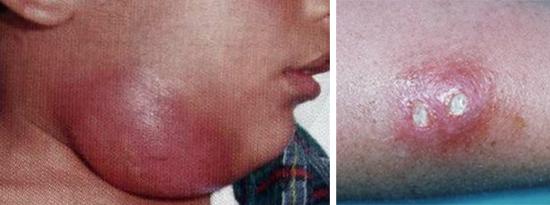
Симптомы герпеса на ушах у ребенка заметны и ощутимы:
- Элементы сыпи – везикулы, маленькие пузырьки в поверхностном слое с прозрачным содержимым локализуются за ухом, на самой ушной раковине (мочке), внутри внешнего слухового прохода и реже – на внешней поверхности барабанной перепонки. Который, если избежать инфицирования и травмирования, на 5-7 день покроется плотной жесткой корочкой. Нестерпимый постоянный зуд в ухе, в области и вокруг высыпаний. Болезненность проявляется при касании к уху и окружающей сыпь, коже. Боли ноющие, жгучие, тянущие, периодически постреливающие по ходу тройничного нерва. Возможен реактивный временный парез лицевого нерва. Отмечается умеренный отек и покраснение кожи уха — снаружи и внутри слухового прохода. Она сухая и горячая на ощупь. У детей всегда сопутствует нарушение общего состояния – подъем температуры, вялость, бледность, плаксивость, сонливость, головная боль. Из-за пораженных нервов и при локализации на барабанной перепонке возможны нарушения слуха и координации, головокружения.
Диагностика инфекции
Диагностика герпеса в ухе проводится только врачом-отоларингологом на основании внешних признаков, анамнеза, общего терапевтического осмотра. При необходимости проводится исследование соскоба из пузыря, для типирования болезни
Для предупреждения возможных осложнений со стороны черепно-мозговых нервов, важно правильно дифференцировать тип вируса. При I типе сыпь ограничивается раковиной уха и окружающей кожей, боли незначительны, белее выражен зуд, часто сопутствует сыпи на губах или во рту
III тип – всегда проходит с акцентом на болевом синдроме и двигательных дисфункциях мимических мышц, локализация сыпи в глубине слухового прохода и на барабанной перепонке.
Диагностика
Постановка диагноза любой патологии этой группы основывается на внешнем осмотре области уха. Вне зависимости от варианта аномалии ребенка направляют на консультацию к отоларингологу для исключения или подтверждения нарушений со стороны звукопроводящего или звуковоспринимающего аппарата. Диагностическая программа состоит из следующих исследований:
-
Оценка слухового восприятия.
Базовый метод диагностики. Проводится при помощи звучащих игрушек или речи, резких звуков. В ходе теста врач оценивает реакцию ребенка на звуковые раздражители разной интенсивности в целом и со стороны каждого уха. -
Тональная пороговая аудиометрия .
Показана детям старше 3-4 лет, что обусловлено необходимостью понимания сути исследования. При изолированных поражениях наружного уха или их сочетании с патологиями слуховых косточек на аудиограмме отображается ухудшение звуковой проводимости при сохранении костной. При сопутствующих аномалиях кортиевого органа снижаются оба параметра. -
Акустическая импедансометрия и ABR-тест.
Эти исследования могут проводиться в любом возрасте. Цель импедансометрии – изучить функциональные возможности барабанной перепонки, слуховых косточек и выявить нарушение работы звуковоспринимающего аппарата. При недостаточной информативности исследования дополнительно используется ABR-тест, суть которого заключается в оценке реакции структур ЦНС на звуковой раздражитель. -
КТ височной кости .
Ее применение оправдано при подозрении на выраженные пороки развития височной кости с патологическими изменениями звукопроводящей системы, холестеатому . Компьютерная томография выполняется в трех плоскостях. Также по результатам этого исследования решается вопрос о целесообразности и объеме операции.
Лечение аномалий развития ушной раковины
Основной метод лечения – оперативный. Его цели – устранение косметических недостатков, компенсация кондуктивной тугоухости и предотвращение осложнений. Подбор техники и объема операции основывается на характере и выраженности дефекта, наличии сопутствующих патологий. Рекомендуемый возраст проведения вмешательства – 5-6 лет
К этому времени заканчивается формирование ушной раковины, а социальная интеграция еще не играет столь важной роли. В детской отоларингологии используются следующие хирургические методики:
-
Отопластика .
Восстановление естественной формы ушной раковины выполняется двумя основными способами – при помощи синтетических имплантатов или аутотрансплантата, взятого из хряща VI, VII или VIII ребра. Проводится операция по Танзеру-Бренту. -
Меатотимпанопластика .
Суть вмешательства – восстановление проходимости слухового канала и косметическая коррекция его входного отверстия. Наиболее распространенная методика – по Лапченко. -
Слухопротезирование.
Целесообразно при тяжелой тугоухости , двухстороннем поражении. Применяются классические протезы или кохлеарные имплантаты . При невозможности компенсировать кондуктивное нарушение слуха при помощи меатотимпанопластики используются приборы с костным вибратором.
Причины папиллом у новорожденных детей и пути передачи инфекции но всегда ли виновен ВПЧ
С чем легко спутать папилломы, в том числе и у новорожденных детей?
- Невусы (родинки), которые часто внешне похожи на папилломы. Врожденные невусы обнаруживаются у 1% всех малышей (патология поражает исключительно представителей европеоидной расы).
- Контагиозный моллюск в постнатальном периоде, который иногда очень точно внешне имитирует папиллому, имея ножку или вытянутую форму. В отличие от папилломы, моллюск чрезвычайно быстро распространяется по коже и гораздо более активно передается другим при любых контактах, в том числе – бытовым путём.
- Меланома – врожденная, или появляющаяся в первые недели после рождения. Внешне может быть похожа на папиллому и точно так же возвышаться над поверхностью кожи или слизистых, но в подавляющем большинстве случаев меланома имеет темную пигментацию. Хотя встречаются и обесцвеченные варианты.
- Врожденные небольшие дефекты кожи с сосочковыми разрастаниями, которые не являются следствием инфицирования ВПЧ.
Чтобы диагностировать вышеназванные заболевания, проявляющиеся папилломоподобными образованиями, и дифференцировать их от истинной папилломы новорожденных, в каждом конкретном случае назначают необходимый комплекс обследования.
- Острый дефицит иммунитета.
- Погрешности в работе пищеварительной системы.
- Аллергозы.
Вирусное инфицирование ВПЧ может происходить в момент рождения ребенка или в постнатальном периоде.
Важный фактор профилактики папилломы у новорожденного — до беременности пройти обследование, и при необходимости — лечение!
Ещё совсем недавно практически единственной причиной всех папилломоподобных образований на коже у только что родившихся детей категорично считали заражение вирусом папилломы человека, которое происходит в момент движения ребенка по родовым путям матери и контакт его кожи с её слизистыми.
Однако, не так давно была установлена способность вируса проникать через плаценту во время беременности и провоцировать появление папиллом у плода – а значит, ребенок может быть атакован вирусом и внутриутробно.
В постнатальном периоде вирус может быть перенесен в организм малыша также от медицинского персонала с носительством ВПЧ, через грязные инструменты и предметы обихода – то есть, контактным путем.
Как же ВПЧ передается ребенку внутриутробно?
Очень высокая способность ВПЧ передаваться от организма к организму объясняется его очень малыми размерами – вирус может проникать даже через 3-5-ти микронные поры в презервативах (поэтому от вируса ВПЧ – увы! – может не защитить даже этот способ защиты при половом контакте).
Кроме того, существует более 100 разновидностей ВПЧ – из них одни виды более инертны в отношении заражения, другие – более агрессивны.
Установлено, что ВПЧ может «умело» маскироваться в организме и до поры до времени никак не проявлять себя в лабораторных анализах – это так называемая болезнь «непродуктивного типа».
Приходится говорить о довольно распространенных случаях нераспознанного присутствия ВПЧ в организме будущей мамы, а также консервативного лечения при положительных данных диагностики на вирус, которое не приносит ожидаемых результатов.
Поэтому, если ребенок рождается уже с дефектом кожи, вызванным именно ВПЧ, то причина этому одна: внутриутробное заражение от матери, в организме которой присутствует вирус.
О механизме внутриутробной передачи ВПЧ плоду на сегодняшний день данных нет, этот вопрос изучается.
Лечение
Серную пробку в ухе всегда видно невооруженным глазом. Но пытаться удалить ее самостоятельно не стоит, особенно ватной палочкой, которая протолкнет пробку еще глубже в ушной проход, или острыми предметами, которыми можно повредить барабанную перепонку.
Для того чтобы удалить пробку из ушного прохода, следует обратиться к оториноларингологу, хотя эту несложную процедуру может выполнить врач любой специальности. Серные пробки могут быть мягкой консистенции (пастообразные, пластилинообразные), а могут быть сухими и твердыми.
Если серная пробка мягкой консистенции, то врач начинает ее вымывание сразу. Для этого используется шприц (без иглы), наполненный теплой водой или физиологическим раствором. Под напором сера вымывается из ушного прохода. Эта процедура абсолютно безболезненна и безопасна, ее легко переносят даже маленькие дети.
Иногда врач может прибегнуть к так называемому сухому методу удаления серной пробки, применяемому в тех случаях, когда пациенту противопоказано промывание. Врач при помощи специального ушного зонда под контролем зрения аккуратно удаляет скопившуюся серу из ушного прохода. Эту процедуру, в отличие от промывания из шприца, должен выполнять только оториноларинголог.
Если пробка сухая и твердая и не поддается вымыванию напором воды, то в течение нескольких дней необходимо будет закапывать в ушной проход 3–4 капли 3%-ным раствором перекиси водорода 3–4 раза в сутки. Это необходимо для того, чтобы размягчить пробку перед промыванием. Обычно для размягчения комочка серы, закупорившего ушной проход, достаточно 3 дней.
Если серная пробка очень плотная или недостаточно размокла после применения раствора перекиси водорода, то для ее размягчения можно воспользоваться препаратом А-церумен. Это средство разработано специально для размягчения ушных пробок. Для того чтобы подготовить ухо к промыванию в кабинете у врача, достаточно закапать половину флакона (1 мл) препарата в слуховой проход на несколько минут.
Единственный способ удаления серной пробки в домашних условиях – это растворение ее средством А-церумен или другим препаратом для церуменолизиса. Однако полное растворение ушной пробки происходит только в 25 % случаев. В остальных случаях для полного очищения уха все же необходимо промывание. Применять препарат необходимо согласно инструкции, учитывая наличие противопоказаний. А-церумен можно применять у детей с 2,5 лет. Для гигиены ушей и размягчения серных пробок у детей более младшего возраста (с 2 месяцев) после консультации с педиатром возможно применение препарата Ремо-Вакс.
Профилактика образования серных пробок необходима людям, длительное время пребывающим в условиях повышенной запыленности или влажности, применяющим слуховые аппараты и аудиоаппаратуру с креплением внутри уха. Для этой цели следует использовать препараты для церуменолизиса (растворения серных пробок).
Некоторые особенности реконструктивных операций

В пластической хирургии различают следующие посттравматические полнослойные дефекты уха:
- Частичные, которые подразделяют на дефекты верхней, средней и нижней трети уха.
- Мочки уха.
- Врожденное отсутствие или полная утрата органа в результате механического, химического или термического повреждения, которая встречается очень редко. Даже при наиболее тяжелых травмах, как правило, сохраняется часть органа и наружного слухового канала. Внешне (клинически) врожденная и посттравматическая патологии очень схожи, однако подходы к их хирургической коррекции во многом отличаются.
Если воссоздание уха у взрослых обусловлено травмой, то реконструкция ушной раковины у детей чаще необходима в связи с врожденными аномалиями. При этом аномальное ее развитие может быть самостоятельной врожденной патологией, но, как правило, оно сочетается с атрезией наружного слухового канала, нарушением анатомического строения височной кости и других элементов среднего и внутреннего уха, сопровождающихся нарушением слуховой функции, а также (реже) с различными аномалиями развития лица.
Трудности реконструктивной хирургии уха обусловлены сложным рельефом органа, тонкостью и упругостью хрящевой пластины, множественными изгибами хрящевого каркаса, покрытыми плотной и тонкой кожей. Весь каркас уха, по сути, является отдельной уникальной трехмерной структурой, выступающей в области боковой поверхности головы. Количественное соотношение между его тканями, представленными хрящом и кожей, которая его покрывает, промежуточной тканью и другими компонентами варьирует в различных пределах.
Нередко кровоснабжение каркаса, обладающего почти полной автономностью, достаточно скудное и менее обильное, по сравнению с другими отделами лица (губами, носом), что не способствует легкому приживлению имплантатов или заместительных тканей. Кроме того, ушной каркас характеризуется чрезвычайно сложными и разнообразными в топографическом отношении изгибами и плавностью кривизны линий внешнего края завитка.
Главная цель реконструктивных операций — это максимально точное анатомическое воссоздание ушной раковины или его отсутствующих элементов. Если при незначительных дефектах органа, которые обычно возникают в результате травм, местная пластическая операция, как правило, имеет успех, то при выраженных дефектах с отсутствием анатомических частей, а тем более большей части уха или его отсутствие, возникает необходимость в использовании трансплантата из специальных материалов и значительных объемов тканей самого пациента для закрытия трансплантата.
Реконструкция ушной раковины высшей степени тяжести — это восстановление органа у детей, поскольку операции при микротии обычно связаны с необходимостью предварительного хирургического вмешательства, целью которого является улучшение слуха. Травматические дефекты и деформации составляют до 40% от общего числа травматических повреждений челюстно-лицевой области, а их частота вполне сопоставима с врожденной патологией.
Но если реконструкция анатомических отделов уха или всей ушной раковины направлена на решение эстетической стороны проблемы и в некоторой степени поддается приблизительному моделированию, то значительно более сложной задачей является совмещение пластического восстановления эстетической функции органа с хирургическим устранением микротии, которая почти всегда сопровождается нарушениями слуховой и речевой функций и обусловливает инвалидизацию ребенка.
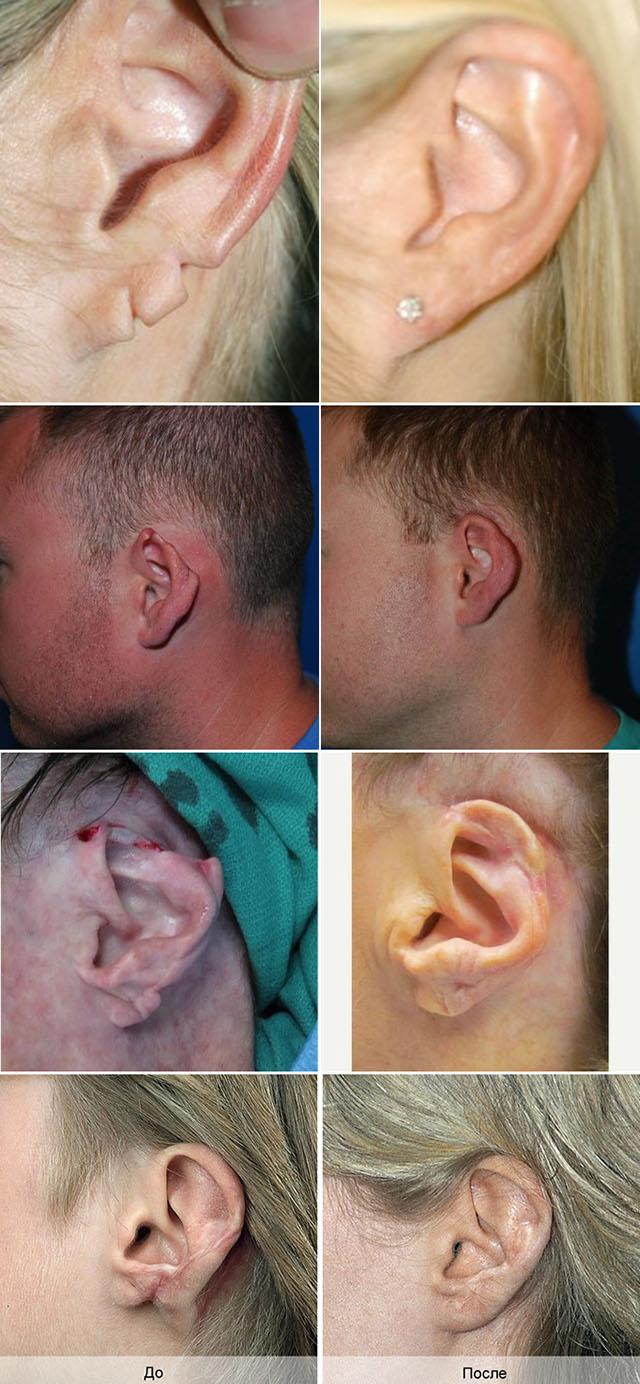
Подготовка к полной реконструкции наружного уха
Реконструктивные операции на среднем ухе и ушной раковине планируют вместе оториноларинголог и пластический хирург. Они определяют не только этапы, последовательность и методику операции, но и оптимальный возрастной период для вмешательства.
Ушную раковину довольно сложно смоделировать, поэтому хирург главным образом должен правильно задать размер и расположение наружного уха.
Чтобы изготовить каркас необходимого размера врач сделает шаблон со здорового уха и уменьшит его, учитывая толщину кожи. Возможности современной конусно-лучевой компьютерной томографии позволяют изготовить трехмерный шаблон.
В предоперационном периоде проводят исследование здоровой стороны лица, чтобы определить оптимальное положение ушной раковины на противоположной стороне.
Диагностика
Наличие наростов на кожной поверхности вблизи органов слуха можно диагностировать простым визуальным осмотром. Отличительной особенностью является кровотечение при любой силе надавливания. Это указывает на травматичность новообразования.
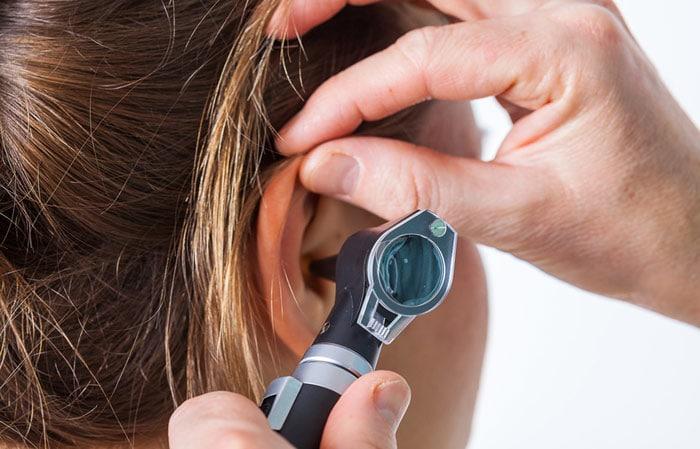
Наличие папиллом в области уха можно диагностировать обычным осмотром
Если папиллома в ухе у человека располагается внутри органа, то потребуется консультация отоларинголога. При помощи профессиональных приборов он осмотрит внутреннюю поверхность ушной раковины и определит наличие образования, его размеры, структуру, место локализации. Именно эти данные помогут назначить правильное лечение. При необходимости участковый терапевт или педиатр назначат консультацию онколога или дерматолога. В этом случае могут потребоваться дополнительные методы обследования:
- КТ или МРТ при расположении наростов очень маленького размера на поверхности за пределами барабанной перепонки;
- Отоскопия, что означает осмотр пациента с использованием прибора. Он состоит из воронки и специального зеркала.
- Также могут потребоваться биопсия и исследование под микроскопом. Это позволит исключить заболевания со схожими симптомами.
- Зондирование.
- Рентгенография.
- Микроскопия.
Причины и степени тяжести аномалии
У детей мужского пола, по сравнению с девочками, микротия и атрезия наружного слухового прохода наблюдаются в 2-2,5 раза чаще. Как правило, этот дефект односторонний и чаще всего локализуется справа, но приблизительно в 10% случаев патология носит двусторонний характер.
До настоящего времени причины патологии не установлены. Предлагалось множество различных гипотез ее развития, например, влияние вирусов, в частности, вируса кори, повреждение кровеносных сосудов, токсическое действие на плод различных препаратов, принимаемых женщиной в период беременности, сахарный диабет, влияние неправильного образа жизни (прием алкогольных напитков, курение, стрессовые состояния) беременной женщины и факторов окружающей среды и т. д.
Однако все эти гипотезы не выдержали испытания — при дальнейшем изучении ни одна из них не подтвердилась. Доказано наличие наследственной предрасположенности у части новорожденных, однако эта причина не является определяющей. Даже в семьях, в которых у обоих родителей имеется микротия, чаще всего дети рождаются с нормальными ушными раковинами и наружными слуховыми проходами.
В 85% случаи заболевания носят спорадический (рассеянный) характер. Лишь 15% являются одним из проявлений наследственной патологии, причем из них половину случаев составляет двусторонняя микротия. Кроме того, рассматриваемая аномалия может быть одним из проявлений таких наследственных заболеваний, как синдромы Конигсмарка, Тричера-Коллинза, Гольденхара.
Двусторонняя врожденная патология с атрезией слухового канала без слухового протезирования с младенческих лет приводит к задержке развития речи, восприятия, памяти, процессов мышления, логики, воображения, формирования понятий и представлений и т. д.
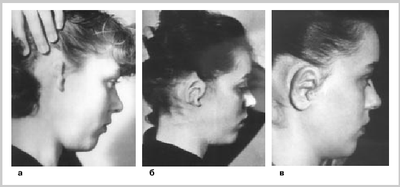
Тяжесть аномального состояния варьирует от умеренного уменьшения размеров и незначительно выраженной деформации ушной раковины вплоть до полного ее отсутствия (анотия) и атрезии наружного слухового прохода. Большое число существующих классификаций врожденной аномалии органов слуха основаны на этиопатогенетических и клинических признаках. В зависимости от выраженности патологии различают четыре ее степени:
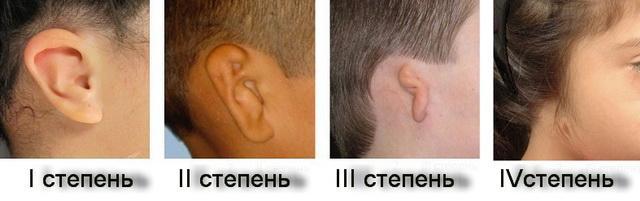
- I степень — ушная раковина незначительно уменьшена, наружный слуховой проход сохранен, но его диаметр несколько уже, по сравнению с нормой.
- II степень — ушная раковина частично недоразвита, слуховой проход очень узкий или отсутствует, восприятие звуков частично снижено.
- III — ушная раковина представляет собой рудимент и имеет вид зачатка, слуховой проход и барабанная перепонка отсутствуют, слух значительно снижен.
- IV — анотия.
Однако наличие микротии у новорожденного большинством пластических хирургов оценивается в соответствии с классификацией H. Weerda, отражающей степени изолированной аномалии развития только ушной раковины (без учета изменений слухового прохода):
- Микротия I степени — ушная раковина уплощена, согнута и вросшая, имеет меньшие, по сравнению с нормальными, размеры, мочка деформирована, но все элементы анатомически мало изменены и легко узнаваемы.
- Микротия II степени — малых размеров опущенная ушная раковина, верхняя часть которой представлена недоразвитым, как бы свернутым, завитком.
- Микротия III степени представляет собой наиболее тяжелую форму. Это глубокое недоразвитие уха, проявляющееся в наличии лишь рудиментарных остатков — кожно-хрящевого валика с мочкой, только мочки или полного отсутствия даже рудиментов (анотия).
Хирурги-отоларингологи чаще пользуются классификацией H. Schuknecht. Она наиболее полно отражает специфику аномалии развития в зависимости от изменений слухового прохода и степени снижения слуха, и помогает в выборе тактики лечения. Эта классификация основана на типах атрезии слухового прохода:
- Тип “A” — атрезия отмечается только в хрящевом отделе наружного слухового прохода. При этом имеется снижение слуха I степени.
- Тип “B” — атрезия затрагивает как хрящевой, так и костный отделы. Слух снижен до II-III степени.
- Тип “C” — любые формы полной атрезии, гипоплазия барабанной перепонки.
- Тип “D” — полная атрезия, сопровождающаяся незначительным содержанием воздуха (пневматизацией) сосцевидного отростка височной кости, неправильным расположением капсулы лабиринта и канала лицевого нерва. Такие изменения являются противопоказанием к проведению хирургических операций по улучшению слуха.