Эритематозная сыпь
Содержание:
- Прогноз и профилактика кольцевидной эритемы
- Лекарства
- Сифилитическая сыпь и причины появления
- Что такое пятнисто-папулезная сыпь
- Что такое макулопапулезная сыпь
- Способ применения и дозы
- Пятнисто папулезная сыпь
- Течение и основные симптомы болезни
- Диагностика
- Лечение
- Причины и механизм развития узловатой эритемы
- Узловатая эритема фото, симптомы и лечение
- Инфекционная эритема фото, симптомы и лечение
Прогноз и профилактика кольцевидной эритемы
Следует помнить, что патология поддается лечению только при определении первоисточника проблемы. Всех заболевших интересует прогноз и профилактика кольцевидной эритемы. В медицинской практике отмечается положительная динамика при том, что патология относится к хроническим заболеваниям. Исследования доказывают, что эритема не переходит в злокачественную форму, но проводить терапию нужно обязательно. В результате отсутствия адекватной терапии эритемы на коже образуются эрозии, после заживления они оставляют пигментные пятна. В качестве профилактических мер:
При появлении аллергии на медикаменты сразу же прекращать их прием.
Грибковые, инфекционные заболевания, которые ведут к эритеме, вовремя выявлять и лечить.
Контролировать работу ЖКТ, проводить обследование и терапии при наличии проблем.
Отказаться от вредных привычек, сбалансировать свое питание.
Не допускать контакта химических раздражителей с кожей.
Лекарства
Фото: sdtreatmentcenter.com
Антибактериальные препараты назначаются исключительно врачом с учетом вида инфекции, так как каждая группа антибиотиков способна оказывать лечебное действие на определенную микрофлору. Прием антибиотиков должен соблюдаться согласно назначению врача. Не следует самостоятельно отменять препарат или менять дозировку, так как при данных действиях возрастает риск перехода инфекционного процесса из острой стадии в хроническую
Также важно отметить, что антибактериальные препараты уничтожают не только патогенные микроорганизмы, но и нормальную микрофлору, населяющую кишечный тракт. Как следствие, возникает дисбактериоз (состояние, при котором изменяется состав микроорганизмов, населяющих кишечник (полезных бактерий становится меньше), что приводит к нарушению работы желудочно-кишечного тракта)
Чтобы это предотвратить, назначается Линекс. Одна капсула данного средства содержит в себе достаточное количество живых лиофилизированных молочнокислых бактерий, способных нормализовать микрофлору кишечника. Хорошо переносится, побочные эффекты не отмечаются, но существует вероятность индивидуальной непереносимости у некоторых людей.
Для подавления воспалительных явлений используются нестероидные противовоспалительные средства (ибупрофен, диклофенак), которые также обладают обезболивающим эффектом. При выраженной боли назначаются препараты с более значительным обезболивающим эффектом (мелоксикам, нимесулид)
К данным препаратам стоит с осторожностью отнестись людям с заболеваниями желудочно-кишечного тракта, в особенности при язвенной болезни, так как нестероидные противовоспалительные средства при длительном приеме способны привести к осложнениям. Поэтому рекомендуется прием таких препаратов, как омепразол, пантопразол, лансопразол
Их действие направлено на снижение кислотности в желудке, что приводит к увеличению уровня гастрина пропорционально снижению кислотности. Благодаря данной группе препаратов снижается повреждающее действие на слизистую желудка.
Для укрепления стенок кровеносных сосудов, пораженных болезнью, используются такие препараты, как трентал, витамин Е, никотиновая кислота (витамин РР).
На область пораженных суставов рекомендуется наносить димексид с диклофенаком в форме геля, смешанные в равных пропорциях. После нанесения геля следует наложить повязку и оставить на пару часов. Димексид обладает противовоспалительным действием, а диклофенак добавляет обезболивающий эффект.
Кортикостероидные мази наносятся на пораженные участки кожи. Они обладают противовоспалительным и десенсибилизирующим действиями, благодаря чему ускоряется процесс разрешения эритем. Многие люди боятся сталкиваться с глюкокортикостероидами, так как их прием сопровождается различными побочными эффектами. Но стоит отметить, что препараты для местного воздействия не оказывают системного действия на организм человека.
Сифилитическая сыпь и причины появления
Сифилитическая сыпь имеет три стадии развития:
- Первая стадия болезни – наступает после окончания инкубационного периода, приблизительно через месяц после заражения. Кожу покрывают небольшие пятна красноватого цвета, которые через некоторое время превращаются в язвы. Сыпь через 2 недели полностью исчезает, но потом появляется вновь. Болезнь в таком виде может протекать годами.
- Вторая стадия болезни – место красных пятен занимают бугорки розового цвета и гнойники бордового.
- Третья стадия болезни – тело покрывают бугорки, которые имеют уплотнение под кожей. В центре каждого пятна появляются язвы.
Сыпь при сифилисе не зудит, не шелушится и не причиняет болезненных ощущений.
Что такое пятнисто-папулезная сыпь
Пятнисто-папулезная сыпь может становиться главным симптомом ювенильного ревматоидного артрита. Как только начинается течение недуга, так сразу же на коже проявляется высыпание, это видно по фото.
Как правило, пятна поражают кожу на руках, ногах, туловище, но на лице практически не наблюдаются, как видно по фото. Что касается временных рамок, то такого плана сыпь может наблюдаться от нескольких часов до пары дней – все будет зависеть от индивидуальных особенностей каждого конкретного организма.
Часто этот недуг может быть сопровожден корью. При этом все возникшие папулы начинают объединяться в единое красное полотно, поражающее основную площадь кожи. К менее распространенным предпосылкам возникновения сыпи медицина относит:
- краснуху;
- скарлатину;
- мононуклеоз;
- сифилис;
- кишечный иерсиниоз;
- энтеровирусную экзантема;
- внезапную экзантему,
- аллергический дерматит.
Как происходит лечение?
Избавление от болезни происходит в комплексе с основным недугом, который спровоцировал пятнисто-папулезную сыпь, похожую на атипичный дерматит
Именно поэтому крайне важно установить верный диагноз как можно раньше
К особым формам проявления ревматоидного артрита относят болезнь Висслера-Фанкони. Для указанного недуга характерна лихорадка и полиморфная сыпь на кожных покровах тела, на руках и на ногах. Кроме этого, недугу присущи высыпания и на лице, а держаться они могут до нескольких месяцев. Что касается интенсивности, то она напрямую зависит от характера основной болезни. Во многих случаях могут увеличиваться лимфатические узлы, это видно даже на фото, печень и селезенка.
Что такое макулопапулезная сыпь
Под макулопапулезными высыпаниями следует понимать возникновение достаточно плотных папул. В своем диаметре они достигают сантиметра. Сыпь может быть телесного или даже темно-фиолетового цвета, а по форме напоминать небольшие бугорки, как на фото.
Подобные красные высыпания на коже возникают резко и достаточно быстро распространяются по коже лица, рук, на ногах, шеи. Характерно, что в таких ситуациях зуда не наблюдается. Если причина, которая стала провокатором подобной сыпи, не слишком серьезная, то прогноз течения недуга будет более чем благоприятный, однако, в большинстве случаев к сыпи приводит достаточно сложное заболевание саркоидоз легких.
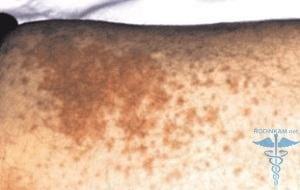 Макулопапулезную сыпь могут сопровождать увеличенные лимфатические узлы и околоушные железы. Такого плана высыпания имеют много общего с другими разновидностями дерматозов. Именно поэтому без полного обследования организма и сдачи необходимых анализов нельзя будет поставить точный диагноз.
Макулопапулезную сыпь могут сопровождать увеличенные лимфатические узлы и околоушные железы. Такого плана высыпания имеют много общего с другими разновидностями дерматозов. Именно поэтому без полного обследования организма и сдачи необходимых анализов нельзя будет поставить точный диагноз.
Основные предпосылки возникновения недуга
К причинам появления макулопапулезной сыпи о большинстве случаев относят:
- корь;
- краснуху;
- аденовирусы;
- инфекционный монокулез;
- энтеровирусы;
- инфекционную эритему;
- экзатрему.
Намного реже вызвать заболевание может:
- заражение бактериальными токсинами;
- стафилококк;
- стрептококк;
- аллергия на лекарственные препараты, а в частности на антибиотики.
Крайне важно в самом начале проявлений заболевания установить, является ли сыпь результатом основного недуга или же нет
Способ применения и дозы
Бромгексин принимают внутрь 3 раза в день независимо от приема пищи.
В процессе лечения рекомендуется употреблять достаточное количество жидкости (1 стакан воды с каждым приемом препарата), что поддерживает секретолитическое действие бромгексина.
Детям до 6 лет нельзя применять таблетки бромгексина (из-за трудности проглатывания), а следует применять бромгексин в другой лекарственной форме.
Детям от 6 до 14 лет разовая доза составляет 4-8 мг (1-2 таблетки по 4 мг или ½-1 таблетка по 8 мг) 3 раза в день.
Детям от 14 лет применяют дозы для взрослых. Разовая доза составляет 8-16 мг (1-2 таблетки по 8 мг).
Терапевтическое действие может проявиться на 2‑5 день лечения.
Пациенту следует обратиться к врачу, если его состояние не улучшилось в течение 5‑дневного лечения бромгексином.
Курс лечения – от 2 до 5 дней. Длительность применения определяют индивидуально в зависимости от показаний и течения заболевания.
Пятнисто папулезная сыпь
В разделе Детское здоровье на вопрос Сыпь у ребёнка! заданный автором Ёвета Жук лучший ответ это это не аллергия а на лице ничего нет у нас в том году тоже думали аллергия была инфекция на щеках были как следы от пощещин потомРисунок 1. Синдром «следов от пощечин» . После заразной стадии появляется первый дерматологический признак — ярко-красная сыпь на обеих щеках в сочетании с бледностью кожи вокруг ртаИнфекционная эритема — это одно из клинических проявлений инфекции, вызываемой парвовирусом В19 . В англоязычной литературе данное заболевание нередко обозначается как синдром «следов от пощечин» (slapped cheek syndrome) или «пятая болезнь» . Что мы знаем о парвовирусе В19, каковы проблемы диагностики и лечения этой патологии у детей, какое значение имеет данное заболевание?Среди вирусов, поражающих клетки млекопитающих, парвовириды — одни из самых мелких, что отражено в их названии (по-латински parvum — «маленький») . Они состоят из одной нити ДНК, заключенной в белковую оболочку.Хотя другие представители данного рода вирусов поражают собак, кошек, лисиц и даже медведей гризли, штамм В19 патогенен только для людей и размножается исключительно в предшественниках эритроцитов человека.Антитела-IgG к этим вирусам выявляются приблизительно у 50% подростков, достигших 15 лет, и более чем у 90% пожилых людей . Ежегодно вираж серологических проб происходит у 1,5% женщин детородного возраста. Повышение заболеваемости отмечается каждые три-четыре года, обычно в конце зимы, весной и в начале лета.Большинство специалистов считают, что данная инфекция передается воздушно-капельным путем, хотя, в отличие от других вирусных заболеваний, в данном случае репликации возбудителя в носоглотке не обнаружено. Парвовирус В19 не выделяется ни с мочой, ни с калом.Подобно тому как выпускаемые в Бордо изысканные вина в 1855 году были разделены на пять сортов, еще в прошлом веке экзантемы у детей были разбиты на пять групп. Инфекционная эритема получила название пятой болезни, корь — первой, скарлатина — второй, краснуха — третьей, болезнь Филатова-Дьюка — четвертой; в настоящее время четвертая болезнь не признается отдельным заболеванием . Впоследствии была описана младенческая розеола (roseola infantum).Рисунок 2. Вторичная эритематозная пятнисто-папулезная сыпь появляется на туловище и конечностях через несколько дней после первичных высыпаний. Она варьирует по выраженности и продолжительности, может носить транзиторный характер, рецидивируя на протяжении нескольких недельИнфекционной эритемой поражаются преимущественно дети в возрасте 4-10 лет. В течение двух-пяти дней и до появления сыпи клинические симптомы неспецифичны и могут включать насморк, фарингит, головную боль, тошноту, понос и общее недомогание, а также лихорадку. В это время ребенок наиболее заразен.Затем появляются кожные симптомы; это означает, что ребенок уже не заразен. Сначала на обеих щеках появляется ярко-красная сыпь, при этом вокруг рта кожа бледная, что похоже на следы от пощечин. Удивительно то, что у заболевших взрослых кожа щек не изменяется.Через несколько дней на туловище и конечностях появляется вторичная эритематозная пятнисто-папулезная сыпь. Затем она претерпевает обратное развитие, образуя «кружевной» , сетчатый рисунок. Эти вторичные высыпания варьируют по выраженности и продолжительности. У некоторых больных транзиторная, рецидивирующая сыпь может на тело на руки на ноги правда пили супрастин и больше ничего прошло за неделю
Течение и основные симптомы болезни
Если рассматривать патологию по характеру её протекания, и по степени давности воспалительного процесса, существует несколько форм её течения:
- острая;
- подострая, или мигрирующая;
- хроническая.
 В первом случае болезнь имеет выражено острое начало. На голенях быстро формируются ярко-красные болезненные узлы, ткани вокруг которых становятся отёчными. Состояние сопровождается подъёмом температуры тела до 38-39 градусов, головной болью, слабостью, артритом. До того, как у больного начинается оформление узлов, у него может присутствовать вирусная инфекция, стрептококковый фарингит или тонзиллит. При таком течении уже через 5-7 дней узлы исчезают бесследно, не оставляя ран и язв. Вероятность рецидива очень низкая. Негативные последствия, в большинстве случаев, не формируются, и болезнь проходит без осложнений.
В первом случае болезнь имеет выражено острое начало. На голенях быстро формируются ярко-красные болезненные узлы, ткани вокруг которых становятся отёчными. Состояние сопровождается подъёмом температуры тела до 38-39 градусов, головной болью, слабостью, артритом. До того, как у больного начинается оформление узлов, у него может присутствовать вирусная инфекция, стрептококковый фарингит или тонзиллит. При таком течении уже через 5-7 дней узлы исчезают бесследно, не оставляя ран и язв. Вероятность рецидива очень низкая. Негативные последствия, в большинстве случаев, не формируются, и болезнь проходит без осложнений.
При мигрирующем течении клинические проявления аналогичны острой форме, но при этом у человека менее выражена воспалительная составляющая. Дополнительно к общей картине могут появиться мелкие узелки единичного характера, часто асимметричного расположения. Присутствует периферическое увеличение и рост узлов, их разрешение в зоне центра. Если болезнь в течение 2-3 месяцев не проходит, вероятно, она протекает именно в мигрирующей форме.
Рецивирующее течение обычно наблюдается у женщин в среднем и пожилом возрасте, особенно если у больной присутствуют аллергические реакции, сосудистые патологии, воспалительные и инфекционные процессы, опухолевые болезни. Обострения приходятся на весенний и осенние месяцы. Узлы проявляются на передне-задних частях голени, достигают размеров грецкого ореха, они болезненны при пальпации и сопровождаются отёчностью голеней и стоп. Рецидив может длиться до нескольких месяцев, а на фоне рассасывания более старых узлов в это время формируются новые.
Развитию первоначальных, вполне характерных симптомов узловой эритемы может предшествовать продромальный период – он длится от 1 до 3 недель, протекает в виде лихорадочного состояния, при котором наблюдаются артралгии и повышенная утомляемость.
Сначала появляется сыпь – резко и внезапно. Острое появление сопровождается подъёмом температуры до 39 градусов, кашлем, чувством тошноты с последующей рвотой, головной болью и болями в животе, послаблением стула. Локализация сыпи – на голенях, в зоне лодыжек и коленных суставов. Если высыпания появились на бёдрах, на лице, шее, на руках, значит, эритема имеет общее распространение.
Сыпь представляет собой мягкие и тёплые на ощупь узлы, которые могут достигать до 5 сантиметров в диаметре при тяжёлой форме течения. Сначала они имеют яркий красный окрас, немного возвышаются над кожей, из-за чего она приобретает бугристый вид, как будто на ней формируются фурункулы. Через несколько дней бугры становятся плоскими, их расцветка меняется до пурпурно-красного или багрово-красного оттенка. Далее место узла становится похожим на глубокий синяк с желтоватым или зеленоватым окрасом. Именно такое изменение цвета поражённого места позволяет провести дифференциальную диагностику на поздних стадиях развития болезни.
 Из-за того, что ткани вокруг узлов приобретают сильную отёчность, установить чёткие границы узла достаточно сложно, зато поражённые хорошо ощущают болезненность при пальпации, а также спонтанно появляющиеся болевые синдромы.
Из-за того, что ткани вокруг узлов приобретают сильную отёчность, установить чёткие границы узла достаточно сложно, зато поражённые хорошо ощущают болезненность при пальпации, а также спонтанно появляющиеся болевые синдромы.
Каждый из узлов существует около недели, иногда до двух недель, после чего начинает медленно разрушаться. При этом ткани не подвергаются развитию атрофии, в них не формируются рубцы. Появление язв для мест заживления узлов также не характерно.
Если речь идёт о подостром или рецидивирующем типе заболевания, новые узлы формируются ещё в течение 3-6 недель, иногда дольше. Некоторые узлы могут “жить” по несколько месяцев, и наблюдаться вместе с более свежими высыпаниями.
Сопутствующие проявления:
- субфебрильная температура;
- общая слабость и недомогание;
- нарушения аппетита;
- миалгические поражения мышц.
В 50% случаев присутствуют артралгии и артриты, при этом поражаются чаще всего крупные суставы – голеностопный, лучезапястный и коленный. Развитие деформаций не наблюдается.
Редкими осложнениями эритемы являются плеврит, лимфаденопатия, спленомегалия, отит, пневмония.
У детей заболевание протекает быстрее, лихорадка наблюдается менее чем у половины маленьких пациентов.
Диагностика
В постановке диагноза основную роль играют наружный осмотр и тщательный сбор данных анамнеза (истории болезни). Анамнез позволяет выявить сопутствующие или/и предшествующие заболевания, на фоне которых развилась узловатая эритема и которые могут быть ее основной причиной.
Обязательным исследованием является рентгенография или, что более достоверно, компьютерная томография органов грудной клетки. Наличие в результатах исследования двухстороннего увеличения внутригрудных лимфатических узлов в сочетании с узловатой эритемой и повышенной температурой тела и при отсутствии симптоматики туберкулеза легких обычно свидетельствует о синдроме Лёфгрена. Он нередко встречается у женщин при беременности и в послеродовом периоде. Синдром Лёфгрена является одним из видов легкого течения саркоидоза легких, требующего соответствующей терапии.
Какие анализы необходимо сдавать?
Общие анализы крови являются малоинформативными. Они могут лишь свидетельствовать (не всегда) о наличии воспалительного (ускоренная СОЭ) или/и аллергического (увеличение числа эозинофилов) процесса.
В некоторой степени бывают полезными анализы по определению титров антистрептолизина-О в двух пробах с интервалом в 2-4 недели. Изменение титра, как минимум, на 30% свидетельствует о перенесенной в недавнем прошлом воспалительной стрептококковой инфекции.
В особо сложных случаях, а также при резистентности к проводимому лечению и упорном течении болезни в целях проведения дифференциальной диагностики проводится биопсия пораженного участка с последующим гистологическим исследованием (гистологическая картина описана выше).
Лечение

Для устранения неприятности сначала определяют разновидность эритремы. После определяются и с методами борьбы.
Вот принципы лечения:
- Санация очагов инфекции (хронических).
- Исключение физиотерапевтического воздействия (в целом).
- Исключение определенных препаратов.
Меры применяют при более-менее тяжелой форме заболевания на лице или других местах. В противном случае ограничиваются симптоматической терапией. Применяют йодные, ангипротективные, антигистаминные препараты. Используются и средства, улучшающие реологические качества крови.
При серьезной степени болезни применяются некоторые физиотерапевтические процедуры, но только на определенной стадии. А именно – фонофорез с кортикостероидами, магнитотерапия, лазеротерапия. Применяют для ускорения рассасывания узлов.
Лечение сложных случаев
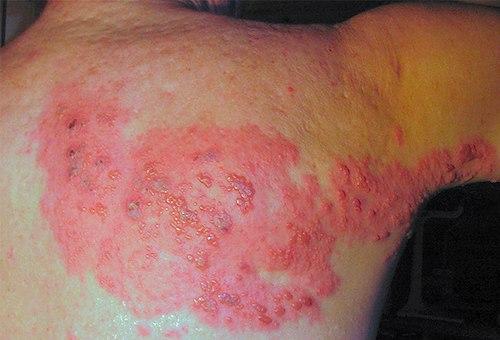
Тяжелый случай подразумевает антибиотики (при отсутствии противопоказаний), глюкокортикостероиды внутрь и внутривенную деинтоксикационную терапию. Благодаря такому вмешательству, а также приему витаминов, продолжительность заболевания удается сократить.
Важный момент: При многих патологиях следует отказаться от алкоголя, кофе, жареной, консервированной, копченой и острой пищи. Есть мнение, что иногда подобные продукты могут косвенно способствовать появлению такой сыпи, равно как и многих других проблем.
Если эритематозная сыпь у новорожденного, срочно обращаются к врачу, поскольку любые подобные проблемы у младенцев могут свидетельствовать о серьезных неприятностях с организмом. К тому же, дети этого возраста еще слабы, и подобные заболевания могут иметь серьезные последствия.
Говоря о сыпях в целом, доктор Евгений Комаровский подчеркивает: «Бывают ситуации, когда лечение должно быть неотложным». Вот почему необходимо вовремя обратиться к врачу
Особенно это важно, если заболевание инфекционное. Опять же, самостоятельно определить это наверняка вряд ли получится


Заключение
Сыпь эритематозная лечится, однако чем раньше приступить к устранению проблемы, тем лучше. В ходе анализа симптомов заболевания и динамики доктор определит меры по борьбе с проблемой.
Ну а лучший способ не пострадать от сыпи – профилактика, ведь здоровый образ жизни – залог здоровья и отсутствия не только таких неприятностей, но и многих других.
Причины и механизм развития узловатой эритемы
 Существует несколько типов эритемы, в зависимости от этиологии процесса. Самостоятельное заболевание называется первичной эритемой, если же проблема появилась на фоне других патологий, в основном, хронического, фонового характера, её называют вторичной.
Существует несколько типов эритемы, в зависимости от этиологии процесса. Самостоятельное заболевание называется первичной эритемой, если же проблема появилась на фоне других патологий, в основном, хронического, фонового характера, её называют вторичной.
Этиология первичного типа болезни, на сегодняшний день, изучена не полностью. По мнению большинства учёных-медиков, возникновение эритемы такого типа следует связывать с генетической предрасположенностью. Чаще всего недуг проявляется как неспецифический иммуновоспалительный синдром.
Его могут провоцировать два типа причин:
- инфекционные;
- неинфекционные.
- стрептококковые и стафилококковые инфекции, в том числе, ангины, скарлатина рожа, ревматоидный артрит, цистит;
- туберкулёз;
- хламидиоз;
- гистоплазмоз;
- некоторые вирусы герпеса: Эпштейна-Барр, цитомегаловирус;
- пситтакоз;
- иерсиниоз;
- трихофитоз;
- сифилис и гонорея;
- токсоплазмоз, и некоторые другие.
Неинфекционные причины появления недуга:
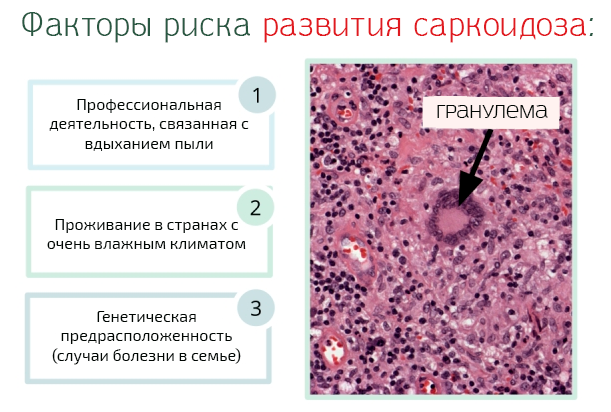
- саркоидоз (наиболее часто встречается у больных эритемой неинфекционного типа);
- лейкоз;
- синдром Бехчета;
- вакцинации против некоторых вирусных и инфекционных возбудителей;
- воспалительные процессы в кишечнике, например, неспецифический язвенный колит и болезнь Крона;
- опухоли и новообразования различного характера;
- лимфогранулематоз;
- приём некоторых лекарств, например, сульфаниламинов, йодидов, салицилатов, ряда антибиотиков, гормональных пероральных контрацептивов.
 У женщин узловатая эритема может формироваться при беременности.
У женщин узловатая эритема может формироваться при беременности.
Как происходит формирование патологии? Заболевание является реактивным процессом, с вовлечением в него органов и их систем – об этом свидетельствует большое разнообразие антигенных стимулов, вызывающих развитие эритемы. Как и этиология, патогенез узловатой эритемы до конца не изучен, но медики предполагают, что в основе лежат иммунокомплексные реакции гиперчувствительности, связанные с формированием иммунных комплексов. Эти комплексы откладываются вокруг венул перегородок соединительной ткани в подкожном жировом слое клетчатки. Также имеет место реакция замедленного типа. Иммунный ответ, характерный для вторичного типа болезни, развивается из-за патологии органа или органов, развившейся в рамках первичного заболевания. Например, при саркоидозе у больного происходит иммунный ответ Th-1 типа 9, при этом накапливаются Т-лимфоциты CD4+. Кроме того, поражение саркоидозом сопровождается высоким уровнем активности лимфоцитов и макрофагов в месте развития патологии. Эти клетки, по неустановленным причинам, накапливаются в определённом органе, провоцируя повышение количества интерлейкинов нескольких типов, а также фактора некроза опухоли альфа. Именно ФНО-альфа относят к основным цитокинам, участвующим в оформлении саркоидозной гранулемы.
Самый распространённый патогенный элемент, провоцирующий появление эритемы узловатой – возбудитель Chlamydophila pneumoniae. У микроорганизма присутствует высокий тропизм к сосудистому эндотелию. После того, как хламидия попадает в кровоток, она в течение долгого времени размножается и накапливается в клетках сосудов, в макрофагах, моноцитах и изменённых тканях.
Обычно поражение узловатой эритемой встречается на нижних конечностях, на голенях, внутренней стороне бёдер, однако может обнаруживаться на лице, ягодицах, предплечьях, животе. Почему болезнь преимущественно располагается в зоне голеней, медикам пока неизвестно. Есть мнение, что эта часть ноги обладает относительно слабым уровнем артериального кровоснабжения в сочетании с ослабленным венозным оттоком из-за выраженного гравитационного эффекта, а также недостаточности мышечной помпы.
Узловатая эритема фото, симптомы и лечение
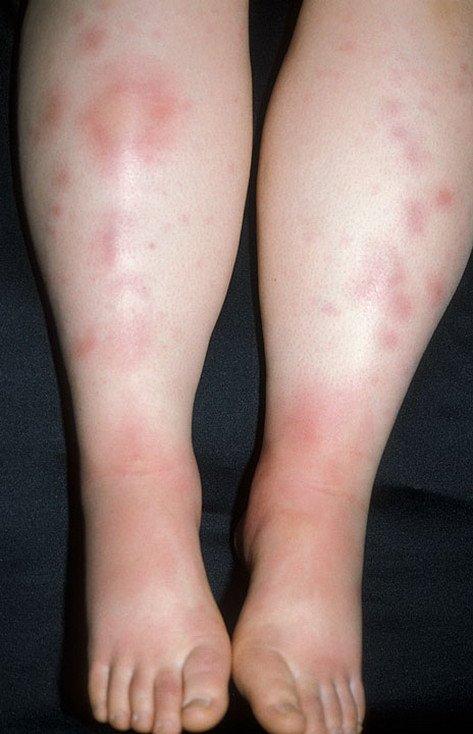
Данным видом кожного недуга называют регулярную патологию соединительной ткани, при которой происходит поражение кожи и жировой клетчатки, находящейся под ней. Пациенты замечают у себя на теле умеренно распространяющуюся , похожую на уплотненные узелки. Их диаметр может составлять от 0,5 до 5 см и более. При ощупывании они вызывают болезненные ощущения.
Кроме того, чрезвычайно важно, чтобы все пациенты, проходящие такие процедуры, знали о возможностях кожных симптомов, чтобы они могли сообщать о любых симптомах кожи, возникающих в соответствующих областях. Более того, это осознание возможности эритемы со стороны врачей, выполняющих радиологические процедуры, а также среди дерматологов имеет важное значение
Понимание дозы и информации о дозе, доставляемой пациенту, может помочь избежать ненужных действий или беспокойства. Пациент должен быть проинформирован о местах на коже спины, где может развиться эритема.
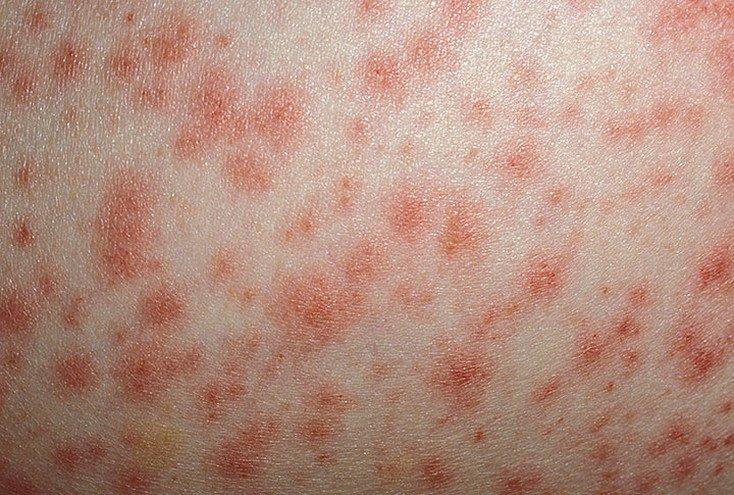
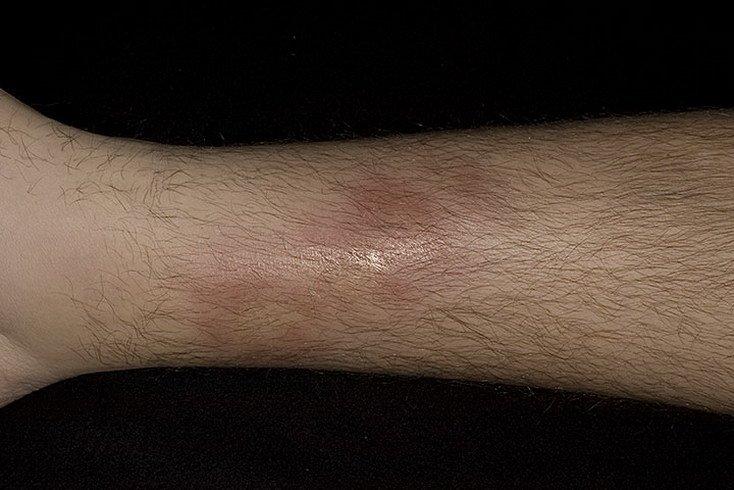
Узловатый тип нарушения может возникнуть в любом возрасте, как у детей, так и у взрослых. Однако, ребенок намного тяжелее переносит данное заболевание. Оно может протекать в двух формах:
- Острая. При ней ухудшается общее состояние больного, повышается температура тела, появляется покраснение на шее, коленях, голенях, редко можно встретить такую . Цвет узелков красный, но он может меняться, приобретая фиолетовый, бурый и желтоватый оттенок. Большинство пациентов сопровождает воспалительный процесс в суставах. Болезнь в данной форме может беспокоить больного 6-7 недель.
- Хроническая. Такой тип длится недолгое время. Характерной чертой этого течения является то, что узелки могут сливаться друг с другом, а также появляться вновь на старых местах.
Это лучше всего предоставляется пациенту в письменной форме в виде письма или брошюры, которые будут информировать пациента о том, что искать и напоминать им, чтобы проверить возможные осложнения от события облучения. Пациенту следует попросить осмотреть себя примерно до 2 — 3 недель после процедуры для любых изменений кожи в этих областях. На некоторых объектах в течение этого времени предлагается пациенту повторный звонок, чтобы спросить о раздражении кожи, и это считается эффективным для того, чтобы пациент, который развивает раздражение кожи, не обращается за медицинской помощью в месте, где может быть вероятность Отсутствует правильный диагноз.
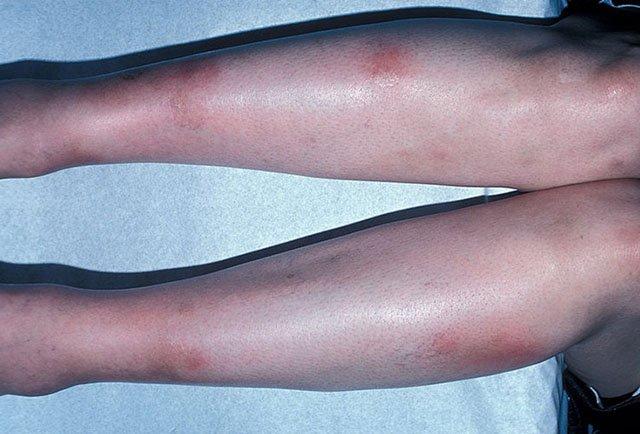
Которой представлено чуть выше, лечится с помощью следующих групп медикаментов:
Инфекционная эритема фото, симптомы и лечение
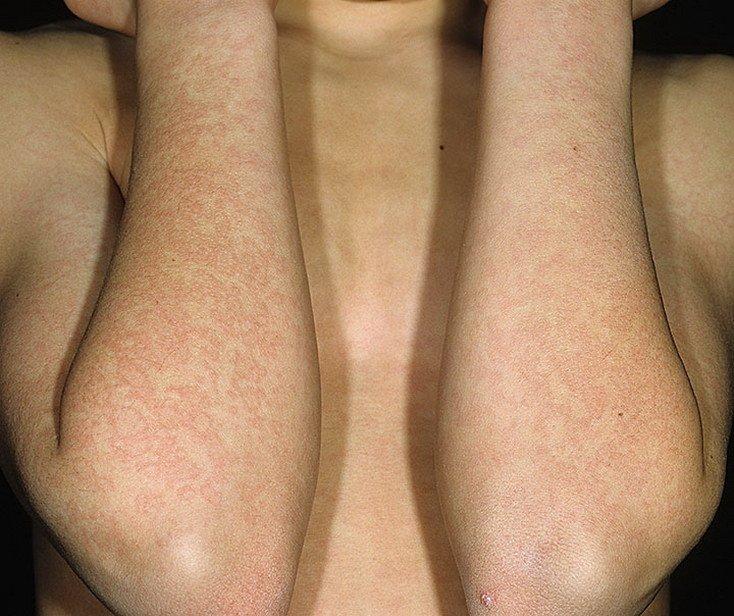
Данный тип недуга представляет собой патологию, которая вызывается болезнетворными микроорганизмами. У пациентов, страдающих этим заболеванием, наблюдается общая интоксикация организма и высыпания. В большинстве случаев сначала появляется лихорадочное состояние, а затем только начинает проявляться сыпь на коже, после которой лихорадка постепенно уходит.
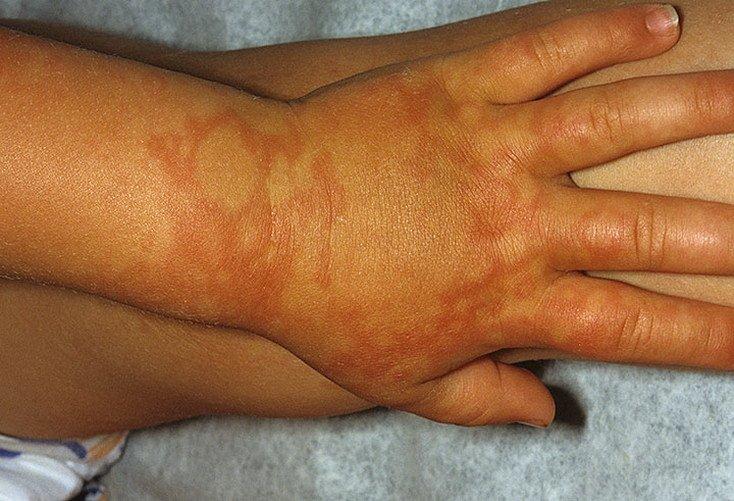
Высыпания на кожном покрове при инфекционном типе отличаются интенсивностью, предрасположенностью к сливанию друг с другом. В некоторых случаях патология проявляется в виде узелков или везикул. Высыпания возникают и на лице, из-за чего по щекам распространяется покраснение, как будто по ним нашлепали.

На руках и ногах поражение больше похоже на кружево, которое состоит из круглых пятен, колец и полуколец, сливающихся между собой.
Основой для выявления инфекционного кожного недуга является то, какой характер имеют высыпания, а также где они располагаются. Но от этого не зависит, какой лечебный план будет использоваться. Обычно больные терапию проводят в домашних условиях. В больницу могут положить, если обнаружена или у человека, которой тяжело переносит данное заболевание либо страдает осложнениями этой болезни.
Никакой особенной помощи в данном случае не понадобится. Целью терапии является избавление от беспокоящих симптомов патологии.
В связи с этим врач назначает такие медикаменты, как:
- средства, направленные на подавление аллергической реакции;
- жаропонижающие препараты, которые потребуются, если пациент находится в лихорадочном состоянии;
- лекарства, устраняющие болевой синдром, если больной жалуется на сильные боли в суставах.
У некоторых людей такая болезнь протекает в довольно тяжелой форме, тогда в их лечебный план включают глюкокортикостероиды. Еще их могут назначить, если больной страдает тяжелыми соматическими патологиями, а также имеет слабую иммунную систему.