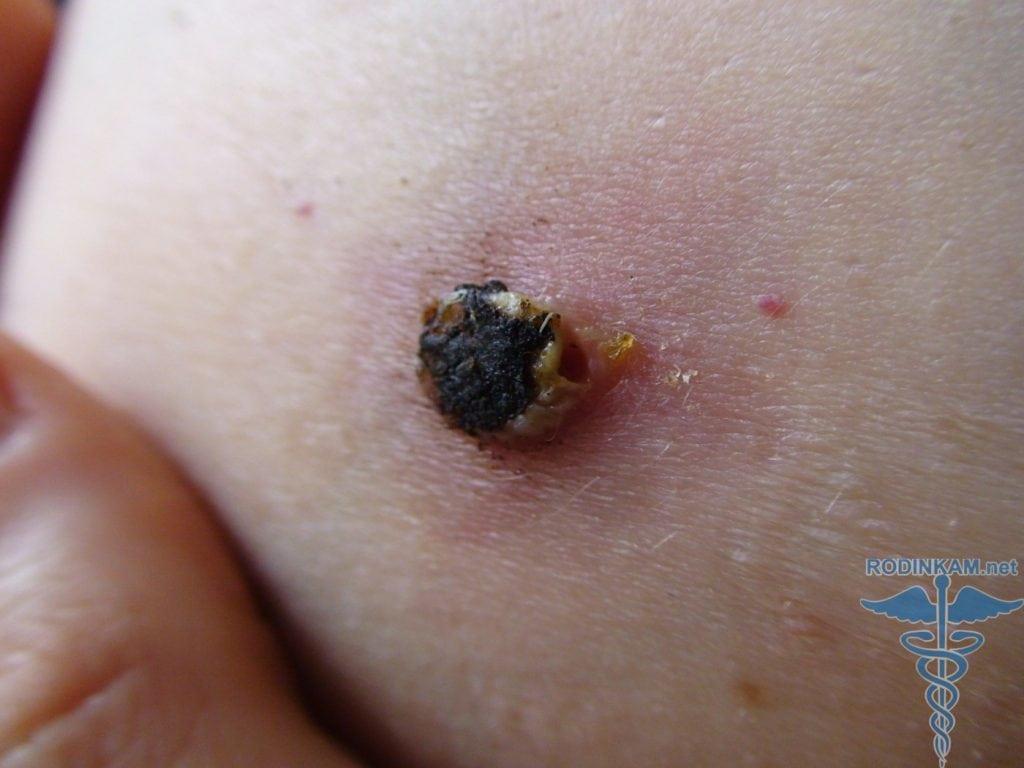
Рак кожи на фото
Содержание:
- Классификация кальцинатов молочной железы
- Симптомы карциномы желудка
- Лечение болезни
- Примечания
- Диагностика рака шейки матки
- Причины образования кальцинатов в молочной железе и методы диагностики
- Причины, влияющие на образование кальцинатов
- Этиология и патогенез
- Карцинома матки
- Эпидемиология рака шейки матки
- Лечение и профилактика
- Диагностика рака мочевого пузыря
- Диагностика кальцинатов в печени
Классификация кальцинатов молочной железы
Если на рентгенологическом снимке грудной железы обнаруживаются характерные затемнения, специалисты назначают дополнительные методы обследования для проведения дифференциальной диагностики и исключения онкологического заболевания. Чрезмерное содержание солей кальция в определенном месте тканей молочной железы может быть расположено достаточно хаотично. В зависимости от места локализации кальцинатов различают следующие типы скопления солей кальция:
- Если процесс образования кальцинатов локализуется в железистой ткани молочных желез, специалисты говорят о развитии дольковых отложений кальция: процесс образования кальцинатов локализуется в железистой ткани молочных желез. В данном случае специалисты говорят о развитии дольковых отложений кальция. Подобная патология, в основном, вызывается такими доброкачественными процессами в женской груди, как фиброзно-кистозная мастопатия, фиброаденома, киста молочной железы. Процент перерождения данного заболевания в рак молочной железы очень мал, поэтому дольковые кальцинаты не требуют специальной терапии и дальнейшего углубленного обследования.
- В том случае, когда при проведении маммографии обнаруживается кальцинирование молочных протоков, можно говорить о наличии у пациентки протоковых кальцинатов. Данный патологический процесс требует более углубленного изучения, так как вызван он может быть не только застоем секрета в молочных протоках, а и внутрипротоковым раком молочной железы. В первом случае на маммографии преобладают плотные и практически одинаковые кальцинаты, что говорит о доброкачественном процессе в тканях молочной железы. При внутрипротоковом раке кальцинаты имеют различную форму и являются достаточно мелкими по размеру, что считается диагностическим признаком онкологического заболевания.
- Самыми распространенными и легко поддающимися диагностике являются стромальные кальцинаты. Обычно их находят в коже молочной железы, ее кровеносных сосудах, то есть вне железистой ткани. Кальцинации часто подвержены кисты грудной железы и доброкачественные фиброаденомы. Стромальные кальцинаты обычно больших размеров, плотной и однородной консистенции. Помимо определенного психологического дискомфорта, они не несут угрозы здоровью пациентки.
Если скопления солей кальция расположены в одной доле молочной железы, их называют регионарными кальцинатами, а если распространение процесса кальцинирования пошло на обе женские груди в произвольном порядке, можно вести речь о наличии в молочной железе женщины диффузных кальцинатов.
Подобное расположение участков обызвествления характерно для доброкачественных патологических процессов. При превышении общего объема концентрации солей кальция в одной доле 3 куб. см. рентгенологи констатируют сгруппированные кальцинаты.
Симптомы карциномы желудка
Зачастую больные жалуются на быструю утомляемость, слабость, плохой аппетит, отвращение к мясным и рыбным продуктам, безразличие к окружающему, резкое снижение веса. С ростом опухоли появляются боли, ощущение тяжести в желудке, рвота и тошнота. Это так называемый «синдром малых признаков».

Бывают случаи, когда больной узнает об опухоли уже на последней стадии. В этом случае метастазы прорастают в ближайшие внутренние органы, и помочь такому пациенту уже невозможно.
В зависимости от того, какой орган поражен метастазами, к опухолевому процессу присоединяются другие симптомы. Чаще всего метастазы начинают распространяться на брюшину, и в таком случае у больного начинается асцит (заполнение брюшной полости свободной жидкостью). Еще одной излюбленной локализацией опухоли является выходной отдел желудка.
Диагноз «карцинома» ставится на основании клиники и дополнительных исследований. Специфических методов диагностики не существует. Наиболее доступным и недорогим методом является рентгенологический. Если пациент вовремя прошел все этапы обследования, то в 40% случаев существует вероятность выявить заболевание на начальных стадиях. Эндоскопия желудка позволяет обнаружить не только злокачественное перерождение клеток, но и предраковую патологию, которую при своевременном лечении можно остановить, не дав переродится ей в злокачественную опухоль. Предраковое состояние – это атрофический гастрит, язва желудка, В12 – дефицитная анемия, полипоз желудка, пострезекционные осложнения.

Исследование крови при карциноме желудка не всегда может показать наличие злокачественного образования, хотя, как правило, наблюдается повышенное количество лейкоцитов, а позже и миелоцитов миелобласты. В дополнение к развернутому клиническому анализу крови врач назначает биохимический анализ, УЗИ слизистой желудка, биопсию, компьютерную и магнитно – резонансную томографию. Лечение больных осуществляется в специализированных онкоцентрах под наблюдением онколога.
Лечение
Выбор метода лечения карциномы желудка зависит от общего состояние больного и стадии заболевания. На начальных стадиях проводится резекция желудка (полное либо частичное удаление больного органа).

При обнаружении метастазов хирургическое вмешательство не имеет смысла. В таком случае больному назначается химиотерапия и лучевая терапия, которые при прорастании метастазов в кору головного мозга и кости дают обезболивающий эффект. Всем больным предлагается симптоматическое лечение, в большой степени продлевающее и улучшающее качество жизни. Медикаментозное лечение предусматривает обезболивающие и противорвотные средства, витаминные препараты и парентеральное питание. В ежедневный рацион питания должны входить натуральные продукты, содержащие большое количество белков, витаминов Е, А, С, селена и магния (льняное и кунжутное семя, семена подсолнечника, растительное масло), обладающие противоопухолевыми свойствами.
Народная медицина предлагает множество различных методов лечения раковых заболеваний. Это настойка чистотела или болиголова, также применяются различные травяные сборы. Хорошо себя зарекомендовал березовый гриб
И хотя универсальное средство лечения данного заболевания наукой и медициной еще не придумано, все же при этой патологии важно не упустить момент и вовремя принять профилактические меры.
В качестве профилактики, предупреждающей карциному желудка, необходимо соблюдать правильный режим питания, не подвергать себя стрессам, вовремя выявлять хронические болезни и не запускать их. Стараться избегать вредных воздействий окружающей среды, ограничить употребление продуктов с высоким содержанием нитратов, исключить из своего рациона все копченное и жаренное, отказаться от бесконтрольного применения лекарственных препаратов. Прогулки на свежем воздухе, закаливание организма, померные физические нагрузки помогут укрепить иммунитет и противостоять болезням.
Лечение болезни
В случаях своевременного диагностирования в мягких тканях отложений кальция назначается медикаментозное лечение, которое оказывается достаточно эффективным на первых порах развития недуга. Метод лечения посредством медикаментозной терапии используется для возможности избежать оперативного вмешательства, которое назначается в тех случаях, когда болезнь имеет запущенную форму, и другого способа избавиться от новообразований просто не существует. В процессе медикаментозной терапии пациенту обязательно назначается регулярное обследование эндокринологом и прохождение систематических исследований в виде ультразвуковой диагностики и забора крови.
Если обнаруженное новообразование наблюдается в единственном числе и было выявлено впервые, то врач может принять решение не назначать никакого лечения, а просто рекомендовать проходить систематическое УЗИ, что позволит проследить динамику развития отложения и вовремя определить момент увеличения его размеров или количества. Также это поможет предотвратить другие заболевания, например, узел железы.
 Соблюдение правильного питания является наиболее действенным методом для полного излечения кальцинатов
Соблюдение правильного питания является наиболее действенным методом для полного излечения кальцинатов
После прохождения рекомендованного курса лечебной терапии, а также после хирургической операции первым делом пациенту требуется определить правильный рацион, поскольку именно питание является главной профилактической мерой, предотвращающей развитие кальцинатов в дальнейшем.
Правильное питание в данном случае включает в себя употребление в пищу в большом количестве овощей и фруктов, рыбы, желательно морской, морепродуктов. Именно в этих продуктах питания содержится максимальное количество йода. Также следует исключить из ежедневного рациона солености, острую или копченную пищу, жаренные продукты.
Также желательно отдавать предпочтение использованию йодированной соли, но стоит помнить тот факт, что неправильное ее употребление лишает соль полезных качеств, поскольку имеет свойство разрушаться под воздействием высоких температур. Именно поэтому подобная соль добавляется не в процессе готовки, а в самый последний момент, практически в готовое блюдо.
Кроме соблюдения правильного питания не существует действенных профилактических мер по предупреждению развития кальцинатов, поскольку велик спектр причин, приводящих к их возникновению. Самое главное правило, которое рекомендуют к исполнению практикующие специалисты – своевременное обращение за получением медицинской помощи и качественное, а самое главное полное излечение имеющихся воспалительных и прочих патологических процессов щитовидки на первых стадиях их обнаружения.
Примечания
- Блохин Н. Н., Петерсон Б.Б. Клиническая онкология, М., 1979
- . Всемирная организация здравоохранения. Дата обращения 25 марта 2019.
- . РИА Новости (6 июня 2013). Дата обращения 3 мая 2014.
- World Health Organization. . Death: Top 10 causes (2014). Дата обращения 17 августа 2015.
- Картер Р. Л. Предраковые состояния, перевод с англ. М., 1987
- . Энциклопедия лекарств и товаров аптечного ассортимента. РЛС Патент. — Инструкция, применение и формула.
- Huili, Li. Immune Regulation by Low Doses of the DNA Methyltransferase Inhibitor 5-azacitidine in Common Human Epithelial Cancers (англ.) // Oncotarget (англ.)русск. : journal. — 2014. — Vol. 5, no. 3.
- (англ.). National Cancer Institute. Дата обращения 12 августа 2015.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
Диагностика рака шейки матки
- Тест Папаниколау (Пап-тест).
- Биопсия.
- Клиническое стадирование, как правило, посредством биопсии, обследования органов тазовой области, рентгенографии грудной клетки.
Его предполагают у женщин со следующими проявлениями:
- видимые патологические очаги на шейке матки;
- патологические результаты рутинного Пап-теста;
- аномальные влагалищные кровотечения.
Цервикальная интраэпителиальная дисплазия, как правило, выявляется Пап-тестом, но около 10% пациенток с раком шейки матки Пап-тест не выполнялся >10 лет. Пациентки с наиболее высоким риском развития заболевания реже всего проходят регулярную профилактику и обследования.Дальнейшая диагностика проводится при обнаружении атипичных или злокачественных клеток, особенно у женщин в группе риска. Если результаты цитологического исследования однозначно не подтверждают рак, выполняется кольпоскопия. Биопсия под контролем кальпоскопии с выскабливанием эндоцервик-са, как правило, является информативной. В противном случае требуется выполнение конусовидной биопсии шейки матки; конус ткани удаляют путем LEEP, воздействия лазера или криоиссечения.Стадирование. Клиническое стадирование основывается на данных биопсии, осмотра и рентгенографии грудной клетки. Если стадия >IВ1, выполняется КТ или МРТ. При невозможности выполнения КТ и МРТ для клинического стадирования заболевания можно использовать цистоскопию, сигмоидоскопию и внутривенную урографию.Данная система стадирования предназначена для создания обширной базы данных для исследований благодаря использованию единых критериев диагностики во всех странах мира. Система исключает результаты тестов, которые могут быть доступны не повсеместно (например, МРТ). Т.к. подобные тесты не используются, такие проявления,как параметральная инвазия и метастазы в лимфоузлы, могут остаться необнаруженными, в связи с чем возможно неверное стадирование (в сторону менее тяжелой стадии).Если данные, полученные с помощью средств визуализации, позволяют предположить значительное увеличение тазовых или парааортальных лимфатических узлов (>2 см), иногда назначают диагностическую операцию, как правило, забрюшинным доступом. Ее единственная цель — удалить увеличенные лимфоузлы, чтобы применение лучевой терапии было более направленным и эффективным.
При легкой, умеренной или тяжелой интраэпителиальной неоплазии, а также микроинвазивном раке каких-либо дополнительных исследований перед тем, как начать лечение, не требуется. в тех случаях, когда больные предъявляют жалобы, для уточнения стадии опухолевого процесса по FIGO исследование проводят под обезболиванием. На стадии IMV выполняют экскреторную урографию.
Причины образования кальцинатов в молочной железе и методы диагностики
Кальцинаты в молочной железе на маммограмме
Отложение солей кальция в женской груди может быть вызвано самыми различными причинами. Среди заболеваний лидируют застойные явления при лактостазе и мастите, доброкачественные опухоли молочной железы, фиброаденомы и кисты. Среди других причин образования кальцинатов называют:
- возрастные изменения в женском организме;
- нарушение метаболизма;
- передозировка витамина D3 при лечении различных травм и переломов.
Как говорилось выше, основным методом диагностики кальцинатов молочных желез является маммография. Этот метод достаточно распространен при проведении профилактических осмотров. Врачи-рентгенологи выявили много особенностей процесса кальцинирования при различных патологиях женской груди.
Крупные единичные кальцификаты характерны для доброкачественных образований молочной железы, а россыпь маленьких и деформированных кальцификатов свидетельствует о раке молочной железы. Однако ставить такой грозный диагноз на основании только маммографии не решится ни один специалист. В этом случае требуются специальные дополнительные методы обследования, основным из которых является пункционная биопсия молочной железы с последующим цитологическим исследованием.
В маммологии существует “золотая триада инструментальной диагностики” онкологического процесса. Она включает в себя проведение маммографии, УЗИ молочной железы и тонкоигольную пункционную цитологическую пробу.
Только в том случае, когда результаты всех трех методик совпадут, можно говорить о наличии ракового процесса и начинать соответствующую терапию.
Рекомендуем прочесть статью об уплотнениях в молочной железе. Из нее вы узнаете, по каким причинам могут появиться уплотнения в тканях молочной железы, какие заболевания способствуют развитию процесса, а также о том, как проводится диагностика уплотнений.
Причины, влияющие на образование кальцинатов
Такой диагноз как кальциноз предстательной железы – сопутствующее заболевание аденомы простаты и простатита, наблюдаемое у 75 процентов пациентов возрастом от 50-ти и старше. Одним из главных факторов появления кальцинатов учёные называют сидячий образ жизни. Такой режим провоцирует застой крови в малом тазу и блокирует выводящие протоки простаты, что в свою очередь увеличивает риск застоя секрета простаты.
Среди причин возникновения кальциноза в предстательной ученые выделяют:
- запоры;
- гиподинамию;
- систематическое переохлаждение организма;
- не регулярность или отсутствие сексуальных отношений;
- неправильное, вредное питание;
- хронические инфекции.
Уретро-простатический рефлюкс, в первую очередь сигнализирует о наличии в предстательной железе кальцинатов. Чаще всего он возникает вследствие травмирования простаты или же операционного вмешательства. Ситуации, когда обратный ток мочи появляется беспричинно, встречаются крайне редко.
Этиология и патогенез
На данный момент известно большое количество факторов, способных запустить механизмы канцерогенеза (вещества или факторы окружающей среды, обладающие таким свойством, называют канцерогенами).
- Химические канцерогены — к ним относят различные группы полициклических и гетероциклических ароматических углеводородов, ароматические амины, нитрозосоединения, афлатоксины, прочие (винилхлорид, металлы, пластмассы, асбест, многостенные углеродные нанотрубки и др.). Их общей характеристикой является способность реагировать с ДНК клеток, тем самым вызывая их злокачественное перерождение.
- Канцерогены физической природы: различные виды ионизирующего излучения (α-, β-, γ-излучение, рентгеновское излучение, нейтронное излучение, протонное излучение, мюонное излучение, кластерная радиоактивность, потоки ионов, осколки деления, нейтрино высоких энергий[источник не указан 84 дня]), ультрафиолетовое излучение.
- Биологические факторы канцерогенеза: различные типы вирусов (герпесоподобный вирус Эпштейна — Барр (лимфома Беркитта), вирус папилломы человека (рак шейки матки), вирусы гепатитов B и C (рак печени)), несущих в своей структуре специфические онкогены, способствующие модификации генетического материала клетки с её последующей малигнизацией.
- Гормональные факторы — некоторые типы гормонов человека (половые гормоны) могут вызвать злокачественное перерождение тканей, чувствительных к действию этих гормонов (рак молочной железы, рак яичка, рак предстательной железы).
- Генетические факторы. Одним из состояний, которые могут спровоцировать развитие заболевания, является пищевод Баррета.
В целом воздействуя на клетку, канцерогены вызывают определённые нарушения её структуры и функции (в особенности ДНК), что называется инициацией. Повреждённая клетка таким образом приобретает выраженный потенциал к малигнизации. Повторное воздействие канцерогена (того же, что вызвал инициацию, или любого другого) приводит к необратимым нарушениям механизмов, контролирующих деление, рост и дифференцировку клеток, в результате которых клетка приобретает ряд способностей, не свойственных нормальным клеткам организма — промоция. В частности, опухолевые клетки приобретают способность к бесконтрольному делению, теряют тканеспецифическую структуру и функциональную активность, изменяют свой антигенный состав и пр.
Рост опухоли (опухолевая прогрессия) характеризуется постепенным снижением дифференцировки и увеличением способности к бесконтрольному делению, а также изменением взаимосвязи опухолевой клетки с организмом, что приводит к образованию метастазов. Метастазирование происходит преимущественно лимфогенным путём (то есть с током лимфы) в регионарные лимфоузлы, или же гематогенным путём (с током крови) с образованием метастазов в различных органах (лёгкие, печень, кости и т. д.).
Карцинома матки
Этот тип заболевания считается одним из самых распространённых среди злокачественных патологий матки. Карцинома матки развивается из эндометрия и чаще всего называется аденокарциномой.
В развитии карциномы матки многие факторы связаны с воздействием на женский организм эстрогена, полового гормона. Отсюда следует, что у женщин в период менопаузы значительно повышается процент заболеть данной патологией. Существует также предположения, что эти новообразования являются следствием мутаций в генетических клетках в результате негативного воздействия внутренних и внешних факторов организма. К ним относятся канцерогенные вирусы в виде герпеса и папилломавируса человека; курение, злоупотребление алкоголем; рано начатая и беспорядочно ведущаяся половая жизнь; различные травмы шейки матки после родов, абортов и половых контактах.
Среди самых распространённых симптомов карциномы матки считается влагалищное кровотечение патологического характера. Особенно в эту группу риска попадают женщины с нерегулярными месячными и находящиеся в менопаузном возрасте. Поэтому по этой причине в 90% случаев карцинома матки выявляется ещё на ранних стадиях.
К менее распространённым симптомам карциномы матки относятся боли и дискомфортные состояния внизу живота, а также во время полового акта; снижение аппетита и массы тела; слабость и общая усталость; запоры; мочеиспускания довольно частые; болевые приступы в ногах и спине. Все эти симптомы могут говорить о наличии других заболеваний, поэтому необходима консультация специалистов и проведение всех видов обследования для уточнения диагноза.
Единственным способом в точном диагностировании карциномы матки считается биопсия слизистого слоя эндометрия. Но также для обследования назначают гистероскопию, УЗИ трансвагинальное и области брюшной полости. Лабораторные анализы крови выполняют на выявление онкомаркера и определение гемоглобина. При подтверждении диагноза иногда рекомендуют пройти дополнительное тестирование, чтобы выяснить распространение карциномы. А вот рентгенография отделов грудной клетки даёт возможность определить имеющиеся признаки прорастания карциномы в лёгкие.
При карциноме матки многим женщинам необходимо проведение операции по её удалению. На сегодня используются разные типы хирургического вмешательства после полного прохождения всех обследований. Как правило, врачи пытаются провести такую операцию, чтобы была возможность сохранить это орган, а после назначают лучевое облучение или полихимиотерапию до абсолютного излечения. Но если карциному матки диагностировали на поздних сроках, то, конечно, проводят удаление матки и гистерэктомию.
Среди применяемого хирургического лечения выполняется гормональное лечение, терапия лекарственными препаратами и радиотерапия.
При местно распространённой форме карциномы матки иногда предлагают пройти лучевое облучение как основное лечение. Это свидетельствует о не распространённости заболевания за пределы стенок матки. А вот химиотерапию на ранних стадиях в основном не используют.
Применение в лечении гормонозаменяющей терапии с использованием прогестерона, сокращает или контролирует процессы метастазов при карциноме матки, особенно это касается метастазов в лёгкие.
Эпидемиология рака шейки матки
Широкие исследования эпидемиологии рака шейки матки позволили установить роль таких факторов:
- принадлежность к малообеспеченным слоям общества;
- многократные роды в анамнезе;
- курение;
- гормональная контрацепция;
Цитологическое и гистологическое исследования материала, взятого с шейки матки может выявить ряд изменений шеечного эпителия:
- легкая дисплазия клеточной архитектоники;
- вирусные включения в цитоплазме;
- интраэпителиальная неоплазия (легкая, умеренная или тяжелая — ЦИН 1, 2 или 3);
- микроинвазивный рак;
- инвазивный рак.
Эти ранние изменения могут быть выявлены при исследовании мазков клеток, взятых специальным деревянным шпателем (шпатель Эрза) Лги щеточкой с влагалищной части шейки матки. Во взятом образце содержатся клетки, которые слущиваются с эктоцервикса иногда вместе с клетками эндоцервикса и эндометрия. Их исследуют после приготовления мазка и окрашивания его по Папаниколау. Исследование мазка позволяет судить о состоянии эпителия.
Чтобы получить правильное представление об изменениях в эпителии шейки матки, его исследуют методом бинокулярной микроскопии с помощью кольпоскопа под 10-кратным увеличением.
Изменения, вызванные вирусом, дисплазию эпителия, а также легкую и умеренную интраэпителиальную неоплазию у женщин, живущих половой жизнью, особенно в возрасте от 20 до 30 лет, кто часто меняет полового партнера и пользуется гормональными контрацептивами, выявляют часто. Все эти изменения могут пройти без какого-либо лечения, но необходимо регулярное исследование мазков с шейки матки. А тяжелая интраэпителиальная неоплазия (ЦИНЗ) часто с годами прогрессирует и может перейти в инвазивный рак.
Лечение и профилактика
Прежде чем приступить к лечению кальциноза, необходимо пройти обследование, на основании которого доктор определит степень поражения печени кальцификатами, установит, какой они имеют размер и где локализуются.
 Вывести излишки кальция из печени можно, пройдя терапию соответствующими препаратами.
Вывести излишки кальция из печени можно, пройдя терапию соответствующими препаратами.
Если у больного диагностировали микрокальцинаты, то в таком случае врач посоветует пройти курс лечения медикаментозными препаратами «Урсосан» или «Урсофальк». Эти препараты помогут растворить микрокальцинаты и безболезненно вывести их из организма.
На образование кальцификатов в первую очередь влияет образ жизни больного, какую пищу он употребляет, имеются ли у него вредные привычки и другие факторы. Поэтому, чтобы организм восстановился, больному следует сесть на диету и отказаться от алкоголя и сигарет. Чтобы восстановить функцию печени и вывести шлаки из организма, советуют употреблять достаточное количество жидкости – не менее 1,5-2 л в сутки.
Диагностика рака мочевого пузыря
На данный момент нет специальных обследований, которые могли бы определить наличие рака мочевого пузыря у пациента. Однако при стандартном обследовании в моче могут быть обнаружены микроскопические включения крови. Это дает основание для проведения дальнейших тестов, которые помогут заключить, является ли наличие крови в моче симптомом рака. Среди обследований, которые может назначить врач, могут быть следующие:
- Цитологическое исследование мочи – поиск раковых клеток в моче под микроскопом.
- Метод визуальной диагностики – этот тип исследования дает урологу возможность обследовать мочевыводящие пути и прилегающие к ним ткани и структуры. Одним из наиболее распространенных типов такого исследования является компьютерная томография, которая представляет собой метод лучевой диагностики, позволяющий увидеть строение мочевыводящих путей и прилегающих тканей.
- Цистоскопия – это метод исследования, при котором врач вводит узкую трубку через уретру. Трубка оснащена окуляром и оптико-волоконной системой, благодаря чему врач может обследовать уретру и мочевой пузырь изнутри. Обычно для удобства пациента такая процедура проводится под местным наркозом. Это единственный вид обследования, который позволяет врачу определить место расположения опухоли и выполнить трансуретральную резекцию мочевого пузыря.
- Трансуретральная резекция (ТУР) мочевого пузыря. Это процедура выполняется во время проведения цистоскопии. Врач вводит цистоскоп через уретру пациента в мочевой пузырь и производит забор образца ткани, который затем отправляют на биопсию, чтобы определить наличие или отсутствие раковых клеток. Эта процедура проводится под общим наркозом. Кроме того, ТУР используется и как метод лечения рака мочевого пузыря.
Диагностика кальцинатов в печени
Часто случается так, что кальцификаты отлаживаются в органе без проявления каких-либо симптомов, поэтому диагностируется заболевание случайно, во время планового обследования.
Отложения кальция могут продолжительное время накапливаться в печени в следствие ее случайной травмы в прошлом или заражения паразитами, а также по другим причинам.
Соли кальция можно определить с помощью МРТ. Данный вид диагностики наиболее информативный, с его помощью изображение можно увидеть в трехмерном виде, однако это исследование дорогое и не каждый может себе его позволить.
Кальциноз на тканях органа можно определить с помощью рентгена, в таком случае на пленке можно увидеть кальцификаты, которые по составу похожи на кость.
УЗИ, как метод диагностики выявления кальциноза, применяется редко, однако и оно поможет определить, в каком месте локализуются отложения кальция.
Биохимический анализ крови покажет высокий уровень кальция и он подходит как вспомогательный метод диагностики наряду с рентгеном или томографией.