PRP терапия. Плазмолифитинг
Содержание:
- Тейпирование коленного сустава при разрыве связок
- Положительные и отрицательные стороны процедуры
- Как действует плазмолифтинг
- Каковы вред и польза
- Основные отличия от медикаментозного лечения
- Синовиальная киста подколенной области Бейкера
- Мануальная терапия и грязелечение
- Плазмолифтинг
- Вам все еще кажется, что вылечить суставы невозможно
- Механизм лечения плазмой крови
- Методики применения
- Проведение процедуры
- Стоимость проведения
- Частота проведения процедуры
- Вред и польза
- Болят суставы Поможет плазмолифтинг
- Бурсит описание, причины, симптомы признаки, диагностика, лечение.
Тейпирование коленного сустава при разрыве связок
К одной из наиболее распространённых травм у спортсменов и людей, занимающихся любительским спортом, относится повреждение коленного сустава, а также мышечных тканей вокруг него, что обусловлено постоянными нагрузками, возникающими при тренировочном процессе. Это приводит к возникновению боли в колене, постоянно напоминающей о себе во время тренировок и физической активности.
Для профилактики и реабилитации такого рода травм используются специальные ортопедические средства и приспособления, уже завоевавшие доверие врачей и спортсменов. Но наибольшей популярностью на сегодняшний день пользуется методика тейпирования, которая подразумевает наложение кинезио тейпов (подробнее, что такое кинезио тейп в этой статье), доказавшая свою эффективность и безопасность при борьбе с патологиями коленного сустава.
Показания к проведению процедуры
Методика тейпирования коленного сустава и связок применяется при следующих случаях:
- при постоянных или периодических болях в колене;
- при артрозе коленного сустава;
- для снятия отёчности в случае ушиба коленной чашечки;
- при растяжении мышечной ткани или связок;
- с целью стабилизации коленного сустава во время тренировочного или соревновательного процесса;
- во время реабилитационного периода после оперативного вмешательства.
Основные техники наложения тейпов на колено
Именно от характера проблемы и патологии врач выбирает технику накладывания тейпов.
Различают техники следующих видов:
Обязательные требования и рекомендации
Несмотря на кажущуюся лёгкость всех вышеперечисленных манипуляций, существуют некоторые требования, обязательные для выполнения при тейпировании коленного сустава и связок. В случае несоблюдения этих рекомендаций, вы будете не только чувствовать дискомфорт при движении, но и рискуете спровоцировать дальнейшее развитие патологии. К данным правилам относятся:
- с целью преждевременного отклеивания краёв ленты, перед нанесением тейпа их следует закруглять при помощи ножниц;
- перед процедурой тейпирования коленного сустава и связок необходимо тщательно очистить кожный покров от возможных загрязнений, а также рекомендуется удалить волосяной покров в месте нанесения ленты;
- якоря тейпа (первые и последние несколько см) всегда фиксируется без натяжения;
- во время наложения избегайте прикосновений руками к стороне с клеевым составом;
- после накладывания ленты необходимо тщательно растереть её поверхность с целью обеспечения лучшей фиксации;
- осуществив накладывание кинезио тейпа, не стоит проявлять двигательной активности на протяжении получаса. Что же касается водных процедур, то принимать их можно уже через час после процедуры тейпирования
Видео уроки по тейпированию коленного сустава
Ниже Вы найдете несколько обучающих видео уроков по тейпированию коленного сустава и связок, которые помогут Вам решить проблему боли в коленях:
В заключении хотелось бы отметить, что применять методику кинезиотейпирования или тейпирования коленного сустава и связок в случае осложненных травм или патологий рекомендуется после предварительной консультации с врачом для достижения максимального эффекта при применения кинезио тейпов.
Материал данной статьи является собственностью ООО «Юниспорт», копирование запрещено.
Рейтинг: 5 /5 ( 11 голосов)
Положительные и отрицательные стороны процедуры
Плазмолифтинг коленного сустава не является панацеей от всех болезней, и название «инновационный» всерьез может воспринимать только пациент, падкий на рекламу. Метод стар, но в связи с широким развитием косметологической и восстановительной медицины обрел популярность. На фоне широкого применения растет количество пациентов, которым проведенные процедуры помогли. Так складывается впечатление о высокой эффективности методики, когда в рекламных целях публикуют количество пациентов с положительной динамикой, скромно умалчивая о тех, кому введение плазмы никак не помогло.
Как любое вмешательство в функционирование организма его проведение противопоказано при:
- Беременности;
- Онкологических заболеваниях, особенно новообразованиях крови;
- Заболеваниях кроветворных органов (печени, селезенки, костного мозга);
- Почек и поджелудочной железы;
- При психических заболеваниях;
- Во время обострения любого хронического заболевания внутренних органов;
- При повышенной температуре тела, вызванной вирусной или бактериальной инфекцией верхних дыхательных путей.
 Плюсы и минусы лечения
Плюсы и минусы лечения
Плазмолифтинг – это вполне обоснованный, имеющий научное обоснование метод лечения, на протяжении десятков лет, подтвердивший свою эффективность. Он не может заменить медикаментозное, оперативное или физиолечение. Применяется в качестве адаптогенной терапии, стимулирующей иммунную систему. Отсутствие высокой лечебной эффективности – причина, почему методом практически не пользуются в муниципальных клиниках. Зато эффективно рекламируют и пропагандируют работники коммерческих лечебных учреждений.
https://youtube.com/watch?v=LobnMABsBKk
Как действует плазмолифтинг
Суть плазмолифтинга заключается во введении в очаг воспаления или трофического поражения тканей организма собственной плазмы пациента. Еще это метод называется «лечение подобного подобным» – применяющийся со времен Гиппократа. Для гемотерапии у пациента забирается из плечевой вены небольшое количество крови. Используя специальный аппарат для плазмафереза, из цельной инъекционной крови выделяется клеточная масса кровяных телец – эритроцитов, которые возвращаются обратно в кровяное русло пациента во время процедуры. Жидкая часть – ортоплазма – консервируется и помещается для хранения в жидкий азот. По мере необходимости она может быть использована для лечения сдавшего кровь пациента (донора) в том числе и для плазмолифтинга.
Суть метода заключается в стимуляции иммунной системы организма неаллергенным стимулятором – собственной плазмой. Возникает искусственный очаг провокации лейкоцитов, ответственных за борьбу с возбудителями инфекции. В месте введения плазмы образуется подобие гематомы, только в отличие от синяка она не окрашена в синий цвет, потому что в состав не входит гемоглобин, придающего при разрушении синюшный или зеленоватый оттенок синякам. Кроме прилива к месту искусственной гематомы большого количества свободных лейкоцитов из кровяного русла, стремящихся «рассосать» гематому, из лейкоцитов, введенных посредством инъекции выделяются биологически активные вещества, способствующие процессам регенерации тканей и активизации иммунных процессов.
 Центрифуга для отделения плазмы крови
Центрифуга для отделения плазмы крови
Каковы вред и польза
Такой метод терапии сам по себе безопасен, так как в качестве основного сырья для инъекции берется собственная кровь пациента. Осложнения возникают по другим причинам, среди которых:
использование нестерильных инструментов для забора крови, после чего происходит инфицирование с присоединением бактериальной инфекции и возможным развитием сепсиса;
применение аллергических препаратов-антикоагулянтов;
неосторожное введение плазмы, из-за чего образуется отечность и гематома.
Другие осложнения:
- обострение хронических патологий;
- развитие кожных заболеваний;
- фиброз;
- непродолжительный лечебный эффект.
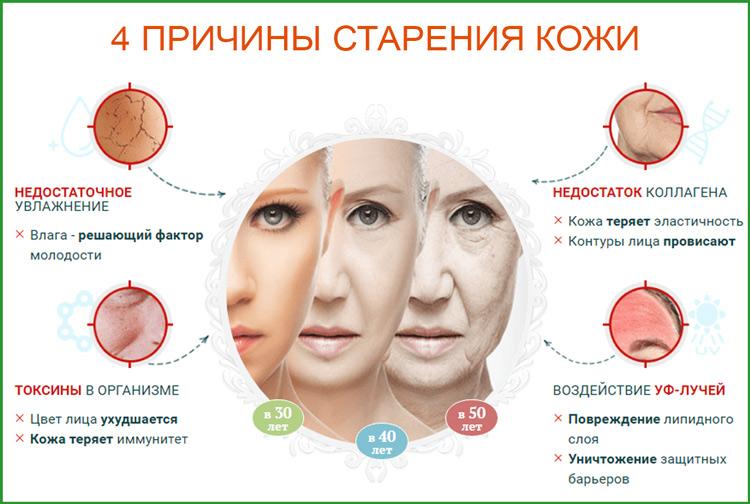
Если же плазмолифтинг проводится в специализированной клинике, которая следит за свое репутацией и дорожит клиентами, никакого вреда и негативных последствий после этой методики терапии не должно проявиться.
Основные отличия от медикаментозного лечения
Все лекарственные препараты, при помощи которых проводится лечение суставов и заболеваний опорно-двигательного аппарата являются химическими, то есть в любом случае это токсические средства.
Плазмолифтинг может стать базисной монотерапией, так как восстановление тканей проводится естественным способом. Полностью исключаются какие-либо опасности и токсическое воздействие на организм. Плазмолифтинг может использоваться при комплексном лечении.
Используемая для лечения плазма из крови никоим образом не взаимодействует с окружающей средой. Этот факт только добавляет преимуществ использования методики. Нет опасности возникновения аллергических реакций и отторжения.
Синовиальная киста подколенной области Бейкера
Рубрика МКБ-10: M71.2
Определение и общие сведения
Появление ограниченной припухлости в области коленного сустава отмечают при поражении синовиальных сумок. Так, в подколенной области может быть обнаружено ограниченное эластичное образование, связанное с воспалением полуперепончатоикроножной сумки (киста Бейкера). У некоторых больных она достигает больших размеров и может распространяться на голень.
Синовиальная киста подколенной области (Бейкера): Лечение
Одним из методов лечения является пункция с последующим введением бетаметазона или гидрокортизона.
Самый результативный метод лечения — оперативный.
Мануальная терапия и грязелечение
Официальная медицина достаточно настороженно относится мануальной терапии. Некоторые целители, не имеющие достаточной квалификации, дискредитировали этот метод. Тем не менее, мануальная терапия при коксартрозе может использоваться вместо тракционной – аппаратного вытяжения сустава, более эффективного при гонартрозе. Мануальные терапевты в основном прибегают к 2 методам:
- мобилизация – мягкое вытяжение путем постепенного «расшатывания» сочленяющихся костей;
- манипуляция – восстановление нормального расположения суставных компонентов одним резким движением.

К манипуляции можно прибегать исключительно на ранней стадии коксартроза, мобилизация показана на 1–2 стадии. При артрозе происходит разрушение суставного хряща, просвет между суставными поверхностями костей сужается. В результате хрящ под давлением истирается еще быстрее, а движения в суставе ограничиваются. Мануальный терапевт, выполняя мобилизацию, разводит кости, увеличивает суставную щель. В результате снижаются болевые ощущения, увеличивается подвижность сустава, обеспечивается защита хряща от интенсивного износа. Ежегодно рекомендуется проходить 2–4 курса мануальной терапии по 3–4 сеанса.
Традиционная составляющая санаторно-курортного лечения при заболеваниях опорно двигательного аппарата – грязелечение (пелоидотерапия). При коксартрозе этот метод наиболее эффективен на ранней стадии. Прибегают к нему и на этапе поздней или отдаленной реабилитации после операции эндопротезирования. Для лечения тазобедренных суставов делается аппликация «трусы», то есть грязь накладывается на таз и верхнюю часть бедер, где располагаются суставы. Покрываются оба сустава, даже если коксартроз односторонний. Помимо аппликаций могут делаться грязевые компрессы – наложение марлевой салфетки, покрытой слоем пелоидов толщиной 1–2 см. Компресс накрывается клеенкой, утепляется и фиксируется на 5–6 часов. Аппликации прогревают ткани, насыщают их ценными веществами, производят мягкий массажный эффект.
Самые известные методы лечения коксартроза – прием хондропротекторов и противовоспалительных препаратов, физиотерапевтические процедуры, ЛФК, массаж. Но есть немало методов, которые применяются не так широко, хотя достаточно эффективны. Некоторые из них были незаслуженно забыты, и сейчас довольно сложно найти опытного, квалифицированного мануального терапевта, специалиста по иглоукалыванию или гирудотерапии. А внутрисуставные инъекции богатой тромбоцитами плазмы стали делать относительно недавно. Альтернативные и инновационные методы лечения коксартроза не заменяют традиционных, но могут их дополнить.
загрузка…
Плазмолифтинг
Переливание собственной крови пациента (аутогемотерапия) для стимуляции защитных сил организма практикуется уже более ста лет. Эта процедура сводится к забору крови из вены с последующим внутримышечным введением в ягодицу. Плазмотерапия (аутоплазмотерапия) возникла позже, из крови стали выделять жидкую фракцию – плазму – и вводить ее внутривенно. Со временем процедура была усовершенствована, плазму стали разделять на фракции с высоким и низким содержанием тромбоцитов, и использовать богатую тромбоцитами плазму (БоТП, PRP). Тромбоциты – это клетки крови, которые активно участвуют в процессах ранозаживления, стимулируют регенерацию. Метод лечения с применением богатой тромбоцитами плазмы называют PRP-терапией, плазмолифтингом.
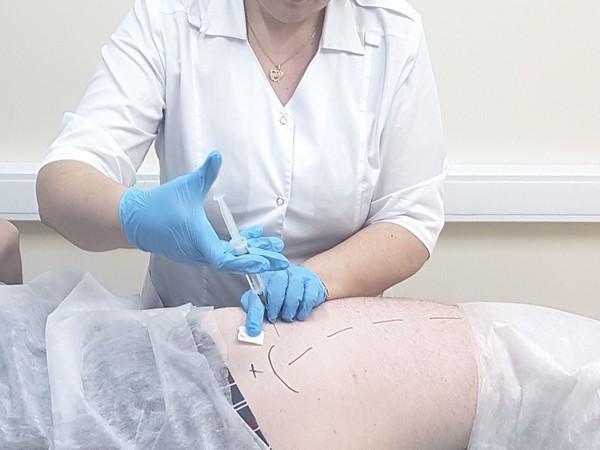
Плазмолифтинг при коксартрозе тазобедренного сустава заключается во введении БоТП внутрь суставной полости. Кровь берут из локтевой вены и разделяют в центрифуге на фракции. Мягкие ткани и суставную капсулу прокалывают, втягивают в шприц немного синовиальной жидкости, чтоб убедиться, что игла проникла в суставную полость, а затем вводят плазму. Организм обычно направляет тромбоциты на участки, где ткани были повреждены, открылось кровотечение. Они улучшают свертываемость крови и стимулируют выработку новых клеток для восстановления поврежденной ткани. При введении внутрь сустава тромбоциты стимулируют выработку клеток хрящевой ткани. На курс требуется 5–8 инъекций, которые выполняют с интервалом 3–5 дней. Рекомендованная частота курсов – 1–2 раза в год.
Вам все еще кажется, что вылечить суставы невозможно
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-264775-2’, renderTo: ‘yandex_rtb_R-A-264775-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
var m5c73e28728432 = document.createElement(‘script’); m5c73e28728432.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7388&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c73e28728432() { if(!self.medtizer) { self.medtizer = 7388; document.body.appendChild(m5c73e28728432); } else { setTimeout(‘f5c73e28728432()’,200); } } f5c73e28728432();
window.RESOURCE_O1B2L3 = ‘kalinom.ru’;
Механизм лечения плазмой крови
Плазмотерапия – это инъекционное введение собственной плазмы, прошедшей особую обработку. Плазма – это жидкая фракция крови, которая остается после удаления форменных элементов. Она занимает 55% объема крови и богата ферментами, гормонами, минеральными веществами, белками, то есть биологически активными веществами. Плазма выполняет питательную, буфферную и транспортную функцию.
Тромбоциты – самые маленькие форменные элементы крови. Эти кровяные пластинки образуются в костном мозге. Их главная функция заключается в формировании тромбов при повреждении сосудов и появлении кровотечения, то есть они влияют на свертываемость крови.Тромбоциты также участвуют в регенерации соединительной ткани и подавлении процессов воспаления.
В тромбоцитарной массе содержится более миллиона тромбоцитов (у здорового человека тромбоцитов около 200-300 тыс в 1 мкл крови. Такая масса готовится непосредственно из крови пациента, поэтому она не вызывает аллергии и отторжения, так как обладает полной биосовместимостью. Из тромбоцитов выделяют ростовые факторы – специфические пролиферативные протеины.
При введении обогащенной тромбоцитами плазмы в зону патологии происходит активация роста клеток и усиление метаболизма, ткани быстрее восстанавливаются, а организм ускоренно выздоравливает. Благодаря такому эффекту введение собственной плазмы используется во многих отраслях медицины.
Показания к лечению плазмой крови
Спектр применения обогащённой плазмы крови очень широкий. Она применяется для заживления ран, снятия болевого синдрома и воспаления. Ее особенно активно используют в косметологии, в неврологии, ортопедии, офтальмологии и в периоде реабилитации. Плазмотерапия наилучший эффект дает при следующих заболеваниях опорно-двигательного аппарата:
- артрозы, коксартроз и т.д.;
- плечо-лопаточный периатрит;
- болевой синдром при болезнях опорно-двигательного аппарата;
- остеохондроз;
- разрывы, растяжения, воспаления сухожилий и связок;
- эпикондилиты («локоть теннисиста» и т.д.);
- «пяточная шпора»;
- свежие спортивные травмы;
- незаживающие раны;
- реабилитация после травм и оперативных вмешательств.
Плазмотерапия, применяемая во время операции, ускоряет регенерацию тканей, минимизирует отечность и образование рубцов, снижает постоперационный болевой синдром.
Великолепные результаты дает аутоплазмотерапия при лечении артрозов и артритов. Благодаря внутрисуставным инъекциям стимулируется выработка межсуставной смазки, уменьшается боль, суставы становятся подвижными, воспаление снимается. Результат пациент почувствует практически через 1-2 сеанса – воспаление уменьшится, боль стихнет, утренний дискомфорт исчезнет.
Противопоказания к лечению плазмой крови
Есть определенные ограничения к внутрисуставному введению обогащенной тромбоцитами плазмы. Их определяет врач индивидуально после консультации, а, при необходимости, после обследования пациента
С осторожностью относятся к плазмотерапии при такой патологи, как
- сахарный диабет;
- хронические болезни печени;
- онкология;
- сепсис;
- нарушения свертываемости крови;
- аутоиммунные заболевания:
- анемия;
- лихорадка;
- психические нарушения.
В этих случаях собственную плазму пациентам не назначают. Перед процедурой не забудьте рассказать врачу обо всех своих хронических заболеваниях.
Методики применения
В область маргинальной
десны аутоплазма, содержащая тромбоциты, вводится объемом 0,1-0,2 мл на 2-3 мм2,
в область переходной складки 0,3-0,5 мл на один зубочелюстной сегмент,
состоящий из 1-2 зубов. Инъекции в маргинальную десну можно проводить как с
вестибулярной, так и с оральной стороны. Можно вводить плазму и в область
слизистой альвеолярных отростков, но введение в этой зоне болезненно в связи с
отсутствием подслизистого слоя, поэтому введение в данную область будет
внутриэпителиальным или подэпителиальным и в очень небольшом количестве не
более 0,05-0,1 мл.
При использовании данного
метода в пародонтологии и в целях профилактики перед процедурой во всех случаях
проводится профессиональная гигиена полости рта. Инъекции аутоплазмы,
содержащей тромбоциты, можно проводить в тот же день, сразу после снятия зубных
отложений, или в ближайшие 2-3 дня
Важно предупредить пациента о возможном
сохранении дискомфорта в области введения плазмы в течении 24 часов
Лечение заболеваний
пародонта можно проводить курсами. Один курс состоит из 4 процедур по 1
пробирке за посещение. Полученная аутоплазма (примерно 3.5 мл), вводится в
область верхней или нижней челюсти, слева или справа, с перерывом 3-4 дня между
сторонами. Инъекции в одну и ту же зону можно повторять при гингивитах,
пародонтитах I, II, III степени тяжести заболевания через 2 неделе после первой инъекции, объём
используемой плазмы из расчета 0.5 мл на один дентальный сегмент. Курс лечения
2-3 раза в год в зависимости от тяжести заболевания.
Данный метод не исключает
назначение антибактериальных, противовоспалительных, противоотечных,
иммуномодулирующих и иммуностимулирующих препаратов.
Необходимо отметить, что
в ряде случаев уже через одну неделю можно увидеть первый терапевтический
эффект лечения с использованием плазмы, который проявляется улучшением
показателей гигиенических и пародонтологических индексов, а значит снижением
кровоточивости десен и приобретением десной физиологической окраски.
Проведенные
гистологические исследования области десны, после инъекций аутоплазмы показали
— что более выраженный эффект, может
быть получен не ранее, чем через 3 недели.
К этому сроку происходит уменьшение количества клеток воспалительного
процесса: они располагаются в тканях не диффузно, а уже более локализовано,
внутри инфильтратов при этом увеличивается количество молодых клеток ?фибробластов и незрелого коллагена.
Инъекции аутоплазмы,
содержащей тромбоциты можно применять и при патологической подвижности зубов,
которая обычно вызвана заболеваниями пародонта. Аутоплазма вводится небно,
язычно, вестибулярно, медиально или дистально в область тканей периодонта вдоль
корня зуба; количество вводимой плазмы может составлять 0,5 мл на 1 дентальный
сегмент. Дополнительно подвижный зуб обкалывается маргинально и в область
переходной складки.
Инъекции
при периимлантитах проводятся по такой же схеме: введение в область
маргинальной десны и переходной складки данной области и соседних областей в
пределах 2 зубов с каждой стороны (см. таблицу №1).
При
операциях имплантации аутоплазму можно вводить в тот же день или на следующий
день в область установленного имплантата из расчета рекомендуемого объема
введения плазмы.
В
случаях лечения альвеолитов и лунок зубов, заживающих вторичным натяжением,
рекомендуется провести кюретаж лунки зуба
после удаления, промыть лунку антисептическим раствором, затем плазмой,
провести инъекции плазмы по краю лунки и в область переходной складки из
расчета, представленного в таблице. Полость лунки заполнить либо небольшим
размером гемостатической губки, пропитанной аутоплазмой, либо любым костным материалом, также
смешанным с аутоплазмой, содержащей тромбоциты. В результате проведенного
лечения лунка уже на вторые сутки заполняется грануляционной тканью, происходит
более быстрая ее эпителизация.
Проведение процедуры
Проведение процедуры состоит из двух частей:
- Забора плазмы;
- Лечебный укол в область пораженного сустава или иного органа.
Забор крови может производиться непосредственно в лечебном учреждении, в котором пациент проходит лечение плазмолифтингом, но может быть осуществлен на станции переливания крови. В этом случае у пациента будет в запасе необходимое количество плазмы на весь курс лечения. Для остановки кровотечения пациент просто сгибает локоть.
Лечебная манипуляция при плазмолифтинге коленного сустава заключается во введении небольшого количества плазмы от 1 до мл, в зависимости от выраженности патологического процесса и длительности заболевания.
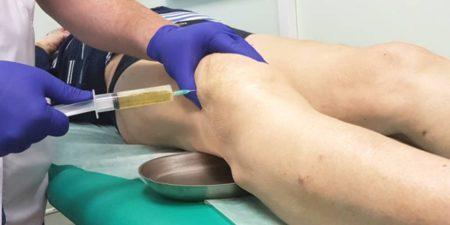 Введение плазмы в суставную сумку
Введение плазмы в суставную сумку
Стоимость проведения
Лечение суставов плазмой крови в стоимостном выражении зависит от места жительства пациента или местонахождения клиники, в которую он обратится. Проведенный обзор показывает: самые высокие цены традиционно в Москве, Московской области и Санкт-Петербурге. Врачи медицинских клиник (преимущественно частных) оценивают одну инъекцию плазмы в сустав от 5 до 8 тысяч рублей. Курс лечения, состоящий из 4 инъекций, стоит от 20 до 35 тысяч.
Значительно ниже стоит та же самая операция в провинциальных лечебных заведениях, с тенденцией – чем дальше от Москвы, тем адекватнее становятся цены. В Перми цена на одну инъекцию варьируется от 3 до 4 тысяч рублей, а в Тюмень от 2,5 до 3 тысяч.
Частота проведения процедуры
При артрозе коленного сустава количество инъекций зависит от возраста пациента – чем моложе больной, тем быстрее заживление. Его иммунная система реагирует на аутопровокацию и вырабатывает лейкоциты и другие клетки крови, ответственные за восстановление пораженной ткани. У двадцатилетних пациентов положительный результате плазмотерапии наблюдается уже после первой инъекции. Их количество зависит от назначения лечащего врача, но редко назначают больше 5 аутоинъекций. С возрастом скорость иммунного ответа ослабевает, и пациентам к 40 годам требуется уже несколько десятков инъекций, чтобы добиться положительного результата. Тем, кто переступил шестидесятилетний рубеж, потребуются уже не десятки инъекций, а несколько месяцев регулярных процедур. Скорость регенерации тканей с возрастом значительно снижается, поэтому, в некоторых случаях, плазмолифтинг может оказаться неэффективным, несмотря на длительный срок лечения.
Вред и польза
Методика имеет ряд преимуществ и недостатков, поэтому прежде чем приступить к терапии, важно ознакомиться с важными моментами:
- Терапия эффективна не только при заболеваниях дегенеративной природы, она помогает при травмах, переломах, разрывах мягких тканей.
- Плазмолифтинг редко провоцирует побочные эффекты, в большинстве случаев они полностью отсутствуют.
- Лечение остеохондроза плазмолифтингом позволяет уменьшить медикаментозную нагрузку на организм и снизить дозу принимаемых препаратов.
- Избавляет не только от симптомов, но и первопричин патологии.
- Не нужно проходить курс реабилитации, сразу после инъекции разрешено заниматься привычными делами.
- Хорошо сочетается с другими лечебными методиками, не снижает их эффективность.
Болят суставы Поможет плазмолифтинг
Заболевание суставов очень распространено в наше время. Эта болезнь давно перестала ассоциироваться с пожилым возрастом. Возраст людей столкнувшихся с артритом стремительно молодеет.
До сегодняшнего дня эта болезнь крайне тяжело поддавалась лечению. Продолжала прогрессировать и усложнять жизнь своим пациентам. Однако сегодня, у врачей имеется довольно эффективный метод борьбы с ней. Решением является процедура плазмолифтинга.
Процедура плазмолифтинга заключается в том, что врач вводит пациенту препарат в мягкие ткани, в сам сустав и в область вокруг него. Инъекция разработана на основе выделенной плазмы крови. Кровь берется у самого пациента. Перед применением кровь особым образом обрабатывается в центрифуге. Данная инъекция позволяет запустить естественные восстановительные процессы в суставе. Благодаря этому начинается этап самовыздоровления. Пациенты прошедшие это лечение отмечают улучшение подвижности сустава, прекращаются болевые ощущения, снимается воспалительный процесс. Так как метод основан на использовании собственных ресурсов организма человека, лечение проводят только в клинике.
Плазмолифтинг позволяет избавиться от боли не только в суставах, но и в спине, при растяжении мышц. Его неоднократно применяют в послеоперационные периоды или после протезирования.Так же он эффективен при лечении сколиоза, грыж межпозвонковых дисков и даже при головных болях. Отличительная особенность плазмолифтинга заключается в том, что он не просто снимает болевые ощущения, он устраняет причину боли. Положительный результат виден практически сразу и держится очень долго.
Если вы почувствовали боль в суставах, не откладывайте поход к врачу. Плазмолифтинг назначается только после тщательного обследования пациента. Сам кус лечения и количество необходимых процедур назначается индивидуально после изучения конкретной проблемы. Препарат можно применять и в молодом и в зрелом возрасте.
Основное преимущество данного метода это сочетание высокой эффективности и при этом полной безопасности в применении. Так как вам вводят плазму выделенную из вашей же крови не может возникнуть никакой аллергии и иных побочных эффектов. В совокупности с такими процедурами как физиотерапия, массаж, электростимуляция и лечебная физкультура, плазмолифтинг особенно действенен. Если лечащий врач назначил вам плазмолифтинг, это приведет к сведению до минимума употребления медикаментозных препаратов и сокращению курса выздоровления в два три раза.
Комментарий
- Главный ортопед: «Чтобы никогда не болели суставы и спина…» 01.03.2018
- Хирурги признались! Боль в суставах лечится легко! Пиши рецепт… 28.02.2018
- Почему у вас не получается вылечить суставы? 28.02.2018
- Болезни суставов
- Артрит
- Артроз
- Синовит
- Бурсит
- Вывих
- Киста
- Плексит
- Контрактура
- Коксартроз
- Травмы и ушибы
- Другие болезни
- Остеоартроз
- Пяточная шпора
- Подагра
- Консультация врача
- Новости
- Лечение суставов
- Лечение голеностопного сустава
- Лечение коленного сустава
- Лечение тазобедренного сустава
- Лечение локтевого сустава
- Лечение лучезапястного сустава
- Лечение плечевого сустава
- Лечение челюстного сустава
- Народные методы
- Лекарственные препараты
- Лечение височно-челюстного сустава
- Полезное
- 29.04.2016 Прооперированный Пеле «собрался» на Олимпиаду
- 26.04.2016 Массовая зарядка от Анны Альминовой в Кирове
- 23.04.2016 В столице Скандинавская ходьба набирает популярность
- 20.04.2016 Курение более опасное для людей страдающих ревматоидным артритом
- 18.04.2016 19-летняя участница кастинга в группу SEREBRO в случае неудачи сведет счеты с жизнью
- Болит спина когда сижу: в чем причина?
- Болит лучезапястный сустав: возможные причины и лечение
- Дифференциальная диагностика ревматоидного артрита: как поставить правильный диагноз?
- Почему болят суставы: причины?
Подписка на новые статьи
Бурсит описание, причины, симптомы признаки, диагностика, лечение.
Краткое описание
Бурсит — острое или хроническое воспаление синовиальной сумки. Синдром, характерный для многих состояний. Синовиальные сумки представлены мешкообразными полостями с синовиальной жидкостью, расположенными в местах, подвергающихся механическим нагрузкам (трению) при движениях, например под сухожилиями, проходящими над костными выступами. Обычно бурситы сопровождают воспаление сухожилий (тендобурситы).
Частота. Бурсит — распространённое заболевание. Травматический бурсит наиболее часто возникает у пациентов моложе 35 лет. Преобладающий пол — мужской.
Видео удалено.
| Видео (кликните для воспроизведения). |
Этиология. Травмы, физические перегрузки, артриты (наиболее часто при ревматоидном артрите и подагре), инфицирование микроорганизмами (наиболее часто Staphylococcus aureus) или микобактериями туберкулёза.
Патоморфология • При остром бурсите — растяжение синовиальной сумки экссудатом • При хроническом бурсите — утолщение стенок синовиальной сумки, внутренняя поверхность покрыта наложениями фибрина. Полость сумки заполнена сгустками крови, возможна кальцификация соединительнотканных структур. Тендиниты и бурситы верхней конечности чаще всего возникают в результате повторяющихся микротравм, что в конечном итоге приводит к разрыву соединительнотканных волокон сухожилия и сумки.
Симптомы (признаки)
Клиническая картина
• Острый бурсит •• Боль •• Локальная болезненность при пальпации •• Ограничение объёма движений •• Покраснение и гипертермия кожи при поверхностном расположении сумки.
• Локализации •• Область плечевого сустава: субакромиальный бурсит •• Область коленного сустава: ••• Супрапателлярный, инфрапателлярный (колено монахини ) ••• Препателлярный (колено горничной ) ••• Семимембранозный, или киста Бейкера, — сообщается с коленным суставом, может имитировать артрит коленного сустава •• Область локтевого отростка (локоть шахтёра ). При ревматоидном артрите в стенках сумки обнаруживают ревматоидные узелки, при подагре — тофусы •• Область голеностопного сустава: ••• Ахиллобурсит ••• Пяточный фасциит ••• Подошвенный фасциит •• Область седалищного бугра (ягодица портного) •• Область большого вертела бедренной кости.
Диагностика
Лабораторные исследования • СОЭ может быть увеличена • Содержание мочевой кислоты в сыворотке повышено в случае развития бурсита на фоне подагры • Бактериоскопическое и бактериологическое исследования синовиальной жидкости позволяют поставить правильный диагноз в случае инфекционного бурсита.
Рентгенологическое исследование. Возможно обнаружение кальцинатов в проекции сумки.
МКБ-10 • M06.2 Ревматоидный бурсит • M70 Болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением • M71.1 Другие инфекционные бурситы • M71.5 Другие бурситы, не классифицированные в других рубриках • M73.0* Гонококковый бурсит (A54.4+) • M73.1* Сифилитический бурсит (A52.7+) • M75.5 Бурсит плеча • M76.4 Большеберцовый коллатеральный бурсит