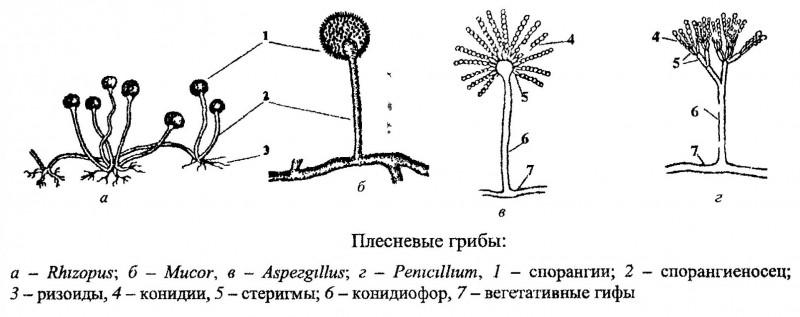
Андрогенная алопеция у женщин
Содержание:
- Поговорим о синдроме отмены.
- Как лечить женскую диффузную алопецию
- Почему развивается болезнь
- Анизоцитоз эритроцитов делят на несколько уровней в зависимости от тяжести
- Анизоцитоз эритроцитов
- Особенности заболевания у мужчин и женщин в разном возрасте
- Что такое фототрихограмма
- Генетика
- Диагностика заболевания какие анализы необходимо сдать
- Три загадочных буквы в трихологии или что такое АГА
- Микровоспаление волосяного фолликула и фиброз при АГА
- Клинические особенности
- Профилактические меры можно ли красить волосы, делать химическую завивку
- Причины
- Взаимосвязь артериальной гипертензии и климактерия
Поговорим о синдроме отмены.
Чтобы максимально снизить синдром отмены необходимо лечение проводить
не менее полутора лет. Тут дело вот в чем. У андрогензависимых фолликулов
сопротивляемость к действию дигидротестостерона значительная, но недостаточная.
При дистрофии первой степени сопротивляемость резко падает, при второй
и третей вообще отсутствует.
У страдающих АГА в проблемной зоне фолликулы имеют дистрофию разной степени.
Длительность фазы роста при дистрофии первой степени составляет от десяти
месяцев до года, а при дистрофии третей степени вего три, шесть месяцев.
Следовательно, в процессе лечения проходит как минимум две смены волос,
что проявляется в ухудшении результата, некотором поредении. Это нормальный
процесс. Об этом нужно знать перед началом лечения, чтобы не впасть в
депрессию, столкнувшись с данным эффектом. Другими словами, лечение нужно
проводить до тех пор, пока волосы не станут терминальными (зрелыми). Только
после этого можно начинать подбирать поддерживающую схему, что следует
делать очень мягко в течение двух, трех месяцев.
В заключении хочу сказать, что лечение андрогенетической алопеции дело
сугубо индивидуальное. Здесь, как нигде, должен соблюдаться один из основных
принципов медицины: «лечить нужно не болезнь, а больного». Не занимайтесь
самолечением, обращайтесь к специалистам.
Если у Вас длительное время выпадают волосы или Вы лысеете, но в вашем городе нет грамотного врача-трихолога, т.е. нет возможности получить квалифицированную помощь, не расстраивайтесь, мы вам поможем не только вылечить «волосы», но и сохранить время, деньги,»нервы». Прослушайте эту аудиозапись.
Статья:
Department of Obstetrics and Gynecology, University of Palermo, Palermo,
Italy.
Carmina E, Lobo RA . Treatment of hyperandrogenic alopecia in women. Fertil
Steril 2003 Jan; 79(1):91-5 (Лечение андрогенетической алопеции у женщин.)
Целью исследования было изучить эффективность различных антиандрогенных
препаратов при лечении гиперандрогенной алопеции. Исследование было открытым,
рамдомизированным, в котором испытывались три варианта лечения у 36 женщин
с гиперандрогенной аллопецией. В контрольную группу вошли 12 пациентов
с аналогичным заболеванием, за которыми вели наблюдение в период исследований
( 1год ). У всех 48 женщин с гиперандрогеннией, соправождающейся алопецией
( возраст 30 лет ). был изменён уровень андрогеннов. Исследовались препараты:
ципротеронацетат ( 50мг ), флутамид ( 250мг ) и финастерид ( 5мг ). Истоньшение
волос оценивалось в тесте Людовика, а также самими испытуемыми и эксперементаторами.
Оценка результатов исследования совпала как у врачей, так и у самих пациентов.
Применение флутамида снизило результаты в тесте Людвига на 21%. Результаты
лечения другими препаратами не были статистически значимыми. Авторы делают
заключение, что флутамид в дозе 250мг ежедневно в течении года умеренно
улучшает состояние при андрогенной алопеции, в то время как ципротеронацетат
и финастерид не проявили эффективности при лечении. Возможно, для достижения
лучших результатов потребуется более длительное лечение ( больше года ).
Лицензии >>>


Как лечить женскую диффузную алопецию
В австрийской клинике moser medical широко практикуется патогенетическое лечение, основанное на регулирующем и стимулирующем воздействии на фолликулы. Речь идет, как о применении лекарств, воздействующих на процессы накопления калия в клетках (что
 Физиопроцедуры эффективны в случае диффузного выпадения волос
Физиопроцедуры эффективны в случае диффузного выпадения волос
приводит к улучшению обменных процессов внутри волосяных луковиц), так и в применении витаминных комплексов, препятствующих нарастанию дефицита «строительных кирпичиков» внутри фолликулов.
Предпочтение отдается натуральным витаминам, например, витамину e, природная форма которого содержит токоферолы. Не обходится лечение без витамина c, содержащего в своей натуральной форме биофлавоноиды. Рекомендованы витаминные группы pp, a, b6, b1, b1, а также минеральные вещества: цинк, кальций, аминокислоты, оротовая кислота.
Из применимых физиологических процедур следует отметить:
- токи дарсонваля;
- озокеритотерапию;
- массажи головы;
- ультратонотерапию.
Миноксидил, трикомин и фоллиген
Особое внимание в лечении диффузной аллопеции у женщин заслуживают вышеуказанные препараты. Миноксидил выступает в роли стимулятора роста волос
Препарат улучшает мембранную проницаемость клеток, что позволяет открыть калиевые каналы и активизировать биохимические реакции.
Наибольшего эффекта при лечении миноксидилом можно добиться в том случае, если возраст пациента невелик. Лучшие результаты препарат показывается при лечении алопеции именно у женского пола.
 Обратитесь за лечением к трихологу
Обратитесь за лечением к трихологу
Недостаток миноксидила кроется в синдроме отмены, при котором биохимические реакции клеток возвращаются к исходному уровню.
Отметим, что миноксидил не только лечит уже проявившую себя диффузную алопецию, но и может выступать в качестве профилактического средства, оказывая положительное влияние на здоровые луковицы волос.
Препараты трикомин и фоллиген выполняют роль стимулятора при комплексом лечении алопеции. Средства наиболее эффективны при наличии программы физиологического лечения пациента.
Почему развивается болезнь
Трихоклазия, в отличие от стригущего лишая, который имеет похожие симптомы, не передается от больного человека здоровому. Ее могут вызвать как внешние, так и внутренние причины. К первым относятся частые использования плоек, утюжков, фена, некачественных средств по уходу за волосами, красок для волос, долгое нахождение под ультрафиолетовыми лучами без головного убора, частая химическая завивка.
Внутренние причины трихоклазии – это заболевания крови (железодефицитная или серповидно-клеточная анемия), болезни пищеварительной системы, легких (в том числе легочной туберкулез) и почек. Вызвать ломкость волос могут также и хронические интоксикации: кариес, хронический тонзиллит, наличие глистов в организме.
Одна из форм заболевания, узелковая трихоклазия, может быть также передана от одного из родителей – или как изолированное поражение волосяных стержней, или в рамках заболеваний, поражающих кожу (например, при синдроме Нетертона). У ребенка может развиться болезнь, если во время беременности матери пришлось принимать антибиотики, противоопухолевые препараты, или она переболела сифилисом, туберкулезом, вирусными инфекциями в этот период.
В некоторых случаях причина поражения волосяного полотна остается неясной.
Анизоцитоз эритроцитов делят на несколько уровней в зависимости от тяжести
- Первая степень характеризуется тем, что макро- и микроциты составляют от 30 до 50% от всех красных клеток;
- Вторая степень – от 50 до 70% приходится на эритроциты с измененным диаметром;
- Выраженная третья степень – патологические эритроциты составляют более 70% от их общей массы.
Изменение диаметра красных кровяных телец связывают с различной патологией в организме, например, показатель разноразмерных эритроцитов повышен при железодефицитной анемии. Повышенный RWD, или анизоцитоз красных кровяных телец, наблюдается на начальных стадиях анемии или во время лечения болезни препаратами железа. Это происходит из-за того, что в сосудистое русло начинает резко поступать большое количество железа. Вскоре красные форменные элементы становятся «напичканы» гемоглобином, соответственно, увеличивается их размер. Одновременно циркулируют сформировавшиеся ранее в условиях дефицита железа микроциты. Такие признаки составляют картину анизоцитоза. Анизоцитоз обычно повышен на начальных этапах анемии, по его степени можно судить о тяжести основного заболевания. Показатель анизоцитоза эритроцитов бывает ниже нормы при лечении препаратами железа, когда большая часть клеток будет нормального диаметра. Редко такие изменения возникают при тяжелом течении простудных заболеваний, при хронических инфекциях, вызывающих сильную постоянную интоксикацию организма. некоторые специалисты утверждают, что подобные изменения являются нарушенным механизмом трансформации клеток, то есть генетической предрасположенностью к развитию онкологических заболеваний. Изменение диаметра красных кровяных телец является отличным диагностическим маркером, дающим полную информацию о возможном высоком риске ишемической болезни сердца.
Анизоцитоз тромбоцитов – как диагностируется и что это такое?
Обозначается как PDW. Показывает ширину распределения клеток по объему крови, то есть позволяет количественно оценить разнородность популяции тромбоцитов согласно их размеру. Показатель анизоцитоза тромбоцитов меняется при миелопролиферативных процессах. Специалисты связывают изменение размера тромбоцитов с количеством биологически активных веществ в их гранулах, с активностью данных клеток, с их склонностью к оседанию. Замечено, что размер тромбоцитов изменяется перед началом агрегации. Заболевания, сопровождающиеся изменением размера тромбоцитов:
- Более 15% клеток измененного размера наблюдается при тромбоцитопатии, тромбоцитопении, гипопластических синдромах, миелопролиферативном процессе;
- Повышен показатель при тромбоцитопении иммунного происхождения;
- Некоторые виды тромбоцитопатии;
- Миелонеопластические процессы.
Показатель PDW ниже нормы при:
- Миелодиспластический синдром;
- Лейкемия;
- Апластическая анемия;
- Метастазировании опухолевых клеток в костный мозг;
- Лучевая болезнь;
- При употреблении цитостатических препаратов;
- Тромбоцитопении иммунной природы;
- Спленомегалия;
- Вирусные инфекции;
- Септические состояния;
- Хронический гепатит, опухоли и цирроз печени;
- Анемия мегалобластного типа;
- Болезни накопления (Нимана-пика, Гоше);
- ДВС-синдром;
- Гемолитико-уремический синдром.
Некоторые простые советы помогут восстановить нормальные показатели форменных элементов при отсутствии серьезных заболеваний: больному нужно нормализовать образ жизни, следить за питанием, посещать врача во время и сдавать необходимые анализы, не откладывать лечение уже имеющихся соматических заболеваний, которые могут повлиять на изменение диаметра клеток.
Анизоцитоз эритроцитов
Увидев у себя в анализе крови устрашающую фразу, к примеру «показатель анизоцитоза эритроцитов выше нормы», не спешите паниковать.
Эритроциты, которые еще по-другому называют красными кровяными тельцами, ответственны в нашем организме за передачу питательных веществ к органам, за унос лишнего углекислого газа и за поставку кислорода.
Как уже было сказано выше, нормальный размер эритроцитов – 7-9 микрометров.
Эритроциты, меньшие по диаметру (
- Макроциты: 8 мкм
- Мегалоциты: d> 12 мкм
Если клетки крови значительно отличаются по размеру от допустимой величины, будет поставлен диагноз анизоцитоз эритроцитов повышен.
Например, анизоцитоз смешанного типа с преобладанием микроцитов означает, что в крови размеры частиц неоднородны, но большинство составляют мелкие по диаметру.
Анализ эритроцитов обозначается в больничной карте как RDW. Это индекс, который является показателем эритроцитов. Если индекс анизоцитоза эритроцитов повышен, возможно, в организме не хватает железа или витамина B12. Также необходимо обследовать больного на наличие хронических печеночных заболеваний.
Если анизоцитоз эритроцитов понижен, укажите на этот факт лечащему врачу, он назначит обследование и курс лечения, направленный на избавление от источника нарушений.
Особенности заболевания у мужчин и женщин в разном возрасте
Облысение мужчин и женщин считается патологическим при проявлении раньше 30 лет. К сожалению, андрогенная алопеция может возникнуть и в более юном возрасте, в окончании подросткового периода.
Причинами ранней анрогенной алопеции у девушек могут быть:
- генетика;
- приём оральных контрацептивов;
- гормональная терапия при лечении опухолей;
- патология надпочечников и яичников;
- прочие гормональные сдвиги.
У юношей 18–20 лет андрогенная алопеция вызвана генетической предрасположенностью. Облысение может быть не столь очевидно, но при сравнении с фотографиями давности 2–3 лет обычно заметен сдвиг линии роста волос к затылку и к боковым частям головы. Лоб становится более высоким, наблюдается поредение на височных долях головы.
Что такое фототрихограмма
Фототрихограмма — один из самых современных высокоточных, доступных и наиболее общепризнанных в клинической трихологической практике методов диагностики при выпадении волос. С помощью этого метода уже на ранних этапах выявляются начальные формы андрогенетической алопеции, проводится дифференциальная диагностика между андрогензависимым и диффузным выпадением волос, оценивается эффективность лечения алопеций в динамике.
Фототрихограмма позволяет:
- Провести подсчет количества волос на один квадратный сантиметр кожи волосистой части головы. (Отдельно считаются анагеновые волосы (находящиеся в стадии роста) и телогеновые (находящиеся в стадии выпадения), диспластичные (слишком тонкие) и стержневые волосы).
- Определить среднюю скорость роста волос.
- Определить процент веллуса (пушковые волосы) среди анагеновых (находящихся в стадии роса) и телогеновых (находящихся в стадии выпадения) волос.
- Определить активность процесса выпадения волос.
- Определить диаметр волос в микронах.
- Диагностировать на ранних этапах андрогенетическую алопецию и/или диффузное выпадение волос.
- Проследить эффективность лечения в динамике.
Противопоказаний к проведению фототрихограммы нет
Подготовка к фототрихограмме
Накануне проведения исследования не рекомендованы косметические процедуры (окрашивание волос, использование стайлинговых средств и т.д.).
Техника проведения фототрихограммы
Для проведения фототрихограммы необходимо правильно выбрать участок, в котором будут проводиться последующие замеры. В избранных зонах, на участке 5-10 мм. триммером (прибор для удаления волос) сбриваются волосы. Зоны состриженных волос незаметны для окружающих, поэтому процедура не доставляет психологического дискомфорта. Спустя 2-3 дня, когда среди подбритых волос можно будет обнаружить отросшие приблизительно на 1 мм. волосы, участки подкрашиваются красителем для волос, и с помощью трихоскопа, подключенного к компьютеру, при увеличении заносятся в специализированную компьютерную программу (Trichoscience). С помощью программы просчитывается общее количество волос на кв.см., процент веллусоподобных (пушковые волосы), анагеновых (находящихся в фазе роста) и телогеновых (находящихся в фазе выпадения) волос. Подсчет осуществляется в разных местах волосистой части головы и отображается в виде графиков. Эта информация сопоставляется с нормой для каждого типа волос.
(слева — фотография исследуемой зоны, справа — эта же зона после обработки компьютерной программой).
Контрольная фототрихограмма проводится
- спустя 2-3 дня, когда среди подбритых волос можно будет обнаружить и оценить отросшие волосы.
- после проведенной терапии для оценки результатов проведенного лечения
Посмотреть цены
Генетика
Семейная история АГА, свидетельствующая о сильной генетической предрасположенности, значительно увеличивает риск развития этого заболевания. Механизмы наследования мужского и женского облысения изучены не до конца. Выдвигались гипотезы участия различных генных локусов в наследственной передаче АГА: гена рецептора андрогенов на Х-хромосоме, локус гена инсулиноподобного фактора роста –1 на хромосоме 12, гена цитохрома 450c17alpha на хромосоме 10 и гена фермента 5a-редуктазы (SRD5A1 на хромосоме 5 и SRD5A2 на хромосоме 2). Недавно на хромосоме 20p11.22 был обнаружен локус гена, ассоциированный с мужским типом облысения. Предположительно этот генный локус может играть определенную роль в андрогеннезависимом пути развития заболевания .
Диагностика заболевания какие анализы необходимо сдать
Постановка диагноза происходит на основании анамнеза (совокупность данных о заболевании), предварительной сдачи анализов крови и некоторых дополнительных исследований. Диагностику и терапию андрогенной алопеции осуществляет дерматолог либо трихолог и эндокринолог.
При сборе анамнеза учитывается продолжительность выпадения волос и наличие наследственной предрасположенности. На приёме происходит визуальный осмотр с оценкой здоровья волос, кожи головы и наличия залысин.
Перечень лабораторных исследований:
- общий анализ крови;
- анализ на половые гормоны;
- анализ на гормоны коры надпочечников;
- анализ на определение уровня гормонов щитовидной железы.
Дифференциальная диагностика
В первую очередь АГА отличается от других форм нерубцовой алопеции:
- диффузной (равномерное облысение всей поверхности головы);
- очаговой (выпадение волос на одном или нескольких участках).
Метод трихоскопии заключается в обследовании структуры волоса, фолликула, луковицы, сальных желёз, а также здоровья кожи головы в целом. Трихоскоп представляет собой камеру, позволяющую в несколько раз увеличить отдельные участки волосяного покрова. Полученные снимки отображаются на мониторе компьютера и изучаются специалистом.
 Проведение трихоскопии необходимо для постановки верного диагноза
Проведение трихоскопии необходимо для постановки верного диагноза
Для установления типа облысения сравнивают два участка волосистой части головы: андрогензависимый и андрогеннезависимый. С помощью компьютерной диагностики подсчитывается плотность волосяного покрова и различие диаметра волоса на каждом из участков. Нормой считается превышение числа волос на четверть в андрогензависимой зоне темени по сравнению с андрогеннезависимой зоной затылка, не подверженной влиянию мужских гормонов.
Помимо прослеживания зависимости роста волос от восприимчивости к мужским гормонам, трихоскопия может выявить и вторичные признаки поредения волос: возникновение на коже головы грибковой инфекции и эпителиальных чешуек.
При постановке диагноза на ранней стадии алопеции используется метод проведения фототрихограммы (процедуру выполняют каждые три месяца для определения степени облысения, истончения волос и оценки общего состояния волосяного покрова).
 Выявленная АГА при помощи компьютерной диагностики
Выявленная АГА при помощи компьютерной диагностики
Андрогенная алопеция часто диагностируется одновременно с себорейным дерматитом, также провоцирующим облысение.
 Себорейная алопеция часто сопровождает АГА
Себорейная алопеция часто сопровождает АГА
Это возможно в связи с одинаковой причиной возникновения заболевания — увеличенным числом мужских гормонов (тестостерона, дигидротестостерона) и снижением женских (эстрогена, прогестерона).
Таблица: постановка диагноза при помощи компьютерной диагностики
| Форма алопеции | Результат диагностики |
| Андрогенная |
|
| Диффузная |
|
| Себорейная |
|
| Очаговая | Волосы, пограничные с зоной облысения, дистрофичны, многократно расщеплены и не имеют корневой щели. |
Три загадочных буквы в трихологии или что такое АГА
 Андрогенетическая алопеция (АГА) является сложным полигенным состоянием, которое представляет собой наиболее распространенную форму выпадения волос, поражающую до 80% мужчин и 50% женщин в течение их жизни. Андрогенная алопеция — термин, с которым знакомо так много мужчин и так мало женщин.
Андрогенетическая алопеция (АГА) является сложным полигенным состоянием, которое представляет собой наиболее распространенную форму выпадения волос, поражающую до 80% мужчин и 50% женщин в течение их жизни. Андрогенная алопеция — термин, с которым знакомо так много мужчин и так мало женщин.
Андрогенная алопеция у женщин (АГА) недаром называется андрогенной, так как в той или иной степени связана с повышением уровня мужских гормонов или повышенной чувствительностью рецепторов волосяных фолликулов к андрогенам. А также может быть результатом нарушений активности ферментов участвующих в метаболизме гормонов, таких как: 5-альфа-редуктаза (повышение активности) или ароматаза (снижение активности данного фермента). При андрогенной алопеции генетически предрасположенные волосяные фолликулы под воздействием андрогеновой стимуляции склонны к миниатюризации, в результате которой происходит замена терминальных пигментированных волос едва заметными депигментированными волосами. Это приводит к прогрессирующему снижению плотности видимых волос на голове, происходящему по определенной, зависящей от возраста и пола схеме.Проще говоря:наш возраст, сочетание наследственности, влияние гормонов приводят к тому что некоторые волосяные фолликулы становятся все меньше и меньше. Эти факторы избавляют волосы от выполнения своего регулярного процесса-роста.При мужской и женской формах АГА, волосяные фолликулы постепенно становятся все меньше, и период времени, в течение которого растут волосы ,уменьшается, в результате чего почти каждый волос становятся тоньше и короче с каждым циклом роста волос. Процесс обновления волос происходит все время, поэтому на ранней стадии заболевания некоторые женщины не придают значения тому, что их волосы начали редеть.Необходимо отметить,что андрогенетическая алопеция, по существу, является косметическим расстройством.
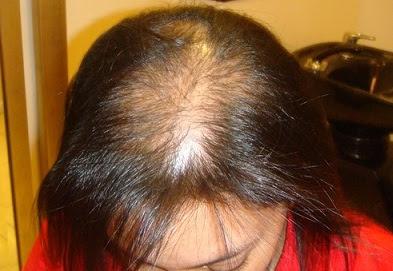
Семейная история АГА, свидетельствующая о сильной генетической предрасположенности, значительно увеличивает риск ее развития. Механизмы наследования мужского и женского облысения изучены,увы, не до конца.
Первые симптомы андрогенной алопеции проявляются в виде истончения и потери яркости волос. К тусклости и безжизненности вскоре добавится и основной симптом – выпадение.Отличительный признак андрогенной алопеции от естественной ежедневной утраты волос с целью их обновления в том, что выпадать начинают молодые, только начавшие отрастать волоски.
В настоящее время для лечения андрогенной алопеции FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов ) США одобрила только 2 лекарственных препарата: миноксидил и финастерид. Миноксидил применяется местно и доступен в продаже в виде 2% или 5% -ных растворов. Финастерид принимают внутрь (только мужчины). В свободной продаже находятся приборы для низковолновой лазерной световой терапии, например, сделанные в виде устройства, похожего на расческу. В двойном слепом, контролируемом,многоцентровом исследовании длительностью 26 недель 110 пациентов находились в группе активного лечения, после которого у них наблюдалось значительно более выраженное улучшение общего роста волос, чем в контрольной группе.Зарегистрированное под названием HairMaxLaserComb, данное устройство получило одобрение FDA для использования в качестве медицинского прибора. Заметим, что одобрение со стороны FDA относится, скорее, к безопасности, а не фактической эффективности, и данные, требуемые для медицинских приборов, сильно отличаются от тех, которые необходимы для демонстрации безопасности и эффективности лекарственных средств.
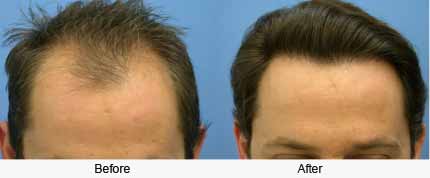
Но это не значит,что альтернативных схем коррекции различных форм и стадий АГА,не одобренных FDA, не существует!!! При первых признаках истончения волос,выпадения свыше 6 мес и потере объёма волос – срочно обратитесь на консультацию к квалифицированному трихологу. Желаю всем красивых и здоровых волос!
Микровоспаление волосяного фолликула и фиброз при АГА
Причастность микроскопического фолликулярного воспаления к патогенезу андрогенной алопеции была выявлена в ходе нескольких независимых исследований . Ранние исследования ссылались на воспалительный инфильтрат из активированных Т-клеток и макрофагов в верхней трети волосяного фолликула, сопровождаемый разрастанием фолликулярной дермальной оболочки, состоящей из коллагеновых пучков (перифолликулярный фиброз), на участках с активно прогрессирующим облысением . Анализ горизонтальных срезов биопсий кожи головы в основном показал умеренный перифолликулярный фиброз, состоящий из рыхлых концентрических слоев коллагена, который следует отличать от рубцовой алопеции . Было предложено использовать термин «микровоспаление», так как процесс отличает медленный невыраженный и безболезненный ход, в отличие от воспалительного и деструктивного процесса при классическом воспалении при рубцовой алопеции .
Воспаление рассматривается как многоэтапный процесс, начинающийся с первичного события. Присутствие перифолликулярного инфильтрата в верхней части фолликула вблизи устья предполагает, что основное запускающее воспаление событие может произойти возле него. При условии такой локализации и колонизации фолликулярного устья микробами Propionibacterium spp., Staphylococcus spp., Malassezia spp. или другой нерезидентной флорой, можно предположить, что в выработке воспалительного ответа могут участвовать микробные токсины или антигены. Кроме того, возможным кофактором такого начального провоспалительного стресса считают и выработку порфиринов бактериями Propionibacterium spp. в сально-волосяном протоке . Однако сами кератиноциты могут реагировать на химический стресс, оказываемый раздражителями, загрязняющими веществами и УФ-облучением, путем выработки активных форм кислорода и оксида азота и выброса хранимого внутриклеточно IL1-а. Было показано, что и сам по себе этот провоспалительный цитокин ингибирует рост отдельных волосяных фолликулов при культивировании . Кроме того, соседние фибробласты также полностью готовы к реагированию на такой провоспалительный сигнал. В результате при сохранении возбудителей появляется стойкое воспаление, сопровождаемое видоизменением соединительной ткани, в котором активную роль играют коллагеназы, такие как матриксные металлопротеиназы (также транскрипционно управляемые провоспалительными цитокинами). Коллагеназы, предположительно, участвуют в изменении тканей при перифолликулярном фиброзе .
Клинические особенности
При типичных проявлениях АГА у мужчин поражается лобно-височная область и макушка. При этом у мужчин может развиваться диффузное истончение макушки при сохранении лобной линии роста, напоминающее женский тип облысения. У женщин с АГА выделяют три клинические модели: диффузное истончение теменной области при сохранении фронтальной линии волос; так называемая модель «рождественской елки», включающая диффузное истончение центральной части скальпа и относительное сохранение лобной линии волос; а также истончение с битемпоральным смещением лобной линии роста волос, напоминающее мужской тип облысения. АГА у женщин может быть раннего, уже в подростковом возрасте, или позднего начала, совпадая по времени с периодом менопаузы .
Несмотря на то что у пациентов с типовым облысением периодически наблюдаются эпизоды выпадения волос и ухудшения состояния, истончение при андрогенной алопеции, как правило, происходит постепенно, ускоряясь с возрастом пациента. Степень конечного облысения, возраст начала процесса, тип облысения характеризуются интериндивидуальной изменчивостью. У пожилых пациентов инволюционная алопеция и типовое облысение обычно развиваются одновременно, и эти два различных состояния бывает сложно отличить .
Профилактические меры можно ли красить волосы, делать химическую завивку
При постановке диагноза анодрогенная алопеция профилактикой потери волос служат постоянное наблюдение и осмотры у трихолога. Причины, вызывающие АГА, зачастую не зависят от внешних факторов воздействия, таких как окрашивание, химическая завивка, мытьё головы, сушка феном. Андрогенная алопеция нуждается в постоянной терапии препаратами, предотвращающими выпадение волос путём уменьшения активности мужских гормонов.
При такой профилактике актуальны следующие меры:
- сбалансирование питание;
- отказ от вредных привычек;
- мытьё головы шампунями без лаурил сульфата и по мере загрязнения;
- отказ от применения фена;
- применение расчёсок с редкими зубьями;
- ношение головных уборов в холодное время года;
- регулярный медицинский осмотр (кроме того, необходимо сдавать анализы на уровень мужских гормонов).
Причины
У здорового человека на момент рождения присутствуют волосяные фолликулы, из которых в дальнейшем рост волос будет осуществляться циклически. Примерно 85% волосяных фолликулов на голове постоянно находится в фазе роста – так называемый «анаген», длящийся приблизительно два-три года; около 7-10% в фазе отдыха – «телоген», который длится до 4-х месяцев; «катаген» — фаза инволюции, в которой находится 1-3% фолликулов, продолжается до 3-х недель; выпадают волосы, когда фолликул находится в фазе «экзогена» — это приблизительно 70-80 волос в день, и примерно такое же количество волос начинают расти ежедневно.
При андрогенной алопеции фаза анагена (рост волоса) у некоторых волосяных фолликулов длится меньше по сравнению с нормальными, волос из таких фолликулов вырастает коротким и тонким. Это происходит под воздействием гормонов либо на сам фолликул непосредственно, либо при повышении уровня андрогенных гормонов в крови.
Непосредственное изменение происходит под действием гормона дегидротестостерона на рецепторы в восприимчивых фолликулах, в результате фолликул становится «миниатюризированным», а волос из него вырастает тонким и коротким. Эти фолликулы располагаются в андроген-зависимых зонах, где в последующем и образуется участок облысения.
Взаимосвязь артериальной гипертензии и климактерия
Одной из основных причин значительного роста распространенности АГ у женщин старше 50 лет является наступление менопаузы . По данным эпидемиологических исследований, у женщин после 49-53 лет в течение последующих 4-5 лет частота АГ удваивается и в климактерическом периоде составляет более 50%. Это, в свою очередь, повышает риск развития ишемической болезни сердца (ИБС) в 3 раза, мозгового инсульта – в 7 раз. С каждым последующим десятилетием жизни частота смерти женщин от сердечно-сосудистых заболеваний возрастает в 3-5 раз .
Климакс, климактерий, климактерический период – синонимы, которые происходят от греческого слова «климактерос» – ступень. Это физиологический период жизни женщины, когда на фоне возрастных изменений организма преобладает старение репродуктивной системы, которое выражается в прекращении детородной, а затем и менструальной функции. Выделяют следующие периоды в климактерии: пременопаузу, менопаузу, постменопаузу .
Пременопауза – это период от начала угасания функции яичников до полного прекращения менструаций, который характеризуется резким снижением способности к зачатию и изменением характера менструаций (обычно начинается в 40-45 лет и продолжается от 2 до 8 лет).
Менопауза – это последняя самостоятельная менструация в жизни женщины. О том, что она наступила, можно говорить не ранее чем через год после прекращения менструаций.
Постменопауза – это период от последней менструации до полного прекращения функции яичников, который предшествует старости. Длительность постменопаузы составляет 5-6 лет. В этот период время от времени еще происходят циклические изменения в организме, но менструация не наступает .
Менопауза – это преддверие старости, но не сама старость. Климактерический период, с учетом постменопаузы, может продолжаться до 65-69 лет. Таким образом, речь идет об очень продолжительном этапе жизни женщин. В связи с этим обстоятельством понятен огромный интерес к проблемам их здоровья в этот период. Кроме того, в настоящее время в экономически развитых странах отмечается существенное увеличение продолжительности жизни женщин и, как следствие, увеличение их числа в постменопаузе.
Отмеченное выше увеличение частоты АГ у пациенток в климактерии, и в частности в постменопаузе, естественно, не является единственной и изолированной проблемой. АГ, представляя собой одно из клинических последствий снижения выработки половых гормонов в организме женщин, развивается уже на начальных стадиях климактерия, но особого распространения достигает в постменопаузе .