Синдром гиперандрогении у женщин
Содержание:
- Значение для женщин
- Питание при гиперандрогении
- Симптомы гиперандрогении у женщин
- Как лечится патология
- Причины гиперандрогении
- Как определить уровень мужских гормонов
- Гирсутизм и гиперандрогения
- Функции андрогена в женском организме
- Способы лечения
- Тестостерон у женщин
- Лечение гиперандрогении
- Причины заболевания
- Лечение медикаментами
- ПРИЧИНЫ ГИПЕРАНДРОГЕНИИ
- Причины гиперандрогении
- Снижение интереса к сексу
Значение для женщин
Андрогены в женском организме выполняют не менее важные функции. Более того, в выработке этого гормона участвуют жировая ткань и кожа, преобразуя слабые андрогены в более сильные. Поэтому чаще всего нарушение гормонального фона у женщин происходит из-за избытка или дефицита этих гормонов.

В период полового созревания тестостерон способствует росту волос на лобке и в подмышечных впадинах. Кроме этого мужские половые гормоны нормализуют репродуктивные функции, а также стимулируют работу почек и сердца, способствуют формированию мышечной массы.
Как и у мужчин, гормоны андрогена укрепляют кости женского организма, а также способствуют появлению сексуального желания.
Отклонения от нормы
Недостаточная выработка мужских половых гормонов у женщин способна вызывать следующие состояния:
- отсутствие полового влечения;
- чувство разбитости;
- раздражительность;
- резкая смена настроения;
- хрупкость костей.

По достижению 20 лет концентрация в крови андрогенов начинает постепенно снижаться, и в период постменопаузы уменьшается в два раза. В течение последующих 10 лет его снижение продолжается, что свидетельствует об утрате яичниками репродуктивной функции. Гормональный дисбаланс приводит к ухудшению самочувствия, приливам и частым переломам, вызываемым уменьшением плотности костной ткани.
Если же андрогены у женщин в крови содержатся в избыточном количестве, возникает андрогенизация, что приводит к развитию вторичных мужских половых признаков, выражающихся в следующих состояниях:
- выпадение волос в теменной части головы;
- гиперактивность сальных желез, приводящая к развитию акне и усилению выделения пота с изменением запаха;
- уменьшение жировой ткани в области бедер и увеличению верхнего плечевого пояса;
- уменьшение молочных желез;
- нарушение менструального цикла, вызывающего бесплодие.

С наступлением беременности уровень тестостерона в крови женщин повышается в десятки раз. Это связано формированием плаценты, являющейся дополнительным источником этого гормона. В этот же период активно вырабатываются и эстроген, который связывает андрогенные частицы, лишая их активности.
Питание при гиперандрогении
Женщине с повышенным тестостероном необходимо ежедневно употреблять молочные продукты и белый хлеб. Также в меню нужно включить жареные овощи, мёд, сою и растительные масла. Еду необходимо приправлять небольшим количеством соли, а в чай или кофе добавлять сахар.

Если женщина страдает лишним весом, то для похудения ей следует избрать любой способ, кроме диеты. Многие специалисты советуют заняться йогой. Она поможет очистить и восстановить организм, а также поспособствует правильной работе эндокринной системы. Эффект принесут и занятия пилатесом.
Каждой женщине необходимо следить за уровнем тестостерона в организме, вовремя проводить диагностику и лечение. Пониженный уровень мужского гормона отрицательно влияет на работу организма. Поэтому лучше, когда уровень гормонов будет находиться в норме.
Список литературы
- Неотложные состояния в акушерств. Сухих В.Н., Г.Т.Сухих, И.И.Баранов и др., Издательство: Гэотар-Медиа, 2011.
- Айламазян Э.К., Рябцева И.Т. Неотложная помощь при экстренных состояниях в гинекологии. — Н. Новгород: Изд-во НГМА, 1997.
- БаскаковВ.П., Цвелев Ю.В., Кира Е.Ф. Эндометриоидная болезнь. — СПб.,
Симптомы гиперандрогении у женщин
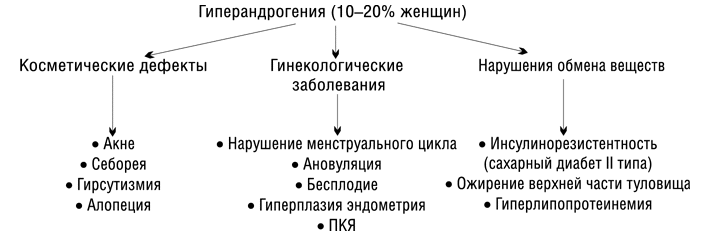
Признаками гиперандрогении у женщин считаются:
гирсутизм. Характеризуется повышенным оволосением по мужскому типу. В таком случае наблюдается нехарактерный для женщин волосяной покров. Он может локализоваться на животе, спине, лице, груди. При наличии повышенного оволосения следует отличать диагноз гиперандрогении от гипертрихоза. Последнее состояние имеет те же признаки, но не появляется вследствие повышенных андрогенов. Повышенное оволосение может развиваться из-за особенностей организма женщины, что является нормой. Ярким примером являются представительницы из среднеазиатских стран;

- акне. Характеризуется образованием угревой сыпи на коже (чаще всего на лице). Сопровождается поражением волосяных фолликулов и сальных желез, закупоркой выводящих протоков. Данная проблема часто беспокоит подростков, что не указывает на наличие данного синдрома. После 20 лет у большей половины женщин, которых выявлены угревые высыпания, диагностирован избыток мужских половых гормонов;
- себорея. Характеризуется повышенной секрецией сальных желез. Такой процесс наблюдается на голове, лице, шее и других частях тела. Часто себорея становится причиной развития акне или других кожных проблем у женщин;
- алопеция. Волосяные фолликулы очень чувствительны к повышению уровня андрогенов в крови. Боле всего такое явление наблюдается в лобной, височной и теменной области. Под влиянием мужских гормонов на этих участках волосы видоизменяются, стают гораздо тоньше, а со временем вовсе выпадают. В результате образуются залысины. Андрогенная алопеция часто наблюдается у женщин, у которых значительно повышен уровень мужских гормонов;

- вирилизация. Характеризуется появлением выраженных мужских черт у женщин. Этот симптом присутствует у больных с серьезными патологиями, у которых андрогены вырабатываются в огромном количестве;
- нарушение менструального цикла. Женщинам ставят разные диагнозы в зависимости от характера нарушения. Часто встречается опсоолигоменорея (наличие слишком большого или короткого промежутка между месячными), аменорея (полное отсутствие менструации на протяжении длительного периода);
- ожирение. Может наблюдаться при наличии патологий надпочечников или яичников;
- атрофия мышц;

- снижение иммунитета в результате гормонального сбоя;
- нарушение толерантности к глюкозе;
- наличие половых органов промежуточного типа. У такой женщины может наблюдаться сращение половых губ, гипертрофия клитора и другие дефекты. Данные проблемы носят врожденный характер и появляются вследствие гиперплазии коры надпочечников. Такого человека могут называть андрогин, что обозначает соединение мужчины и женщины в одном теле;
- хроническое депрессивное состояние, сонливость, упадок сил и другие признаки гиперандрогении.
Как лечится патология
Лечение гиперандрогении у женщин проводится прежде всего гинекологом и эндокринологом.
В дальнейшем, возможно, понадобится участие других специалистов, например, диетолога и дерматолога. Избавиться от последствий избыточного роста волос или облысения помогут трихолог и косметолог.
Выбор тактики лечения этой патологии во многом обусловлен тем, из-за какого заболевания она возникла, а также особенностями патологии:
- При яичниковой и надпочечниковой формах патологии чаще всего пациенткам назначаются оральные контрацептивы, имеющие не только противозачаточное, но и антиандрогенное действие, то есть благодаря их приему подавляется избыточная секреция андрогенов (например, Диане-35, Андрокур).
- При андрогенитальном синдроме, возникающем из-за проблем в работе коры надпочечников, прописывают глюкокортикоидные препараты (например, Дексаметазон и Метипред). Их же применяют на стадии подготовки к беременности и в период беременности, если имеет место эта форма гиперандрогении.
- Когда причина высокого уровня мужских гормонов кроется в андроген-продуцирующих опухолях яичников или надпочечников, проводится хирургическое вмешательство и удаление опухоли. Такие опухоли чаще всего являются доброкачественными и крайне редко рецидивируют.
- При расстройствах в функционировании гипофиза и гипоталамуса, при ожирении одним из главных направлений терапии становится снижение веса у женщины. Для этого лечащий врач прописывает специальную диету и физические нагрузки.
- При заболеваниях щитовидной железы приоритетной становится медикаментозная гормональная терапия после которой, как правило, концентрация андрогенов нормализуется.
Если гиперандрогения яичникового или надпочечникового происхождения стала причиной бесплодия, то для лечения бесплодия назначают препараты, стимулирующие овуляцию (Цитрат, Кломифен).
Факт!
Восстановление менструального цикла и лечение бесплодия у женщин с гиперандрогенией проходит достаточно тяжело, поскольку у них эффект от приема прописанных препаратов либо очень слабый, либо отсутствует вовсе.
Следует отметить, что вовремя назначенная терапия и правильно подобранные методы лечения многократно увеличивают шансы пациенток с бесплодием зачать и благополучно выносить ребенка.
Лечение гиперандрогении обязательно должно проводиться своевременно, иначе возможно развитие у женщины других серьезных патологий и расстройств, таких как злокачественные опухоли, сердечно-сосудистые заболевания и многие другие.
Методы профилактики этой патологии как таковые отсутствуют, но для снижения риска ее появления обычно рекомендуют следить за режимом питания и своим весом, а также исключить прием стероидных препаратов.
Причины гиперандрогении
Андрогены в организме женщины имеют надпочечниковое и овариальное происхождение. Отличительной особенностью половых гормонов является то, что существует переход одних гормонов этого класса в другие – андрогенов в эстрогены и наоборот. Это облегчает диагностику, уменьшая количество необходимых исследований, но затрудняет поиск причины.
Причины, обусловленные патологией надпочечников, рассматриваются в главе, посвященной заболеваниям надпочечников. Ими, как правило, являются:
- врожденная гиперплазия надпочечников;
- узелки надпочечников, вырабатывающие гормоны.
Овариальные (связанные с яичниками) причины:
- редко узлы, производящие гормоны;
- часто синдром поликистозных яичников (СПКЯ). Происходит так называемый гиперкетоз – разрастание клеток оболочки яичников;
- часто функциональная овариальная гиперандрогенизация – целый ряд нарушений с андрогенией яичников, которые не отвечают критериям вышеперечисленных состояний.
Другой причиной появления симптомов андрогении, как было уже отмечено ранее, является нарушенный баланс между активностью и концентрацией мужских и женских гормонов, что имеет место во время:
- постменопаузы (происходит снижение уровня эстрогенов);
- гиперпролактинемии (пролактин действует как антагонист по отношению к половым гормонам на различных этапах).
Наконец, необходимо упомянуть и о многих лекарственных средствах, например, Даназол – препарат, который используется в лечении эндометриоза.
Отдельной группой является локальное увеличение активности андрогенов, чаще всего в волосяных фолликулах, при нормальном уровне андрогенов в организме. Это обусловлено местным повышением преобразования андрогенов в активные формы – тогда, как правило, дело имеют не с гиперандрогенией, а только с проявлениями гирсутизма идиопатического (то есть практически без видимых причин).
Как определить уровень мужских гормонов
Как только женщина выявит у себя хотя бы несколько признаков гормонального отклонения (описаны выше), необходимо сразу же обратиться к врачу и сдать кровь на гормоны. Для этого делают исследования на уровень тестостерона, ДГЭА-С, пролактина. Но вначале доктор тщательным образом изучает всю картину состояния здоровья своей пациентки. Для этого обязательно следует провести осмотр гинекологом, определить точность менструального цикла и исключить или подтвердить беременность. Необходимо это для того, что анализы на мужские гормоны сдаются только в определенные дни цикла. Как правило это на шестой или седьмой день. По назначению лечащего доктора, может проводиться и в другие сроки. Мужчинам в этом плане легче, они могут сдавать кровь в любой день. Главное для обоих полов, это прийти в лабораторию натощак, как минимум за восемь часов исключить любую пищу, можно пить только чистую воду без газа, любые физические нагрузки и отказаться от курения.
После получения результатов, может проводиться компьютерная томография и ультразвуковое исследование органов малого таза. Щитовидной железы, головного мозга и так далее. Главная задача диагностики – выявить причину гормонального нарушения.
После установления таковой назначается адекватное лечение.
Гирсутизм и гиперандрогения
Чаще всего женщины обращаются к эндокринологу после первого замеченного симптома – явления гирсутизма. В общем, вряд ли стоит удивляться – идеал женской красоты (см. Рождение Венеры Ботичелли) – убрать обильный рост волос даже в физиологических местах. Восхищаясь красотой античных или ренессансных работ, нельзя упустить заслуг тогдашнего косметического искусства, и кидая вызов истории, сегодня «лишние» волосы можно побороть с помощью современной косметики, диагностики, а когда необходимо – лекарственных препаратов.
При рассмотрении проблемы необходимо отметить, что не каждый случай гирсутизма сочетается с гиперандрогенией. Существуют врожденные дефекты (если это даже можно назвать нарушениями), оказывающие влияние на гирсутизм без гиперандрогении за счет повышенного преобразования андрогенов локально в волосяных фолликулах. Врачу нужно разобраться, когда следует проводить диагностические процедуры, так как не каждый случай избыточного роста волос требует этого. Гирсутизм измеряется по так называемой шкале Ферримана-Галвея: в 9 точках тела оцениваются дополнительное оволосение в диапазоне от 1 (один волос) до 4 (сильный густой рост волос). Как указание начать диагностику, как правило, расценивается суммарный порог 5-6 ед. (в некоторых руководствах 8 баллов). Таким образом, данный метод показывает, что отдельные волосы в любых местах (например, борода, живот, грудь — т. е. 3 балла) не составляют еще показаний для медицинского вмешательства, а просто могут быть устранены при помощи косметических процедур.
Функции андрогена в женском организме
 У каждой женщины изначально есть андрогены в малом количестве. Именно из них происходит синтез эстрогенов, которые обеспечивают полноценную работу репродуктивной системы. Женщина может зачать, выносить и родить малыша, в полной мере ощутив радость материнства.
У каждой женщины изначально есть андрогены в малом количестве. Именно из них происходит синтез эстрогенов, которые обеспечивают полноценную работу репродуктивной системы. Женщина может зачать, выносить и родить малыша, в полной мере ощутив радость материнства.
Благодаря андрогенам поддерживается выработка естественной смазки влагалища, что обеспечивает комфортность и безболезненность полового акта.
Как видим без мужского гормона, в организме женщины не будет выполняться ее главная задача, определенная ей природой – продолжение рода.
Когда же уровень андрогенов превышает допустимую норму, возникают ряд недугов – это и гормональные сбои, и генитальные патологии, и дисфункции других органов и систем.
Способы лечения
Для того, чтобы нормализировать показатели андрогенов в организме женщины, нужно устранить причину, которая их вызвала, а уж после исключить и последствия (удалить волосы, привести в норму вес и т.д.).
Поэтому прежде всего лечение направлено на устранение патологических нарушений. Необходимо нормализовать работу гипофиза, надпочечников, щитовидки. Также для коррекции гормонального фона назначают курс лечения препаратами:
- эстрогена;
- для подавления выработки мужских гормонов;
- для нормализации работы гипофиза.
Если нарушения вызваны опухолями или другими патологиями, требующими хирургического вмешательства, делается операция.
Лечение должно проводиться строго под наблюдением врача, прием медицинских препаратов только в той дозировке, которую он назначил и полным курсом.
Только при соблюдении всех рекомендаций и условия, а это и режим дня, и образ жизни, и питание, и конечно же, медикаментозная терапия – возможен благоприятный исход.
Параллельно с лечением женщине рекомендуется и курс физических и косметических мероприятий, по приведению внешности в порядок.
https://youtube.com/watch?v=LfXObQmUdOA
Сбой в выработке гормонов – наиболее частая причина обращения женщин к услугам врачей эндокринолога и гинеколога. Очень часто причиной того, что «расшалились» гормоны, является неправильная деятельность желез внутренней секреции, а именно: щитовидной железы и надпочечников.
Гормональные сбои влекут за собой целый ряд гинекологических заболеваний, среди которых можно выделить такое заболевание как гиперандрогения яичников.
Что такое гиперандрогения? Гиперандрогения –заболевание, вызванное нарушением работы желез внутренней секреции, чрезмерной выработкой мужских гормонов-андрогенов, влекущее за собой приобретение женщиной мужских черт: оволосение лица и тела, огрубение голоса, наличие узких бедер и широких плеч и т.д.
Очень часто гиперандрогения «тянет» за собой нарушения в репродуктивной сфере, травмируя яичники, гипофиз, надпочечники.
Яичниковая гиперандрогения.
Тестостерон у женщин
Андрогены нужны женскому организму для правильного развития скелета и мускул, для нормальной работы сальных и молочных желёз. Благодаря тестостерону женщина испытывает сексуальное влечение и пребывает в прекрасном расположении духа. Повышенное количество гормона способно нарушить функции некоторых органов, что часто приводит к нежелательным последствиям.
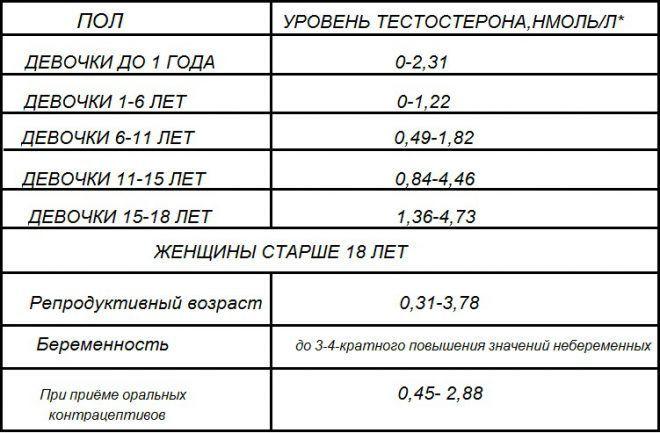
В норме андроген у женщин старше 10 лет должен определяться в количестве 0,45–3,75 нмоль на 1 литр. Бывают периоды, когда показатель может меняться в большую или меньшую сторону. Например, после месячных уровень гормона значительно снижается, во время беременности — повышается.
Для женщины опасным будет повышение тестостерона, потому что изменится весь гормональный фон. Часто у девушек прекращаются менструации, что может привести к бесплодию или проблемам с зачатием. Некоторые женщины из-за повышения андрогенов не могут выносить ребёнка. Поэтому всем женщинам, планирующим зачатие, рекомендуется пройти обследование на определение уровня мужского гормона.
https://youtube.com/watch?v=ZB5Sx7Sda50
Лечение гиперандрогении
Выбор лечения гиперандрогении во многом зависит от фонового заболевания, которое явилось причиной развития этого патологического состояния, а также от тяжести течения заболевания и выраженности лабораторных признаков гиперандрогении. В связи с этим, ведение пациентов и определение тактики лечения должно быть преимущественно индивидуальным, с учетом всех особенностей каждой конкретной пациентки. Во многих ситуациях лечение гиперандрогении подразумевает проведение целого комплекса лечебных мероприятий как консервативного, так и оперативного направления.
Синдром поликистоза яичников, являющийся самой распространенной причиной яичниковой гиперандрогении, во многих случаях хорошо поддается консервативному лечению с применением целого спектра гормональных препаратов. Имеющиеся у пациентки признаки гирсутизма являются основанием для применения Медроксипрогестерона в дозе 150 мг парентерально 1 раз в три месяца до нивелирования клинического дефекта или длительного приема Спиронолактона в суточной дозе 200 мг, который также оказывает благотворное влияние на нормализацию менструального цикла. С целью устранения маточных кровотечений и их профилактики, лечения акне и уменьшения проявлений гирсутизма применяются пероральные контрацептивы комбинированного действия (Норгестимат в среднесуточной дозе 250 мг перорально). Однако следует учитывать, что все представители этой группы лекарственных средств не лишены побочных эффектов, поэтому существует целый ряд состояний, являющихся абсолютным противопоказанием к их применению (тромбоз любой локализации, тяжелое поражение печеночной паренхимы, опухолевый процесс любой локализации, наличие эндометриоидных очагов). Для подавления стероидогенеза рекомендуется использовать Кетоназол в суточной 200 мг. Оперативное лечение при поликистозе яичников, как правило, применяется только при условии полного отсутствия эффекта от проводимой медикаментозной коррекции, а также при диффузном распространенном кистозном изменении яичниковой паренхимы. В настоящее время наиболее рациональным и щадящим оперативным пособием при поликистозе яичников считается электрокоагуляция яичников лапароскопическим доступом.
При синдроме Кушинга с признаками гиперандрогении у пациенток, страдающих онкологическими патологиями надпочечников, единственным эффективным методом лечения является хирургический. Подготовительный этап перед проведением оперативного лечения заключается в применении препаратов, действие которых направлено на подавление стероидогенеза (Кетоконазол в суточной дозе 600 мг). Эффективность оперативного лечения напрямую зависит от размеров опухоли, так при размерах, не превышающих 10 мм положительный результат достигается в 80% случаев. В послеоперационном периоде целесообразно применять профилактическое лечение Метотаном в суточной дозировке 10 г с целью предупреждения рецидива роста опухолевого субстрата.
Лечение врожденной гиперплазии надпочечников следует начинать еще в стадии внутриутробного развития ребенка, так как данная патология приводит к развитию тяжелой степени гиперандрогении. С этой целью беременной женщине назначается Дексаметазон в расчетной суточной дозе 20 мкг/кг до момента определения пола будущего ребенка. В ситуации, когда женщина вынашивает мальчика, лечение следует прекратить. Наибольшее влияние на эффективность лечения врожденной гиперплазии надпочечников оказывает ранняя диагностика и своевременное назначение гормонального лечения.
В ситуации, когда гиперандрогения у пациентки является симптомом андрогенсекретирующей опухоли яичника, единственным действенным вариантом лечения является сочетание оперативной, лучевой и химиопрофилактической терапии.
Лечение женщин, страдающих гиперандрогенией в постменопаузальном периоде, заключается в назначении Климена по общепринятой схеме, обладающего выраженным антиандрогенным эффектом.
Косметологические манипуляции по устранению косметических дефектов, которые беспокоят большинство женщин с гиперандрогенией, должны иметь второстепенное значение, и выполнение их рекомендовано только при условии комбинации с основными методами медикаментозного лечения.
Причины заболевания
Гиперандрогения может развиться по следующим причинам:
- андрогенитальный синдром;
- патологии яичников;
- опухоли в надпочечниках;
- общие нарушения в эндокринной системе.
Большую роль играет наследственная предрасположенность к этим заболеваниям.
Андрогенитальный синдром
Большая часть мужских половых гормонов, вырабатываемых корой надпочечников, преобразуется с помощью особых ферментов в глюкокортикоиды.
Недостаток этих ферментов ведет к понижению уровня кортизола в крови, из-за чего начинается усиленное продуцирование адренокортикотропного гормона.
Это в свою очередь приводит к появлению дисфункции коры надпочечников, вследствие чего возрастает уровень андрогенов и возникает адреногенитальный синдром.
Патологии яичников
К таким патологиям относят:
- Синдром поликистозных яичников.
- Гипертекоз яичников – представляет собой тяжелую форму СПКЯ, которая чаще всего диагностируется у женщин в период менопаузы.
- Андроген-продуцирующие опухоли яичников. У пациенток с подобными образованиями симптомы гиперандрогении возникают внезапно и прогрессируют очень быстро.
Все эти нарушения приводят к избыточной концентрации андрогенов и нарушению правильного их соотношения с эстрогенами.

Опухоли в надпочечниках
Андрогенпродуцирующие опухоли надпочечников наблюдаются намного реже, чем аналогичные образования яичников, и практически во всех случаях они являются злокачественными.
Для справки!
Абсолютное большинство пациенток с подобными опухолями – женщины 40-45 лет.
Общие расстройства в эндокринной системе
Под такими нарушениями подразумеваются расстройства в работе гипофиза или гипоталамуса – отделов головного мозга, участвующие в регулировании всех эндокринных процессов организма.
Причины таких нарушений могут быть самыми разнообразными: опухоли, травмы и прочие. Также способствовать развитию патологии может снижение выработки гормонов щитовидной железой.
Лечение медикаментами
Можно ли вылечить гиперандрогению? Для того, чтобы лечение дало положительный результат, лучше сочетать методы традиционной медицины с народными рецептами.
Лекарственные препараты должен выписать врач после полного обследования пациентки. Если причина появления заболевания в нарушении работы печени, женщине назначают Гестринон или Диназол. В случае повышения тестостерона по другим причинам, возможно назначение антиандрогенных препаратов, например, Жанин или Ярина. Помогут снизить тестостерон такие препараты, как Ципротерон, Дексаметазон, Дигиталис и др.
Медикаменты врач подбирает индивидуально, учитывая результаты анализов и индивидуальные особенности организма женщины. Приём лекарственных препаратов направлен на изменение гормонального фона и понижение тестостерона.
В редких случаях врач может назначить терапию, основанную на приёме гормональных препаратов. Данный метод лечения применяется только тогда, когда уровень гормона очень высок и несёт угрозу для жизни женщины.
ПРИЧИНЫ ГИПЕРАНДРОГЕНИИ
Существует несколько факторов, которые могут приводить к избытку мужских гормонов, поэтому характер и выраженность ее также может быть разной.
Наиболее частой причиной гиперандрогении у женщин является так называемый адреногенитальный синдром (АГС). Дело в том, что в надпочечниках вырабатываются не только мужские половые гормоны — андрогены, но и целый ряд других важных гормонов, в том числе глюкокортикоиды. Наибольшее количество андрогенов в яичниках под действием специального фермента превращается в глюкокортикоиды. Выработка ферментов программируется генетически. Если женщина рождается с дефектом фермента, способствующего этому превращению, то андрогены не преобразуются, но накапливаются, оказывая действие на органы и ткани.
Еще одной причиной гиперандрогении у девочек и девушек является наличие опухолей надпочечников. При увеличении количества клеток, вырабатывающих андрогены, значительно возрастает количество этих гормонов. К причинам можно отнести и увеличение выработки мужских половых гормонов в яичниках (склерополикистоз яичников — СПКЯ), а также опухоли яичников, состоящие из клеток, продуцирующих мужские половые гормоны.
Увеличение количества мужских половых гормонов может быть связано и с патологией других эндокринных органов, например гипофиза — железы, расположенной в головном мозге и регулирующей работу всех желез внутренней секреции.
Проявления заболевания, такие как гирсутизм и акне, могут возникать при повышенной чувствительности кожи к мужскому половому гормону — тестостерону. Этими обусловлены этнические особенности южанок, у которых отмечается гирсутизм. В этом случае, в отличие от ранее перечисленных, количество мужских половых гормонов в крови не изменяется.
СИМПТОМЫ ИЗБЫТКА МУЖСКИХ ГОРМОНОВ
«Мишенями» мужских половых гормонов у женщин являются яичники, кожа, сальные, потовые железы и волосы. При их изытке в этих органах происходят соответствующие изменения. Например, появляется усиленный росту волос на теле — на ногах, руках, интимных местах. Этот симптом, как правило, особенно беспокоит девушек.
При гиперандрогении в яичниках могут возникать необратимые изменения, приводящие к образованию мелких кист (пузырьков с жидким содержимым) и формированию плотной капсулы вокруг яичников. При повышенной выработке андрогенов в яичниках или надпочечниках может возникнуть такое явление, как ановуляция. При этом яйцеклетка не выходит из яичника в середине менструального цикла, что приводит к бесплодию. Если беременность все же наступает, то велика вероятность невынашивания беременности в первом-втором триместре. Этому способствует как повышенное количество мужских половых гормонов, так и недостаток прогестерона (гормона беременности).
Нарушение работы яичников выражается в нарушении менструального цикла. При врожденной гиперандрогении первая менструация, которая в норме бывает и 12-13 лет, может наступить на несколько лет позже. Менструации у таких женщин часто бывают нерегулярными, задержки чередуются с обильными длительными кровянистыми выделениями.
Женщины с симптомами гиперандрогении относятся к группе повышенного риска по возникновению осложнений в родах. Наиболее частыми из них являются несвоевременное излитие околоплодных вод и слабость родовой деятельности.

Если причиной гиперандрогении является нарушение работы главного эндокринного органа — гипофиза, то это состояние сопровождается ожирением. Изменения на коже проявляются образованием акне, которые в просторечье называются угрями. Известно, что при избытке тестостерона часто нарушается чувствительность тканей к инсулину. Уровень инсулина в крови при этом состоянии повышается и возрастает риск развития сахарного диабета.
ГИПЕРАНДРОГЕНИЯ ПРИ БЕРЕМЕННОСТИ
Избыток мужских гормонов у беременных является причиной самопроизвольного выкидыша у 20-40 % женщин. Прерывание беременности наступает на ранних сроках и протекает по типу анэмбрионии или неразвивающейся беременности.
Причины гиперандрогении
Патогенетические механизмы развития гиперандрогении заключаются либо в избыточном синтезе мужских половых гормонов корой надпочечников и яичников, либо в повышенном образовании андрогенных гормонов из предшественников. В некоторых ситуациях развитие клинических признаков гиперандрогении, например акне, имеет место при повышении чувствительности тканей-мишеней к даже нормальному количеству андрогенных гормонов в крови. В то же время гирсутизм, как клинический симптом гиперандрогении, практически в 90% случаев обуславливается повышением уровня андрогенных гормонов в сыворотке крови.
Редким этиопатогенетическим механизмом развития гиперандрогении является значительно сниженный уровень глобулинов, ответственных за связывание половых гормонов. Действие данного глобулина направлено на предотвращение проникновения андрогенных гормонов в клетку, тем самым нарушая взаимодействие андрогенных гормонов со специфическими рецепторами. На продукцию андрогенных гормонов оказывает опосредованное влияние состояние гормонсинтезирующей функции щитовидной железы, поэтому различные патологические изменения в этом эндокринном органе неизбежно провоцируют гиперандрогенный синдром.
Существует целый ряд заболеваний, сопровождающихся различной степенью интенсивности гиперандрогенией. Например, при синдроме Штейна-Левенталя или поликистозе яичников, развиваются яичниковая гиперандрогения, проявлениями которой чаще всего становится дисменорея, ожирение, повышенное оволосение, а также невозможность зачатия и вынашивания плода. В постменопаузальном периоде причиной развития яичниковой формы гиперандрогении может стать гипертекоз, при котором пациенток беспокоит ожирение, склонность к артериальной гипертензии, а при инструментальном исследовании порой обнаруживаются признаки аденокарциномы матки и снижения толерантности к глюкозе.
Надпочечниковая гиперандрогения в классическом варианте развивается при врожденной гиперплазии коры надпочечника, которая относится к категории наследственных генетических заболеваний. Для этой патологии характерно врожденное наличие и последующее прогрессирование следующих клинических признаков: артериальной гипертензии, вирилизации, гипертрофии миокарда, аномалии развития наружных половых органов и ретинопатии. К счастью, данная патология встречается довольно редко, однако существует другой патологический синдром, провоцирующий гиперандрогению под названием «синдром Кушинга». К развитию данного синдрома, сопровождающегося появлением всех клинических признаков гиперандрогении, чаще всего приводит опухолевое поражение надпочечников, но в некоторых ситуациях синдром Кушинга развивается при экзогенном воздействии повышенных доз глюкокортикостероидных препаратов, которые применяются при широком спектре патологических состояний организма человека.
Отдельную категорию пациентов с признаками гиперандрогении составляют больные опухолевым поражением яичников и надпочечников, так как в последнее время отмечается значительный прирост заболеваемости андрогенсекретирующими формами онкологических патологий.
Снижение интереса к сексу
Так же, как и у мужчин, тестостерон влияет на сексуальное возбуждение у женщин. Низкий уровень тестостерона может повлиять на женскую сексуальную жизнь следующим образом:
- уменьшение полового влечения или либидо
- ощущение сухости влагалища, что вызывает боль при половом акте (эстрадиол синтезируется из тестостерона, поэтому при дефиците тестостерона развиваются симптомы гипоэстрогении).
- общее отсутствие интереса к сексу, трудности с достижением оргазма
Женщины, получающие терапию тестостероном, отмечают усиление и учащение мыслей о сексе, фантазий, сексуальной активности и удовлетворения3.
Поскольку все эти симптомы часто связаны с другими заболеваниями, вам потребуется консультация врача, способного провести дифференциальную диагностику.