Пустула у детей
Содержание:
- Выбор методов лечения зависит от тяжести протекания акне
- Каковы признаки и симптомы флегмонозных угрей
- Конглобатные
- Клиническая картина папуло-пустулезных угревой сыпи
- Диагностические мероприятия
- Флегмона лечение
- Лечение акне средней степени тяжести
- Виды прыщей акне, угрей, комедонов
- Флегмона причины
- Флегмона шеи
- Что такое пустула
- Симптомы как проявляется недуг
- Каковы факторы риска для появления Флегмонозных прыщей Предрасполагающие факторы
- Флегмона полости рта
- Дополнительные методы лечения прыщей
- Терапевтические мероприятия
Выбор методов лечения зависит от тяжести протекания акне
Первая степень угревой болезни — самая легкая. Заметны немногочисленные комедоны, несколько папул на отдельном участке лица, например на лбу. Для второй степени характерно образование папул и пустул не только на лице, но и на шее, грудине и плечах.
Профилактика воспаления угрей:
- исключить из рациона продукты, усиливающие активность сальных желез (жирные, сладкие блюда);
- ухаживать за кожей при помощи лосьонов и гелей с пероксидом бензоила, фруктовыми кислотами);
- очищать лицо натуральными антисептиками — лимонным соком, настоем мяты, календулы, прополиса;
- не выдавливать угри.
Усиление воспалительного процесса и увеличение количества папул и пустул отмечается при третьей степени угревой болезни. Присутствуют также красные пятна и рубцы после заживших угрей. Наиболее тяжелая — четвертая степень, при которой образуются кисты, воспаление охватывает глубокие ткани кожи.
Папулопустулезное акне I и II степени лечат мазями и лосьонами с антисептическими, противомикробными веществами, угревую болезнь III и IV степени — антибиотиками и ретиноидами.
Самостоятельная борьба с крупными папулами и пустулами методом выдавливания зачастую оканчивается плачевно. Возможно заражение крови, вторичное инфицирование и развитие стрептококковой пиодермии, появление глубоких рубцов. Необходимо пройти обследование, выявить причины чрезмерной активности сальных желез, получить у дерматолога рецепты на антисептические болтушки и антибиотики.

Каковы признаки и симптомы флегмонозных угрей
Признаки и симптомы Флекгмозных угрей, которые являются серьезной формой акне с внезапным началом могут включать:
- Очень воспалительные и болезненные поражения кожи или узлы на плечах или спине
- Поражения кожи могут кровоточить и изъязвлять
- Формирование язв на кожи с выделением гноя
- Шрамы на кожи
Системные симптомы могут включать:
- Лихорадка и недомогание (общее ощущение болезни)
- Боль и воспаление в суставах лодыжки, колена и плеча
- Отек лимфатических узлов
- Потеря аппетита, который может привести к потере веса
- Мышечная атрофия и слабость
- Увеличенная селезенка (спленомегалия)
- Увеличенная печень (гепатомегалия)
- Как диагностируются прыщи Fulminans?
Диагностика Флекгмозного акне может включать следующие тесты и процедуры:
- Тщательный осмотр и оценка истории болезни
- Изучение состояния кожи дерматологом
- Полный анализ крови (CBC)
- Исследование радиологических изображений пострадавших районов с целью исключения основных очагов воспаления;
- Анализы на инфекции кости;
- Биопсия кожи: проводится биопсия и отправляется в лабораторию для патологического обследования;
- Патолог изучает биопсию под микроскопом После составления клинических данных, специальных исследований тканей (при необходимости) и результатов микроскопа патологоанатом приходит к окончательному диагнозу;
Дифференциальная диагностика может быть проведена, чтобы исключить следующие состояния кожи и отличие от таких похожих заболеваний кожи как:
- Акне конглобата;
- Подрастковые угри;
- Акневидные извержения;
- Педиатрический гангреноз;
- Розацеа fulminans.
Многие клинические состояния могут иметь сходные признаки и симптомы Ваш врач может выполнить дополнительные тесты, чтобы исключить другие клинические условия, чтобы прийти к окончательному диагнозу.
Конглобатные
Конглобатные (множественные угри) – это сложное течение акне, хроническое и рецидивирующее. Прыщи комедональной формы – это легкое течение акне, оно поддается средствам ухода за кожей.
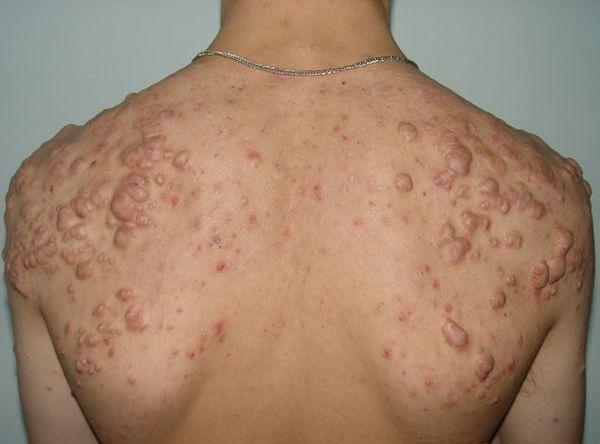 Фото 20 – Конглобатные акне
Фото 20 – Конглобатные акне
Прыщи, принимающие тяжелые фульминантные формы, похожи на бляшки, наполненные нагноениями, они сливаются, поражая обширные участки.
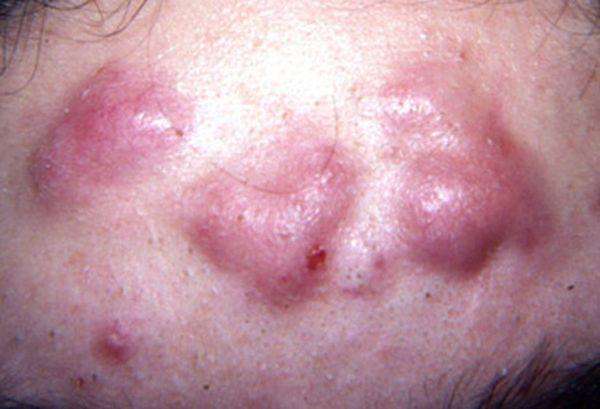 Фото 21 – Тяжелая фульминантная форма прыщей
Фото 21 – Тяжелая фульминантная форма прыщей
Папулезная форма акне красно-синюшного цвета придает коже бугристый вид, она может, как рассасываться, так и перерастать в гнойно-пустульную.
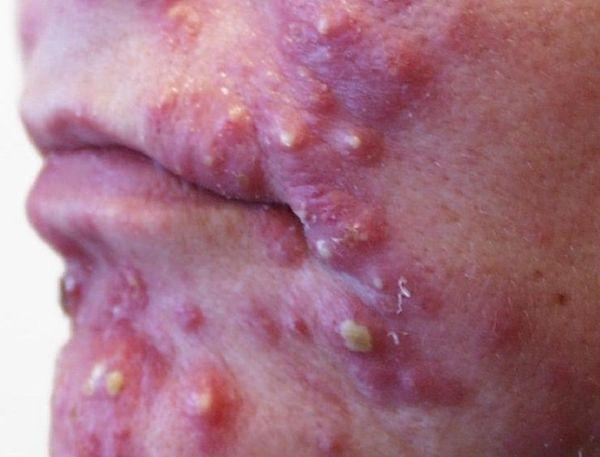 Фото 22 – Гнойно пустульная форма
Фото 22 – Гнойно пустульная форма
Акне легкой формы – комедоны открытые или закрытые – требуют внимания и лечения, чтобы не допускать их перехода в более сложные и тяжелые стадии.
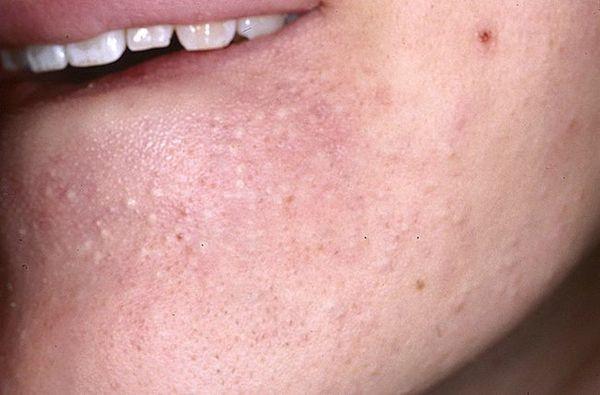 Фото 23 – Акне легкой формы нужно лечить сразу
Фото 23 – Акне легкой формы нужно лечить сразу
Клиническая картина папуло-пустулезных угревой сыпи
Папуло-пустулезные угри, пример которых можно посмотреть на фото представляют собой гнойнички(пустулы) и воспалительные узелки (папулы) полушаровидной формы, размер которых примерно 5 мм. Незначительные элементы имеют красную окраску, угри большого размера часто имеют багровый или синюшне-красный цвет.
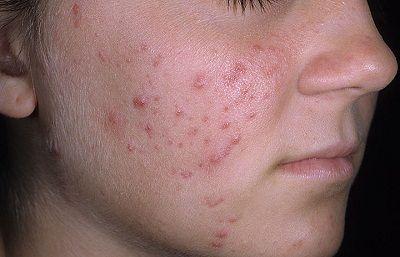
Папулопустулезные угри имеют более легкое течением по сравнению с более редкими видами угревой сыпи (поздние, молниеносные, инверсные и узловато кистозные). Их последствия под видом рубцов постакне и участков гиперпигментации возникают не всегда, их выраженность напрямую зависит от глубины и степени выраженности воспалительного процесса. В случаях, когда воспалительный процесс не затрагивает дерму, которая расположена вокруг фолликула, то папулопустулезные угри после своего разрешения не оставляю после себя никаких следов.
Диагноз устанавливается после осмотра специалистом дерматологом. В обязательном порядке необходимо проводить дифференциальную диагностику камедонов, папуло-пустулезных угрей, других видов акне от стрептококкового импетиго, проявлений пиодермии и остиофолликулита.
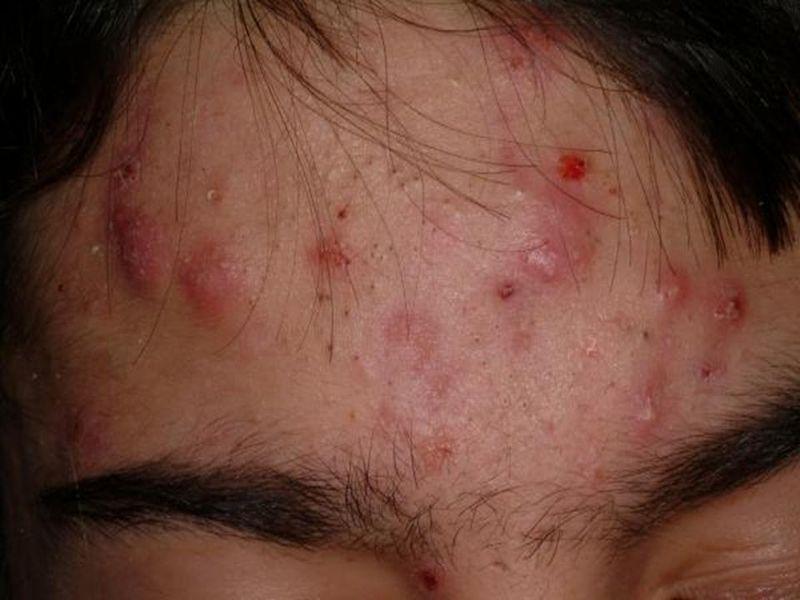
Пигментные пятна, как результат разрешения пустулезных и конглобатных угрей, необходимо дифференцировать от вторичных пигментаций на фоне дерматитов, а наличие депигментированных рубцов постакне — от витилиго.
Терапевтическое лечение папуло-пустулезных угрей представляет собой комплексные мероприятия:
- физиопроцедуры;
- наружные средства;
- криотерапия;
- фототерапия;
- мезотерапия;
- системный прием антибиотиков.

В качестве местного лечения назначаются синтетические ретиноиды (третиноин), азелаиновая кислота, бензоилпероксид, препараты цинка. В некоторых случаях показан прием антибиотиков (эритромицин, клиндамицин). Хорошего результата можно добиться с помощью лазерного лечения, фототерапии и озонотерапии. Мои пациенты воспользовались советом врача, благодаря которому можно избавится от проблем за 2 недели без особых усилий.
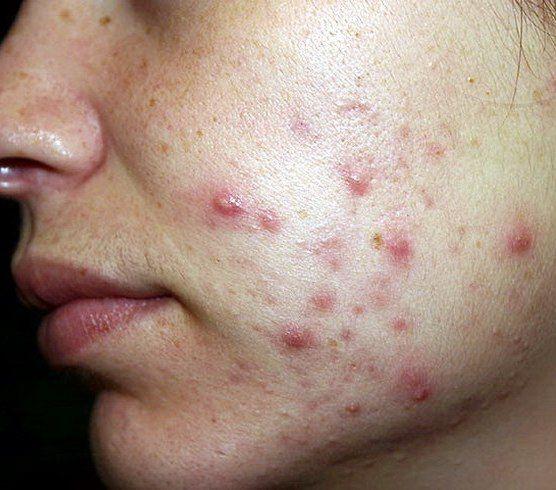
В качестве физиотерапевтических процедур применяются:
- Дарсонвализация;
- Микротоковая терапия;
- Ультразвуковая чистка лица;
- УФО.
Чем большее количество пустул и папул, тем выше степень тяжести акне и длительней лечение. Только при наличии легкой степени процесс заживления пустулезных угрей происходит без образования рубцов (наглядный пример можно посмотреть на фото).
Диагностические мероприятия
Рассматриваемая форма акне по своим клиническим проявлениям может быть схожа с другими заболеваниями. Диагностика заболевания включает в себя опрос больного человека, тщательный внешний осмотр лица и кожных покровов тела. Для исключения демодекоза и некоторых других заболеваний берется соскоб и осуществляется микроскопическое исследование
Важное место занимает дифференциальная диагностика с другой патологией. Наиболее часто папуло-пустулезные угри путают с пиодермией, фолликулитом, импетиго
Пиодермия представляет собой гнойное заболевание кожных покровов. При этом отсутствует какая-либо связь между болезнью и возрастными изменениями в организме. Пиодермия нередко является осложнением другой патологии, сопровождающейся сильным зудом. На фоне пиодермии часто возникают флегмозные поражения.
Флегмона лечение
Флегмона считается тяжелым, порой опасным для жизни пациента заболеванием. При флегмоне обязательным условием считается госпитализация больного. В тактике лечения фигурирует строгое правило: если имеется гнойное содержимое, необходимо опорожнение пораженной флегмоной области. Потому, главным лечебным мероприятием определяется хирургическое вмешательство, заключающееся во вскрытии и последующем дренировании гнойно-воспалительного очага.
Исключением может являться начальный этап развития флегмоны (до появления инфильтрата). При таком случае хирургическое вмешательство не проводится. Больным с такой стадией назначают процедуры с воздействием тепла (грелки, соллюкс, прогревающие компрессы), УВЧ или повязки с желтой ртутной мазью.
Если у пациента имеется высокая температура и присутствует сформировавшийся инфильтрат, тогда прибегают к оперативному лечению флегмоны, даже если не имеется выраженной флюктуации в очаге воспаления. Вскрытие и дренирование пораженной области позволяет сократить напряжение мягких тканей, нормализовать тканевый обмен и сформировать условия для вывода воспалительной жидкости.
Оперативное вмешательство производят под общим наркозом. Хирургическое вскрытие флегмоны проводят с помощью широкого разреза. Потому, для обеспечения хорошего оттока гнойного содержимого, глубоко рассекают не только лишь поверхностные, но и глубжележащие мягкие ткани. После опорожнения гнойного экссудата раневая полость промывается и дренируется выпускниками резиновыми, полутрубками или трубками.
На раневую поверхность накладывают компрессы с водорастворимыми мазями (Левомиколь) и гипертоническим раствором. Мази типа Вишневского или Тетрациклиновой на ранних стадиях выздоровления не показаны, потому что они могут затруднять отток содержимого из раны.
Для ускорения отторжения некротизированных участков, применяют определенные некролитические средства — Террилитин, Ируксол, Химотрипсин, Трипсин, Химопсин.
После полного опорожнения раны накладывают мазевые повязки. Для ускорения регенерации тканей применяют Метилурациловую и Троксевазиновую мази; для иммунного поддержания грануляционной ткани от травматизации — мази на жировой основе; для профилактики повторного инфицирования — мази на водной основе.
При эпителизации и рубцевании тканей применяют лекарственный препарат Троксевазин, облепиховое и шиповниковое масла. При долго незаживающих раневых полостях и глубоких кожных дефектах выполняют дермопластику.
Помимо местной терапии проводится консервативное лечение флегмоны, которое направленно на выработку защитных сил организма для борьбы с инфекцией. Воспаленному участку придается возвышенное положение. Всем пациентам показана терапия антибактериальными средствами широкого спектра действия.
Лечение акне средней степени тяжести
Папулезная форма акне, когда еще нет пустул, позволяет обойтись наружными средствами для лечения. Хороший эффект дает протирание кожи спиртовыми растворами антибиотиков, например, салициловым спиртом, который очищает и обеззараживает кожу. Врач может прописать болтушку с содержанием ихтиола или серы для нанесения на пораженные участки кожи. Для предотвращения образования камедонов в устьях фолликулов применяют кератолитики. Также для наружного применения подходит третиноид — препарат, который снимает воспаление. Используют его в виде крема или лосьона. Наносят 2 раза в сутки на папуло-пустулезные акне в течение месяца-полутора.
Антибактериальные препараты назначают после того, как проверят чувствительность бактерий к антибиотикам.
При появлении пустулезных акне показано комплексное лечение. Наружными средствами, скорее всего, обойтись не удастся. Для приема внутрь назначают антибиотики тетрациклинового ряда.
Женщинам, у которых повышенный уровень гормона андрогена, отвечающего в том числе и за работу сальных желез, назначают препараты, обладающие антиандрогенным действием. Для назначения необходимо проконсультироваться не только с дерматологом, но и с гинекологом, эндокринологом.
При начатом вовремя лечении акне пустулезные высыпания проходят полностью, не оставляя следов. Но если не обращать внимания на возникшую проблему, можно допустить развитие тяжелых форм заболевания, которые бесследно уже не проходят. На месте узлов и глубоких пустул остаются рубцы, кожа приобретает неровный цвет, благодаря многочисленным пигментным пятнам.
К тому же не стоит забывать, что это заболевание зачастую является сигналом бедственного положения организма, свидетельствует о серьезных нарушениях работы различных систем. Не стоит забывать при акне: папуло-пустулезная форма успешно поддается терапии только после устранения причины заболевания
Поэтому важно:
- проверить уровень гормонов и устранить нарушения;
- соблюдать диету, чтобы улучшить работу желудочно-кишечного тракта (фрукты, овощи и продукты, содержащие клетчатку, очень полезны при акне;
- начиная лечение, надо полностью отказаться от курения и алкогольных напитков);
- принимать витамины, чтобы поддержать иммунную систему.
Не менее важна личная гигиена. Кремы и другие наружные препараты надо наносить только на бережно очищенную кожу. Прыщи ни в коем случае нельзя выдавливать, так как это приводит к непрерывному образованию новых и распространению инфекции, может вызвать воспаление кожи.
Нередко акне становится причиной серьезных психических расстройств, тяжелых депрессий. Человек замыкается в себе, боится появляться в обществе. Болезнь в тяжелой форме может привести даже к попыткам суицида. Поэтому при необходимости лучше заранее отправить больного на консультацию к психологу, между лечащим врачом и пациентом должны быть доверительные отношения.
Виды прыщей акне, угрей, комедонов
На что похожи пустулы (гнойнички)?
Пустула (гнойничок) — полостной островоспалительный элемент с гнойным содержимым, возникающий в результате гнойного процесса в эпидермисе или дерме.
Пустулы образуются как самостоятельно (первично), так и вторично — из папул в случае, если в папуле начинает развиваться условно-патогенная или патогенная микрофлора.
Размеры пустул варьируют от 1 до 10 мм. Форма полушаровидная, конусообразная или плоская.
Содержимое пустул гнойное — на поверхности мы видим неплотную белую головку (которая иногда лопается), а по краям шарика красные воспаленные участки кожи.
Цвет гнойного содержания может быть белым, сероватым, желтым или иметь зеленоватый оттенок.
Наличие желтого или зеленоватого оттенка свидетельствует о присоединении вторичной инфекции.
При разрушении в результате воспалительного процесса стенок сосуда содержимое смешивается с кровью.
Какие бывают пустулы (гнойнички)?
По глубине расположения пустулы делятся на поверхностные (эпидермальные) и глубокие (дермальные) пустулы, находящиеся в дерме или подкожножировой клетчатке.
Поверхностные пустулы разрешаются бесследно, глубокие — рубцуются. Поверхностные пустулы подсыхают в корочку или вскрываются с образованием эрозии, которая покрывается гнойной корочкой; с отпадением корочки рубца не остается. Глубокие пустулы вскрываются с образованием язвы, язва покрывается коркой, с отпадением которой остается рубец.
Кроме того, пустулы подразделяются в зависимости от их расположения в отношении волосяного фолликула на фолликулярные — развивающиеся вокруг волосяного фолликула и нефолликулярные. По этиологии фолликулярные пустулы, как правило, стафилококковые, нефолликулярные пустулы — обычно стрептококковые.
Длительно существующее воспаление ведет к нарушению трофики окружающих тканей, усиливает процессы склерозирования и приводит к снижению репаративных возможностей кожи. Поэтому даже при легкой или среднетяжелой, но существующей годами и постоянно рецидивирующей угревой сыпи с течением времени снижается интенсивность репаративных процессов, появляются мелкие атрофические рубчики, снижается тонус кожи, появляется неравномерная пигментация, ухудшается текстура кожи.
Почему образуются пустулы (гнойнички)?
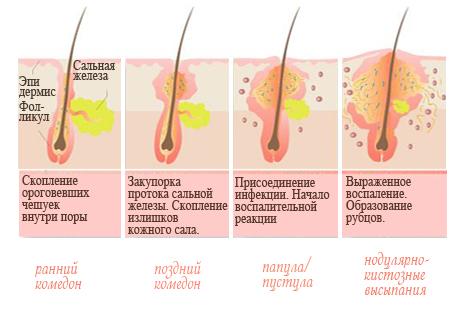
Когда пора закупоривается, кожное сало скапливается внутри протоков сальных желез и в волосяных фолликулах.
Основной причиной возникновения пустул являются патогенные микроорганизмы — стафилококки и стрептококки.
Развитию патогенного процесса способствует снижение защитных сил организма больного, обусловленное гиповитаминозом, нарушением иммунологических процессов.
• • • Читать далее о:
средствах для борьбы с акне (угревой сыпью, прыщами, комедонами)• • •
Флегмона причины
Главной причиной развития флегмоны обычно являются микроорганизмы, которые попадают в клетчаточную область непосредственно через раневую полость или из лимфо- и кровеносной системы. Чаще всего выделяют золотистый стафилококк, после него по своей частоте встречается стрептококк.
Развитие флегмоны вызывается также прочими микроорганизмами. К примеру, у детей флегмона может провоцироваться гемофильной инфекцией. При укусах собак, в мягкие ткани проникает бактерия Pasturella multocida. Она может способствовать развитию флегмоны с достаточно коротким инкубационным периодом (6-20 часов). Но такие случаи, к счастью, редки.
Характеристика течения флегмоны объясняется функциями жизнедеятельности микроорганизма, вызвавшего гнойно-воспалительный процесс. Так, стафилококки и стрептококки вызывают гнойно-воспалительный процесс. Но при заражении вульгарным протеем, гнилостным стрептококком или кишечной палочкой развивается гнилостная форма флегмоны.
Тяжелейшие формы флегмоны могут развиваться в процессе жизнедеятельности анаэробов, которые могут существовать вне кислорода. К их числу можно отнести пептококки, бактероиды, кластридии и пр. Такие микроорганизмы имеют крайнюю агрессивность в отношении высокой скорости повреждения тканей и тенденции к стремительному распространению воспалительного процесса.
Хроническая флегмона, которую также называют, деревянистой, развивается в результате функционирования таких микроорганизмов, как паратифозная и дифтерийная палочки, пневмококк и т.п.
Процент появления флегмоны повышается при снижении иммунного статуса, что может быть вызвано анорексией, гиповитаминозом, иммунодефицитами ( Вич, онкологические заболевания), сахарным диабетом, заболеваниями крови, туберкулезом и пр. В основном, при таких состояниях имеет место более тяжелое течение заболевания и быстрое распространение инфекции.
Флегмона может локализоваться практически в любой области тела. При флегмоне бедра характер заболевания может быть первичным или же объясняться попаданием гнойного содержимого из брюшной стенки, тазобедренного сустава и других, расположенных вблизи областях. А флегмона стопы зачастую развивается при сахарном диабете, потому что при нем имеют место нарушения иннервации стопы, с ухудшением трофики тканей и нарушением кровообращения. Такие совокупные патологические изменения в конечностях при сахарном диабете дают отличные условия для развития гнойно-воспалительного процесса, наблюдаемого при флегмоне стопы.
Хотелось бы отметить, что сахарный диабет сам по себе влияет на состояние сосудов и тканей стопы, особенно у мужского пола.
Флегмона челюсти, как правило, встречается при запущенном кариесе, периодонтите, пульпите, хроническом тонзилитте. Реже, флегмона челюсти появляется из более нижних отделов с хронической инфекцией.
Флегмона шеи
Флегмона шеи определяется как заболевание с затяжным течением, при котором, наблюдается поражение межклетчаточных и межфасциальных пространств шеи. При наличии флегмоны шеи наблюдается также заполнение гнойным содержимым определенных межфасциальных пространств (подкожная флегмона шеи, межмышечная флегмона шеи и межфасциальная флегмона шеи). Имея в виду сложное анатомическое строение шеи, флегмоны могут иметь различное расположение. Флегмоны в отличие от абсцессов, которые развиваются в области шеи, не имеют четких эластичных стенок и при этом ограничены фасциями.
При флегмоне шеи, гнойное содержимое распространяется из одного пространства межфасциального в другое, способствуя развитию разлитых обширных областей поражения. Возбудители гнойно-воспалительного процесса легко могут распространяться по межфасциальной клетчатке, повреждая мышцы, сосуды, соединительную ткань, лимфатические узлы.
Как правило, флегмона шеи, возникает из-за осложнённого течения катаральной ангины, вскрытия перитонзиллярных и заглоточных абсцессов. Также может иметь развитие из-за альвеолита, периодонтита и остеомиелита нижней челюсти, отита, травм. Проникновение возбудителя флегмоны в жировую клетчатку может происходить различными путями: гематогенным способом, лимфогенным способом, при проникновении гноя из близлежащих воспалительных областей. Патогенными возбудителями при флегмоне шеи могут являться различные микроорганизмы: стрептококк гемолитический группы А, стафилококки, кишечная палочка, кластридии, синегнойная палочка.
При небольших флегмонах или при флегмонах, глубоко залегающих, внешние кожные проявления на шее могут отсутствовать. Температура тела, в основном, не повышается больше субфебрилитета. Проявления интоксикационного синдрома выражены слабо. А вот наружные или обширные флегмоны шеи выявить гораздо проще. На поверхности кожного покрова в области шеи отмечается заметная гиперемия, припухлость и болезненность. При проведении пальпации подкожной флегмоны на шее, определяется флюктуация и выраженная болезненность, сопровождающаяся напряжённостью кожи. Общее состояние больного представляется в виде тяжёлого или со средней степенью тяжести.
Также, при флегмонах шеи больные предъявляют жалобы на затруднение глотания и дыхания, особенно при сдавливании флегмоной глотки или пищевода. При подчелюстной форме флегмоны шеи, затруднено открывание рта и пережевывание пищи. Рот при этом находится в полуоткрытом состоянии, из него доносится гнилостный запах. По мере развития и течения заболевания состояние больного может значительно ухудшаться. При флегмоне шеи показано только хирургическое лечение с дренированием гнойных очагов в условиях стационара.
Что такое пустула
Специфические шарообразные везикулы (пузырьки) формируются в толще кожного покрова. Эти элементы наполняются гноем белого или сероватого оттенка. В случае присоединения инфекции содержимое приобретает зелено-желтый цвет. Если развивается воспалительная реакция, прилегающие сосуды повреждаются, при этом кровь проникает в гной внутри пустулы, из-за чего тот становится красноватым. При вскрытии пузырька из него вытекает жидкость, поверхность раны покрывается корочкой. Со временем сухая кожица отпадает, а на ее месте не остается следа.
Пустулы отличаются размером и могут иметь 1–10 мм в диаметре. Верхушка похожих на шарики образований представлена белым пятнышком – гнойной головкой, которая окружена выраженной краснотой. Как правило, такая сыпь проявляется в области спины, лица и груди. У детей часто гнойнички возникают в волосяной части головы. Изредка высыпания можно обнаружить на подошвах и ладонях.
Симптомы как проявляется недуг
Из-за большого количества бактерий печень у пациента будет увеличена.
Сначала возникают индуративные угри — стадия, предшествующая флегмонозным образованиям. Появляются большие подкожные бугорки, болезненные при пальпации, бордового или синюшного оттенка. Локализация — кожа спины, лица, груди. Основные симптомы:
- возникновение крупных болезненных угрей;
- самостоятельное вскрытие прыщей и истечение гноя;
- образование рубцов постакне;
- боль и воспаление в суставах;
- снижение веса;
- увеличение печени и селезенки из-за токсинов, выделяемых бактериями;
- мышечная слабость и атрофия.
Каковы факторы риска для появления Флегмонозных прыщей Предрасполагающие факторы
Ниже приведены факторы риска подобного воспаления:
Необработанные или неадекватно обработанные угри конглобата
Половое созревание с повышенными андрогенами в организме
Использование или злоупотребление анаболическими стероидами, повышающими эффективность
Принимая дополнительный тестостерон
Использование перорального препарата изотретиноина
Состояние может выполняться в семьях, и, следовательно, у пациентов с положительной историей
болезни могут развиться акне Фульминан
Важно отметить, что наличие фактора риска не означает, что человек получит условие Фактор риска увеличивает вероятность получения состояния по сравнению с человеком без факторов риска.
Некоторые факторы риска важнее других.
Кроме того, отсутствие фактора риска не означает, что человек не получит условие Всегда важно обсудить влияние факторов риска с вашим поставщиком медицинских услуг
Флегмона полости рта
Флегмона полости рта считается острым инфекционным заболеванием полости рта, характеризующимся обширным гнойным воспалением подкожной жировой клетчатки.
Флегмона полости рта может представлять собой осложнение, которое возникает при распространении инфекции, проникающей в полость рта из-за определенного ряда заболеваний. К таким заболеваниям можно отнести: периодонтит, пародонтит, кисту зуба, остеомиелит, кариес. Эти же заболевания могут являться причиной развития флегмоны лица. Флегмона полости рта может развиться и вследствие травмы в подъязычной области. В результате этой травмы развивается внедрение инфекции в слизистую оболочку ротовой полости.
Флегмона полости рта может поражать область под нижней челюстью, которая сопровождается развитием инфекции на зону подбородка; подъязычную область, которая сопровождается воспалительным процессом корня языка; подъязычную область и область поднижнечелюстного пространства с двух сторон, сопровождающуюся поражением всей области полости рта.
К симптомам, которые наблюдаются при флегмоне полости рта, относятся: отечность языка, из-за которой он не выступает их полости рта; ограничение подвижности языка; появление серо-коричневого налета на поверхности языка; нарушенная речевая функция; нарушение глотательной и/или жевательной функций; нарушение дыхательной функции; гиперсаливация (избыточное слюноотделение); зловонный запах изо рта; общая интоксикация; появление ассиметрии лица из-за отека мягких тканей в области нижней челюсти и подбородка; отечность кожных покровов в зоне подбородка и шеи; болевой синдром при пальпации в зоне шеи и подбородка; повышенная температура и озноб.
Процесс развития заболевания проходит стремительно, захватывая две стороны дна ротовой полости, распространяясь на соседние зоны полости рта.
Лечение флегмоны полости рта осуществляется в виде комплекса мероприятий, чей состав напрямую зависит от стадии и характера флегмоны. На ранней стадии развития флегмоны полости рта лечение назначается с применением общей антибактериальной терапии антибиотиками широкого спектра действия.
Флегмона полости рта на более поздних стадиях, также как и флегмона лица, требует оперативного вмешательства, которое характеризуется иссечением некротизированных пораженных мягких тканей, дренированием гнойно-воспалительной раневой полости и последующей терапией открытой раны с промыванием антисептическими растворами. В последующем возможно проведение пластической операции.
Огромную роль в профилактике флегмоны полости рта осуществляют следующие меры: адекватная санация ротовой полости (лечение кариеса, лечение парадонтита и любая профессиональная чистка ротовой полости); ежедневная чистка зубов; регулярные визиты профилактического характера к зубному врачу; повышение иммунитета; лечение хронических очагов инфекции (тонзиллит, фарингит, синусит, гайморит, отит).
Дополнительные методы лечения прыщей
Для ускорения разрешения воспаления при угревой сыпи применяются дополнительные методы лечения:
- Электрофорез с раствором ихтиола и криомассаж.
- При узловато-кистозной форме угревой болезни показано введение гормонального препарата триамцинолона с антибиотиком гентамицином внутрь очага.
- При тяжелом течении акне показана аутогемотерапия.
- При гиперпигментациях, рубцовых изменениях и псевдоатрофиях показано проведение микрокристаллической дермабразии и поверхностных химических пилингов. Глубокая шлифовка может привести к рецидиву заболевания.
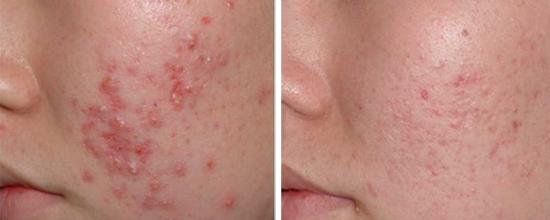
Рис. 28. На фото эффект от применения лазера при лечении акне.
Угревая болезнь является серьезным заболеванием. Как избавиться от прыщей на лице, спине и груди знает только врач. Лечение акне, в основном, проводиться в домашних условиях.
ССЫЛКИ ПО ТЕМЕ
- Противомикробные препараты
- Что такое пиодермия
- Все о пиодермии
- Фурункул: фото и описание
- Что такое себорея
- Что такое гидраденит
- Что такое гидраденит
- Симптомы бруцеллез
- Что такое себорея кожи головы
- Симптомы, лечение и фото чесотки
- Фото фурункула
- Себорейный дерматит
- Фото чесотки
Статьи раздела «Пиодермия»
- Что такое акне. Как избавиться от угрей (прыщей) на лице в домашних условиях
Самое популярное
- Все о грибке стопы: симптомы и эффективное лечение современными препаратами
- Грибок кожи головы: как распознать и лечить
- Симптомы и лечение грибка ногтей на руках (онихомикоза)
- Польза и вред кишечной палочки
- Как лечить дисбактериоз и восстановить микрофлору
Статьи раздела «Пиодермия»
- Симптомы и лечение гидраденита
О микробах и болезнях 2019
Терапевтические мероприятия
Практически всегда лечение длится месяцами. Основными задачами в данной ситуации являются:
- восстановление нормального гормонального фона;
- освобождение кожных покровов лица от болезнетворных микроорганизмов (Propionibacterium acnes);
- устранение воспаления;
- очищение кожи от мертвых клеток;
- нормализация функции сальных желез.
В тяжелых случаях показаны антибактериальные препараты. На сегодня имеются антибиотики для местного и общего действия. Для наружного применения подходят различные мази и гели на основе тетрациклина, эритромицина. Предпочтительнее использовать комбинированные медикаменты. Среди антибиотиков для перорального приема предпочтительнее использовать триметоприм. Альтернативный вариант доксициклин.
Для лечения угрей у лиц женского пола успешно применяется гормональная терапия. Рекомендуются комбинированные средства на основе женских половых гормонов (прогестерона и эстрогена).
http://netpryshhei.ru/www.youtube.com/watch?v=RL-DRBzlIgY
При наличии синдрома поликистоза яичников принимается «Спиронолактон». Вместо антибиотиков для уничтожения микроорганизмов могут применяться бактерицидные средства для местного лечения. К ним относится бензоилпероксид. Для очищения кожных покровов эффективен жидкий скраб.
Другие методы лечения
Для избавления от папуло-пустулезной сыпи часто применяются различные ретиноиды синтетического происхождения. Они представляют собой искусственные аналоги витамина A (ретинола). Последний участвует в нормализации состояния кожных покровов, он также является структурным элементом клеточных мембран. Данные препараты улучшают процессы ороговения и отпадание омертвевших эпителиальных клеток. Очень часто применяются различные гели, например, «Эффезел», «Изотрексин». Реже лечение включает в себя употребление внутрь изотретиноина.
http://netpryshhei.ru/www.youtube.com/watch?v=d4LCZQvZebc
Лечение также может включать в себя применение лазера, ультразвука, холода (криотерапии)
Немаловажное значение имеет лечебный массаж. В случае образования рубцов на лице целесообразно использование лазерного пилинга
Таким образом, угри не представляют угрозы для жизни человека, однако,они являются косметическим дефектом и доставляют больному массу проблем и переживаний.