Реконструктивные операции в стоматологии
Содержание:
- Противопоказания
- Пластическая хирургия в СССР и России
- После пластической операции
- Руководство Шерриса и Ларраби
- Для чего необходима пластическая операция
- Виды операций
- Реконструктивная пластика в гинекологии
- Где еще используется реконструктивная хирургия
- Хирургия кисти в ЦКБ РАН
- Как проводится пластика
- Что нужно знать перед РП
- РЕКОНСТРУКТИВНО-ВОССТАНОВИТЕЛЬНЫЕ ОПЕРАЦИИ НА КИШЕЧНИКЕ
- Психологические аспекты
- История пластической хирургии
- Хирург-онколог и его роль в реконструкции молочных желез
- В чем особенности реконструктивной хирургии
Противопоказания
Реконструктивная хирургия продолжает развиваться, о ней выпускают книги, регулярно обсуждают на форумах. К примеру, о ней написали целое руководство такие хирурги, как Шеррис и Ларраби, а также А. Д. Пейпл и другие врачи. Даже если операцию осуществляет профессионал, человек может столкнуться с неприятностями, если проигнорирует противопоказания. Реконструктивная хирургия запрещается, если:
- человек страдает от расстройств психики, сахарного диабета;
- присутствуют патологии почек, печени;
- были выявлены онкологические болезни, сердечная или сосудистая недостаточность;
- вирусные заболевания, которые находятся в хронической форме.
Важно! Перед тем как одобрить решение провести операцию, доктор тщательно осматривает пациента, отправляет его на различные исследования, сдачу анализов. Реабилитация будет полностью зависеть от сложности вмешательства
Пластическая хирургия в СССР и России
В России эстетической хирургии пришлось пройти нелёгкий путь. Минздрав России официально признал пластическую хирургию самостоятельной специальностью только в июле 2009 года. Однако история развития пластической хирургии в нашей стране уже перешагнула вековую отметку. Ещё в 60-х годах XIX века профессором Ю. К. Шимановским был создан неоценимый по значимости труд «Операции на поверхности человеческого тела».
В 1936 году в СССР была издана на русском языке переведённая с немецкого книга Э. Эйтнера «Косметические операции» под редакцией проф. А. Рауэра. В 1930 году в Москве на улице Семашко, 5 открылся стационар во главе с Надеждой Николаевной Гилельс, где впервые в Советском Союзе начали регулярно проводить косметические пластические операции. Хирургов-пластиков на тот момент советские медицинские ВУЗы не готовили, поэтому столь велика роль в подготовке кадров для советской пластической хирургии, которую сыграли выдающиеся хирурги Анастас Георгиевич Лапчинский и Александр Маркович Литинский. Именно благодаря этим подвижникам от медицины в Советском Союзе появилось первое поколение хирургов-пластиков.
Ситуация начала меняться коренным образом лишь в 80-е годы XX века.
В это время новое направление активно развивается на базе РОНЦ имени , где впервые была разработана методика реконструкции молочной железы после радикальной мастектомии — патент .
После пластической операции
Операция прошла удачно! Сейчас побеседуем когда вы сумеете вернутся к «обыкновенной» жизни. Это зависит и от возраста и от трудности операции. Если исправление формы губ, век или кончика носа, выведет вас «из строя» ориентировочно на десять дней, то после круговой подтяжки кожи лица это случится не раньше чем через 3-4 недели. Хотя данные показатели зависят от свойств вашего организма к регенерации. Ваш врач даст вам более точные рекомендации и дополнительно назначит физиотерапевтические действия.
Каждая пластическая операция имеет медицинское наименование и период восстановления. Я вам расскажу про отдельные из них, в чем смысл, какие бывают осложнения на сколько лет хватает эффекта от операции, каков период восстановления.
Руководство Шерриса и Ларраби
Многие люди, которые заинтересовались реконструктивной пластикой, попадаются на книгу Д. Шеррис и У. Ларраби, которую можно скачать в интернете или купить в магазине. Это опытные врачи, который на протяжении многих лет работают в сфере пластической хирургии. Они создали книгу и предложили изучить ее хирургам, которые только начинают свою карьеру.
Такая книга выделяется среди остальных, так как она еще представляет собой полезное руководство. В ней Шеррис и Ларраби рассказывают о способах, которые помогут восстановить вешний вид человеческого лица, убрать дефекты. Врачи все четко расписали по этапам, поэтому книга напоминает презентацию.
Интересно! Книга включает в себя не только информацию, но и картинки, фото, поэтому ее стоит скачать людям, которые собираются связать свою жизнь с реконструктивной хирургией.
Необходимо тщательно следить за состоянием лица, ухаживать за ним после реконструктивной хирургии, учитывая рекомендации хирурга. Также не стоит пить спиртные напитки, отправляться в сауны. Придерживаясь простых указаний, можно легко и быстро восстановиться после хирургического вмешательства.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Для чего необходима пластическая операция
Я думаю, хватит с вас исторических фактов, давайте побеседуем о том, для чего «это» необходимо. Перед тем, как решиться об аналогичной операции, нужно все еще раз взвесить, необходима ли вам данная операция, так ли уж нужно «лечь под скальпель», или можно обходится и без этого? Ведь пластические операции, так же как и пластические клиники, бывают разнообразные.
Есть государства в которых к данному вопросу не подойдут, как к чему-то «интимному», к примеру в бразилии, на восемнадцатилетние, любая девушка получает немалую сумму, на то чтобы улучшить «работу родителей», поменять например разрез глаз или размер ягодиц, это сделать для бразильянки, все равно что сходить на наращивание ногтей. Наша ментальность, все же не дает нам возможность «подобного разгула», мы предпочитаем скрывать походы в аналогичные клиники, маскируя это от сотрудников по работе чем-то вроде «еду на несколько недель к бабушке в деревню».
Виды операций
2.1. По направленности воздействия
 Реконструктивная пластика подразумевает работу не только с кожной и мышечной тканью, но и со слизистыми, сухожилиями, костной тканью. По этому признаку различают следящие виды РП:
Реконструктивная пластика подразумевает работу не только с кожной и мышечной тканью, но и со слизистыми, сухожилиями, костной тканью. По этому признаку различают следящие виды РП:
- коррекция дефектов кожи – применяется для устранения грубых рубцов, обширных шрамов после химических и термических ожогов, послеоперационных швов. Сюда же относят удаление доброкачественных образований, «сосудистых звездочек», глубокой пигментации и тому подобного. Как правило, для ликвидации дефектов требуется пересадка кожи. Предпочтительнее использовать ткани самого пациента: фрагменты берут с участком невидимых под одеждой – живота, ягодиц, бедер;
- реконструкция сухожилий – проводят для восстановления полностью или частично утраченной подвижности: врожденное недоразвитие сухожилия, контрактура, травматическое воздействие. При тяжелых повреждениях сухожилие заменяют искусственным материалом;
- коррекция мышечных дефектов – восстановление ткани при недоразвитии или утрате в результате травм. Сюда же входит иннервация мышечной ткани и устранение нарушений в кровоснабжении – по сути, микрохирургия сосудов. Недостаток тканей может частично восполняться имплантатами или введением филеров;
- восстановление полностью или частично утраченных органов – ушей, пальцев, груди, носа, также операции по устранению неудачно проведенных пластических коррекций и удаление растяжек. Для реконструкции требуется ткань донора;
- исправление врожденных дефектов – асимметрии рук и ног, сращенных пальцев, «волчьей пасти», «заячьей губы», отсутствующих ушей и прочее. Такое вмешательство относят к наиболее сложным, здесь требуется целый ряд операций.
2.2. По локализации
Другая известная классификация связана с участком работы. Во многом она совпадает с видами обычной пластики, но всегда предполагает участие специалистов по функциональности оперируемого органа:
- блефаропластика – изменение глазного разреза и геометрии век. При реконструкции восстанавливается частично или полностью утраченное веко, а также исправляется неровный край, приводящий к неполному закрыванию;
- ринопластика – а, точнее говоря, септопластика, то есть, коррекция, при которой восстанавливается или корректируется носовая перегородка. Операция ведется под наблюдением ЛОР-врача;
- отопластика – исправляется положение хряща и наращивается ушная раковина. При полном отсутствии уха используется имплантат;
- коррекция челюсти – объединяет пластику подбородка, губ, шеи, подразумевает активное сотрудничество со стоматологами. К этой же категории чаще всего относят исправление врожденных дефектов, наподобие «волчьей пасти»;
- маммопластика – восстановление частично или полностью утраченных молочных желез в результате травмы или операции. Практически всегда используются имплантаты;
- абдоминопластика – удаление рубцов, послеоперационных швов, ожогов и растяжек в области живота. Сочетается с иссечением избытков кожи и жира;
- вагинопластика – коррекция стенок влагалища, матки, пластика больших и малых половых губ и прочее;
- фаллопластика – коррекция или восстановление полового члена после операций, травм или для ликвидации врожденных дефектов. Включает восстановление мочеиспускательного канала при необходимости, сосудистую хирургию;
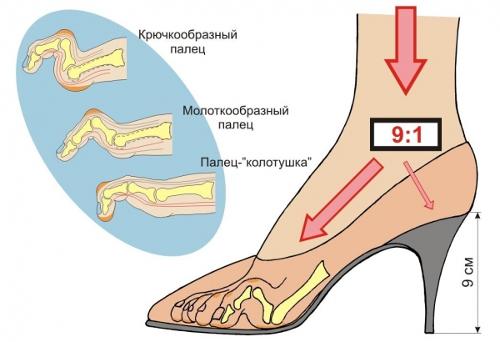
- коррекция длины и кривизны ног – сложная операция, направленная на восстановление биомеханической оси конечности. Включает и наращивание костной ткани, и имплантацию мышечной при необходимости, и замену сухожилий в случае необратимых повреждений. Проводится в несколько этапов и требует длительной реанимации.
О реконструктивной пластике расскажет видео ниже:
Реконструктивная пластика в гинекологии
К пластической хирургии, в частности реконструктивной, прибегают не только при дефектах на лице. Подобные операции есть и в гинекологии. Сюда можно отнести вагинопластику, а также кольпорафию. Эти вмешательства помогают женщине избавиться от разнообразных дефектов, связанных с половыми органами, которые присутствовали при рождении или были приобретены со временем. Реконструктивная хирургия сможет помочь, если:
- женщина травмировалась после родов;
- пациентка столкнулась с повреждением, у нее присутствует врожденный дефект;
- опустилось или выпадает влагалище, мочевой пузырь и т. д.
Пластическая хирургия не только избавит от дефекта, но и восстановит функции органа. Когда проводятся подобные операции, используется общий наркоз. Зачастую на их проведение потребуется около 2-3 часов.
Где еще используется реконструктивная хирургия
Распространенным является использование восстановительной хирургии в профессиональном спорте. Контактные виды спорта, например, футбол, часто приводят к разнообразным травмам у спортсменов. С их последствиями может эффективно справляться восстановительная хирургия.
Травмы колена, плеча, сломанные лицевые кости обычно исправляют реконструктивные хирурги. Одно из самых необычных использований реконструктивной хирургии – операции по смене пола. Это последний радикальный шаг для пациента в долгом процессе, который включает месяцы подготовки перед операцией. Операции по смене пола чрезвычайно сложны, и их может выполнять лишь относительно небольшое число врачей.
Хирургия кисти в ЦКБ РАН
Мы умеем выполнять следующие реконструктивно-восстановительные операции на предплечье, кисти и пальцах с использованием микрохирургической техники:
- Повреждения сухожилий сгибателей и разгибателей пальцев и кисти:
- восстановление сухожилий сгибателей и разгибателей на разных уровнях по современным методикам (петлевые швы);
- одноэтапная и двухэтапная пластика сухожилий сгибателей пальцев кисти;
- тендолиз сухожилий сгибателей пальцев кисти (высвобождение из рубцовой ткани);
- замещение дефектов сухожилий сгибателей и разгибателей методом перемещения менее значимых для функции кисти сухожилий.
- Повреждения нервов верхних конечностей: срединного, локтевого, лучевого:
- микрохирургические швы поврежденных нервов;
- невролиз;
- замещение дефектов нервов путем аутопластики;
- коррекция нейрогенных деформаций кисти после застарелых повреждений нервов путем сухожильно-мышечных транспозиций.
-
Пересадка кожи для устранения дефектов мягких тканей кисти и пальцев:
- закрытие дефектов кисти и пальцев различными типами лоскутов с применением микрохирургической техники (комплексы тканей предплечья на сосудистой ножке, островковыми лоскутами кисти и пальцев, несвободными кожными лоскутами на питающей ножке из близлежащих и отдаленных участков тела, свободная кожная пластика полнослойными лоскутами);
- устранение рубцовых дефектов и послеожоговых деформаций, комбинированных контрактур кисти и пальцев путем перемещения островковых нейро-сосудистых лоскутов и пластики местными тканями.
- Реконструкция ампутационных дефектов пальцев кисти:
- формирование I пальца кисти реверсионным лоскутом предплечья на сосудистой ножке («Китайский» лоскут, адипофасциальные лоскута на перфорантных артериях);
- транспозиция II-V пальцев, формирование узкой кисти;
- поллицизация большого пальца;
- фалангизация I пястной кости;
- удлинение культей пальцев в дистракционных аппаратах;
- возможность протезирования кисти и пальцев.
- Реконструкции при дефектах и деформациях суставов пальцев и костей запястья.
- артропластика суставов пальцев кисти в дистракционных аппаратах различных конструкций;
- артродезирование суставов пальцев кисти в функционально выгодном положении;
- пластика дефектов костей кисти костнымиаутотрансплантатами.
- Лечение переломов кисти и пальцев и их последствий
- неправильно сросшиеся переломы,
- ложные суставы,
- контрактуры.
- Заболевания кисти и пальцев:
- ладонный фиброматоз (контрактура Дюпюитрена);
- гломусная опухоль (синдром Баре-Массона);
- органосохраняющие операции при костных и мягкотканных опухолях кисти остеохондромы, липомы, гемангиомы, мезенхиомыи.т.д.
- стенозирующийлигаментит (щелкающий палец);
- стеноз карпального канала (тунельный синдром);
- ганглии различной локализации (гигрома);
- вывихи сухожилий разгибателей пальцев («костяшка боксера»);
- удаление инородных тел;
- коррекция рубцов.
-
Эндопротезирование суставов пальцев
Различные травмы, артриты, деформирующие остеоартрозы суставов пальцев рук, могут значительно снизить их подвижность. Потеря подвижности только одного пальца руки приводит к снижению общей трудоспособности человека более чем на 30%. Выход из этой ситуации только один — эндопротезирование межфаланговых суставов пальцев.
- Реплантация конечностей
Показания к операции:
Имплантация эндопротезов суставов пальцев производится для восстановления подвижности суставов у больных с ревматоидным артритом и деформирующим остеоартрозом, а также при травматических повреждениях суставной поверхности головок фаланг пальцев
Отделение микрохирургии кисти руки ЦКБ РАН в Москве приглашает москвичей и региональных пациентов, которые вследствие травмы или заболевания нуждаются в восстановлении функций и эстетики верхних конечностей. Запишитесь на консультацию к специалистам по реконструкции кисти прямо сейчас. Узнать больше об условиях лечения в клинике и нахождения в стационаре можно по телефону или с помощью онлайн связи.
Как проводится пластика
К реконструктивной пластической хирургии лица и шеи относят непростые операции. Все они проводятся в такой последовательности:
- Осмотр у доктора. Врач поговорит с пациентом о его пожеланиях, проконсультирует, ответит на задаваемые вопросы.
- Сдача всех необходимых анализов. Это необходимо для исключения противопоказаний.
- Проведение самой операции. Все операции на голове и шеи имеют свои отличия в проведении.
К реконструктивной пластике можно отнести такие хирургические вмешательства:
- ринопластику, когда корректируется нос;
- отопластика, которая подразумевает коррекцию ушных раковин;
- борьба с ассиметричностью;
- хейлопластика, во время которой восстанавливают или меняют форму губ;
- блефаропластика, которая включается в себя коррекцию век.
Также к данному списку можно добавить различные операции, во время которых устраняют врожденные дефекты.
Обратите внимание! В основном реконструктивная хирургия лица, шеи или кожи в этой области осуществляется с использованием общего наркоза. Поэтому не стоит бояться болезненных ощущений во время операции
Но после подобного вмешательства нужно готовиться к немаленькому реабилитационному периоду.
Если хирургу нужно провести достаточно обширную операцию, тогда он может разделить ее на пару этапов, между которыми человеку нужно пережить реабилитацию.
Что нужно знать перед РП
К реконструктивной пластике обращаются тогда, когда другого решения проблемы нет. Возможности в этой области не безграничны, но во многих случаях оперативное вмешательство позволяет избавиться от инвалидности и вернуться к полноценной жизни.
3.1. Противопоказания
 В целом реконструктивная пластика не является операцией по жизненным показаниям. Однако большинство видов коррекции – восстановление суставов, хрящевой ткани и костной ткани, предупреждает разнообразные патологии внутренних органов, поэтому ограничений в этой области заметно меньше, чем при обычной пластике.
В целом реконструктивная пластика не является операцией по жизненным показаниям. Однако большинство видов коррекции – восстановление суставов, хрящевой ткани и костной ткани, предупреждает разнообразные патологии внутренних органов, поэтому ограничений в этой области заметно меньше, чем при обычной пластике.
К таковым относятся:
- сердечно-сосудистая недостаточность тяжелой степени;
- онкологические заболевания;
- нарушения в свертываемости крови – к сожалению, исключают хирургическое вмешательство;
- сахарный диабет в тяжелой степени;
- аутоиммунные недуги – исключения возможны, но требуют тщательного предварительного обследования и консультации со специалистами;
- тяжелые повреждения печени и почек – запрещены операции в тех случаях, когда реконструктивная пластика не направлена на исправление негативного действующего фактора;
- беременность и период лактации – необходимость в операции определяется пользой или риском для плода. Так, к исправлению носовой перегородки, если это вызывает гипоксию, прибегают и во время беременности.
Операции практически всегда требует общего наркоза
Очень важно установить возможность его проведения.
3.2. Материал для реконструкции
Для восстановления частей тела и органов применяют как искусственный материал, так и донорскую ткань самого пациента. Второй способ является предпочтительным, так как минимизирует риск отторжений. Однако в некоторых случаях применять его невозможно.
Искусственные имплантаты – для увеличения груди, восполнения отсутствующей мышечной ткани, восстановления хрящевой и костной структуры носа, углов челюсти, скуловой кости, выполняются из нейтральных органических материалов. Наиболее популярными является силикон, медпора – полиэтилен, и пористый политетрафторэтилен. Эти материалы не вызывают аллергии и крайне редко отторгаются.
В качестве имплантатов из донорской ткани используются:
- фрагменты мышечной ткани – довольно редкий вид операции;
- жировая ткань – применяется при маммопластике, а также для исправления кривизны ног, восполнения недостающей мышечной ткани при пластике лица;
- костный и хрящевой материал – чаще всего исходником служат ребра, хрящи ушной раковины;
- кожная ткань – лоскуты кожи берутся с участков, скрытых одеждой.
3.3. Особенности проведения операции и реабилитации
Операция по реконструкции всегда сложнее и тяжелее, чем обычная коррекция частей тела. Соответственно, подготовка к ней занимает больше времени, и восстановление требуется длительное и нелегкое.
Общая схема реконструкции такова:
- предварительный осмотр, лабораторное обследование, консультация со специалистами – реконструкция всегда связана со структурными изменениями, влияющими на функциональность органов;
- извлечение биологического материала – костной ткани, хрящей, кожи на сосудистой ножке. Если принято решение использовать искусственные имплантаты, подбирается подходящий материал или имплантат изготовляется по индивидуальному заказу;
- операция с пересадкой кожи, хряща, костей, имплантатов;
- период адаптации пересаженной ткани – этап более важный, чем сама операция. От того, насколько хорошо прижилась ткань, полностью зависит результат реконструкции;
- реабилитация – полное или частичное восстановление функций поврежденного органа или части тела.
В абсолютном большинстве случаев реконструкция предполагает не одну, а целый ряд операций. После каждой процедуры необходимо убедиться в приживлении тканей и полностью восстановить функции на данном этапе. Лишь затем, при отсутствии осложнений, назначается следующая коррекция.
Реконструктивная пластика – область пластической хирургии, направленной не только на исправление эстетического дефекта, но и на восстановление органов и частей тела.
Реконструктивная пластика носа (фото до и после)

РЕКОНСТРУКТИВНО-ВОССТАНОВИТЕЛЬНЫЕ ОПЕРАЦИИ НА КИШЕЧНИКЕ
Кишечная стома — это искусственный свищ, сформированное хирургическим путем после удаления части кишечника, выведенное на переднюю брюшную стенку и предназначенное для отведения содержимого кишечника.
Необходимость в стоме возникает тогда, когда кишечник не способен функционировать. Причиной этого может служить врожденный дефект, болезнь или травма.
Кишечную стому иногда называют противоестественным задним проходом, так как опорожнение кишечника осуществляется не через естественный задний проход, а через отверстие, сформированное на передней брюшной стенке.
Стомы различают:
- По месту наложения стомы:
- ИЛЕОСТОМА — если выведен участок тонкой (подвздошной) кишки
- КОЛОСТОМА — если выведена толстая кишкаПо количеству стволов (концов выведенной кишки):
- одноствольные
- двуствольные
Восстановление естественного пассажа по кишечнику является одним из приоритетных направлений работы нашего отдела.
Илеостомы и колостомы приводят к длительной или пожизненной инвалидизации. Насколько бы ни были совершенными устройства по уходу за кишечными стомами, каким бы ни был уровень организации службы реабилитации стомированных больных, стома становится причиной психологической травмы, снижения качества жизни и инвалидизации пациента, нарушает его привычный образ жизни, иногда приводит к самоизоляции, негативным изменениям в семейных отношениях, вынуждает отказаться от своей профессии.
Можно сказать, что нет ни одного человека с кишечной стомой, не желающего расстаться с ней.
Однако, реабилитация таких больных является крайне сложной задачей. Реконструктивно-восстановительные вмешательства — наиболее технически сложные, длительные и тяжело переносимые пациентами. Они сопровождаются значительной травмой, а частота осложнений более, чем в 2 раза превосходит частоту осложнений при всех остальных операциях на толстой кишке. Это объясняет факт того, что на сегодняшний день, частота выполнения вмешательств такого рода у людей с одноствольными кишечными стомами даже в наиболее развитых в медицинском плане странах, таких как Нидерланды или США, колеблется в пределах 20% — 35%.
Наличие общей программы исследований и комплекс внедряемых решений позволил добиться значительного улучшения этого показателя: сейчас более 65% обращающихся в ГНЦК пациентов проходят такого рода лечение.
При определении показаний и планировании реконструктивно-восстановительных операций на толстой кишке полностью исключено такое понятие как «возрастной ценз». Ещё 20 лет назад максимальный возраст, при котором считали невозможным выполнение этих вмешательств составлял 65 лет. В настоящее время имеется опыт осуществления операций ликвидации кишечных стом даже у лиц, старше 90 лет.
Кандидатами к выполнению такого рода вмешательств рассматриваются все, у кого удалось добиться излечения основного заболевания, вне зависимости от возраста, пола и сроков существования кишечной стомы. В некоторых случаях, восстановление естественного пассажа выполнялось пациентам и через 10 лет после формирования противоестественного заднего прохода.
Основным препятствием к выполнению реконструктивно-восстановительной операции являются сопутствующие заболевания, при которых даже минимальные осложнения могут принять характер жизненно опасных
Поэтому особое внимание уделяется всестороннему предоперационному обследованию для решения вопроса: может ли человек с кишечной стомой перенести это вмешательство или нет?
За 40-летний период в отделе был разработан и апробирован весь возможный арсенал приёмов и способов соединения функционирующих и отключённых отделов кишечника между собой: даже в самых сложных в техническом плане ситуациях это позволяло справляться с поставленной задачей. При этом уровень осложнений в ГНЦК не превышает 20%, при современном их уровне в ведущих клиниках в 40-60%.
Наиболее технически сложной проблемой является восстановление естественного пассажа при «короткой» культе прямой кишки (менее 10 см длиной), скрытой рубцами и располагающейся в глубине малого таза
Обычно, специалисты считают невозможным восстановление естественного пассажа в таких случаях. Тем не менее, операции такого рода осуществлены в отделе более, чем у 200 пациентов.
Лапароскопические технологии при восстановлении естественного пассажа по кишечнику в настоящее время применяется в мире только в нескольких клиниках. За последние годы в отделе накоплен опыт систематического выполнения более 100 таких операций.
Психологические аспекты
По последним исследованиям психологов, зачастую (в 40 % случаев) к пластическим хирургам обращаются женщины, имеющие семьи и ведущие активный образ жизни. Между тем, как в начале 2000-х к услугам эстетической медицины прибегали женщины (в 57 % случаев), не имеющие семьи, страдающие от депрессивного синдрома.
Существуют категории людей, которым по психологическим показателям пластические операции делать нельзя или не рекомендуется.
- Люди, которые страдают психическими заболеваниями.
- Люди, которые стремятся к некоему анатомическому совершенству.
- Люди, которые делают пластические операции постоянно.
Все эти группы нуждаются в консультации психолога при обращении в клинику для проведения пластических операций.
История пластической хирургии
Древнеиндийская операция на носу. Иллюстрация из журнала Gentleman’s Magazine 1794 года
«Plastikos» в переводе с греческого языка означает «создавать форму», на «plasticus» — ваяющий, формирующий.
Эти слова лучше всего демонстрируют то, чем занимаются пластические хирурги. На протяжении всей истории медицины не было периода, когда бы не практиковались операции по реконструкции внешности человека. В Египте уже во времена изобретения папируса (1600 до н. э.) хирурги заботились об эстетических аспектах своих операций. Можно предположить, что в основу техники операций, описанных в папирусах, легли более древние знания, что даёт нам ещё более раннюю дату — около 3000 лет до н. э.
В в 800 году до н. э. уже могли делать пластические , используя для этого кожу со лба или щёк. В сохранившихся документах целителя из Древнего Китая Бянь Цюе, жившего в V веке до н. э., описывались проведённые им операций на глазах и ушах. Знаменитый врач , живший в Китае в 150—208 годах н. э., также оставил записи с подробным описанием различных пластических операций. В записях медиков Китая встречались сведения о проведении оперативного вмешательства для исправления «», а также процедур, направленных на коррекцию фигуры и внешности.
Вплоть до XVII века успехи индийской хирургии были более значительными, чем европейской. В же были известны лишь единичные случаи таких операций.
В VII веке н. э. в Александрии Паулос Айджинский проводил операции, направленные на уменьшение мужской груди, если она была чрезмерно большого размера. Такое заболевание получило название . Операции по уменьшению размеров мужской груди проводят и в современной хирургии. Для избавления от избыточного веса современные пластические хирурги используют метод . Однако ещё в первом веке н. э. этот метод борьбы с ожирением описывался в сохранившихся записях хирургов. Пластическую хирургию в эпоху выделили как самостоятельную область медицины, назвав при этом «хирургией красоты». До нас дошел трактат 1597 года итальянца Гаспара Тальякоцци о восстановлении повреждённых носов при помощи фрагментов тканей с предплечья. Тальякоцци разработал собственную методику и успешно проводил операции по реконструкции носа, за что современные хирурги наградили его титулом основателя пластической хирургии. Однако современники достижения первого талантливого пластического хирурга по достоинству не оценили. Посчитав его действия преступными, они похоронили его на неосвящённой земле, где принято хоронить злодеев и самоубийц.
Основа для современной пластической хирургии была заложена в начале XIX века, когда хирурги разработали более совершенные инструменты и методы для преобразования человеческой внешности (появление и распространение позволило производить пересадку кожи, хрящей, других тканей).
В середине 1920-х годов, после , в Европе появилось огромное множество изувеченных людей, которые не хотели мириться с недостатками и обращались к хирургам с просьбами улучшить не только функцию той или иной повреждённой части тела, но и её внешний вид. Пластические хирурги были пионерами в разработке сотен новаторских методов, включая пересадку тканей, микрососудов, техник для челюстно-лицевой хирургии и липэктомии. Одним из новаторов и основателей пластической и реконструктивной хирургии является известный армяно-американский хирург .
Дальнейшее совершенствование техники пересадки кожи после второй мировой войны в 1950-е годы и новое качество анестезии (возможность проводить операции под местным обезболиванием) сделали пластические операции более безопасными и, следовательно, более распространёнными.
Хирург-онколог и его роль в реконструкции молочных желез
Безусловно, результат реконструкции молочной железы непосредственно зависит от решений, которые принимает хирург при выполнении радикальной операции
Именно поэтому крайне важно правильно оценить риск возникновения рецидива в тех или иных ситуациях: это непосредственно влияет на выбор объема удаляемой ткани, возможность сохранить кожу молочной железы и сосково-ареолярный комплекс, необходимось выполнения подмышечной лимфаденэктомии
В некоторых медицинских учреждениях реконструктивный и радикальный этапы выполняют разные хирурги, в некоторых — один. Без сомнения, в обоих случаях на первое место всегда ставятся вопросы онкологической безопасности, при этом, вопрос взаимодействия хирургов двух специальностей в некоторых медицинских учреждениях является сложной организационной задачей. Понимание основных принципов прогрессии опухолей онкологами дало возможность не только использовать возможности широкого применения органосохраняющих операций, но и в случае противопоказаний, имеющихся к ней, модифицировать «классическую» радикальную мастэктомию. При этом все модификации обладают доказанной онкологической безопасностью и создают возможность для значительного улучшения окончательного эстетического результата.
Наиболее значимым событием в области реконструкции молочных желез является разработка мастэктомии с сохранением кожи (skin-sparing mastectomy), осуществившаяся в начале 90-х годов.
Разработка этой методики началась в 1986 г., в то время она носила название протоково-железистой мастэктомии. В 1991 году B. Toth и P. Lappert были опубликованы принципы планирования реконструкции с применением данной техники, после чего большая часть хирургов, которые занимались восстановлением груди, начали практиковать оперативное вмешательство подобного типа.
Обоснование для широкого применения указанной методики было дано в работах, исследовавших риск развития местных рецидивов, с сохранением большей части кожного покрова молочных желез в процессе мастэктомии, в сочетании с одномоментным восстановлением груди. Результат убедительно доказал, что увеличение частоты местных рецидивов при возникновении рецидива после мастэктомии с сохранением кожного покрова отсутствует, такой же, как и после стандартной радикальной мастэктомии. Эти данные заставляют более тщательно осуществлять отбор пациенток на реконструктивные операции с сохранением кожного покрова. В настоящее время кандидатами на мастэктомию с сохранением кожного покрова являются пациенты, больные раком молочной железы I–II стадии, которым по ряду причин нет возможности провести органосохраняющее лечение.
Технически мастэктомия с сохранением кожного покрова может быть выполнена в разных модификациях с различной площадью подлежащей удалению кожи и направлением хирургических разрезов, которые зависят от локализации и размеров опухоли, а также от формы и размеров молочных желез, степени птоза, а также от того, наличествует ли предшествующая биопсия.
К общим принципам мастэктомии с сохранением кожного покрова относится полное удаление тканей молочной железы и лимфатических узлов I–III уровня. Это способствует созданию благоприятных условий для выполнения реконструкции молочных желез, использующих как имплантаты, так и собственные ткани. Сохранение кожного покрова молочных желез и субмаммарной складки дает возможность не только сохранить естественность формы молочных желез, но и чувствительность кожного покрова данной области.
В настоящее время ведется дискуссия по поводу возможности сохранения сосково-ареолярного комплекса. Основной проблемой является качество срочного гистологического исследования задней поверхности ареолы, а также необходимость принять решение о том, какое количество ткани минимально нужно оставлять под ареолой, чтобы она сохраняла свою жизнеспособность. Так или иначе, вопрос сохранения сосково-ареолярного комплекса при восстановлении груди по-прежнему остается актуальным предметом исследований в данной области.
В чем особенности реконструктивной хирургии
Реконструктивная хирургия отличается от косметической хирургии в том, что косметическая хирургия не исправляет нарушений. Реконструктивная хирургия, даже будучи избранной по эстетическим причинам, как правило, делается для исправления тех или иных аномалий. Хотя и челюстно-лицевая, и пластическая хирургия иногда занимаются реконструктивными операциями на лице после травм и реконструированием головы и шеи после рака, и в других отраслях хирургии (например, общей хирургии, гинекологической хирургии) также выполняются некоторые восстановительные процедуры.
Общей чертой является то, что целью любой из таких операций является восстановление нормальной анатомии и функционирования частей тела. Реконструктивная хирургия также может быть использована для улучшения внешнего вида человека, особенно в случае травмы или врожденных дефектов. Реконструктивные пластические хирурги используют понятие «реконструктивной лестницы» для ранжирования сложности операций восстановления после ранений и травм. Этот показатель колеблется от очень простых используемых методов, таких как первичное закрытие и перевязочные материалы, к более сложным — пересадке кожи, тканей и т.д.