Специфика заболевания псориатическая эритродермия, его симптомы и лечение
Содержание:
- Лечение заболевания
- Причины, вызывающие заболевание, его виды и признаки
- Симптомы эритродермии
- Причины болезни
- По каким симптомам можно определить
- Общая информация об эритродермии
- Симптоматика эритродермического псориаза
- Особенности течения заболевания стадии и осложнения
- Эритродермия эксфолиативная псориатическая эритродермия, генерализованный эксфолиативный дерматит фото, причины, диагностика и лечение
- Симптоматика псориатической эритродермии
- Как диагностировать и лечить болезнь
Лечение заболевания
Терапия осуществляется в условиях стационара. В идеале пациенту предоставляется индивидуальная палата с определенным режимом кварцевания.
В первую очередь, больному показана детоксикационная терапия для выведения из организма токсинов и ядов.
Очистка организма проводится посредством капельного введения дезинтоксикационных, плазмозамещающих растворов:
- Гемодез. Содержит в составе: повидон, хлорид калия натрия кальция магния, гидрокарбонат натрия
- Реамберин. Состоит из: меглюмина натрия сукцината, натрия гидроксида, воды для инъекций, хлорида калия, натрия, магния.

Кроме детокс-эффекта препараты способствуют восстановление клеточного состава крови и ускорению кислородного обмена.
Противопсориазные медикаменты на этот период отменяются. Вместо них назначаются:
- минерализация растворами селена, цинка;
- инъекционный курс витаминов А, С, В1, В6, В12, фолиевой кислотой;
- седативные (успокоительные и снотворные) препараты.
Параллельно назначается прием сорбентирующих препаратов:
- Энтеросгель;
- Полифепан;
- Полисорб.
При тяжелых формах болезни, лечение псориатической эритродермии начинают с применения аппаратных методов детоксикации для очищения организма от продуктов распада тканей:
- Гемосорбция. Метод очистки крови аппаратом-детоксикатором. Кровь очищается посредством перекачки через сорбент (активированный уголь), и возвращается в организм;
- Плазмаферез. Экстрокорпоральный аппаратный способ очищения. Кровь извлекается порционно, очищается в гемо-контейнере, и возвращается в кровоток.
Курс детоксикации определяется согласно состоянию больного.

На втором этапе лечения используются физиотерапевтические методы:
- ультрафиолетовое облучение крови (УФОК);
- лазерная очистка крови посредством лазера (АУФОК);
- воздействия на организм фотоактивных веществ-псораленов (ПУВА-терапия).
Последний способ лечения является самым распространенным для лечения любой формы псориаза средней и тяжелой стадии развития. С его помощью ингибируется (блокируется) процесс образования патологических клеток.
В ряде случаев назначается иммунотерапия.
На усмотрение доктора показан прием препаратов одной из следующих групп:
- иммуномодуляторы, восстанавливающие функциональность системы;
- иммунокорректоры, обладающие точечным воздействием на конкретное звено иммунной системы;
- иммуностимуляторы, активизирующие защитные силы;
- иммунодепрессанты, средства, подавляющие иммунитет.
Купировав острую симптоматику, больного выписывают на амбулаторное лечение.

В домашних условиях продолжается восстановительная терапия. Гормональные препараты могут быть использованы только по назначению врача. Мази, содержащие стероидные гормоны, вырабатываемые корой надпочечников (кортикостероиды) применяются строго индивидуально.
Существует четыре поколения гормоносодержащих мазей:
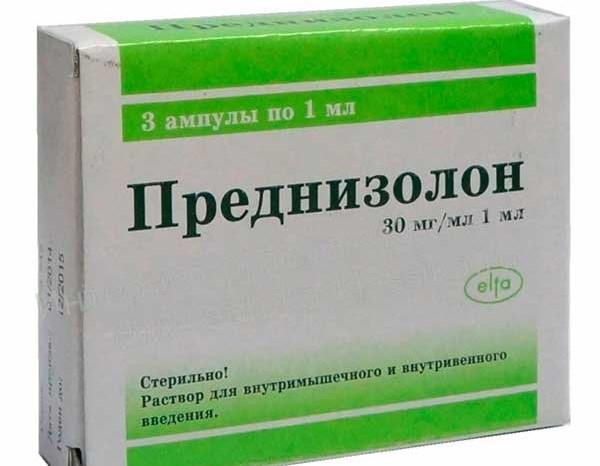
- №1. Гидрокортизон, Преднизолон;
- №2. Флуметазон, Флукортолон;
- №3. Флуметазон, Флукортолон;
- №4. Клобетазол, Бетаметазон, Галометазон Дермовейт.
Перорально назначается лечение Метотрексатом, в небольших дозах, по индивидуальной схеме.
Пищевое поведение
На протяжении всего терапевтического курса в обязанности пациента входит соблюдение строгого диетического рациона.
Постулатами здорового питания являются:
- рациональный режим (прием пищи каждые три часа небольшими порциями);
- использование кулинарных способов обработки продуктов варкой, тушением, паром;
- питьевой режим (употребление не менее 2-2,5 литров чистой воды ежедневно).
Основу питания должны составлять блюда из злаков (исключая кукурузу) и овощи (кроме томатов, баклажанов и красного сладкого перца).
Полностью устраняются из рациона:
- жирная свинина;
- животные жиры: сливочное масло и сало;
- соусы на майонезной основе;
- продукты, приготовленные способом копчения;
- колбаса, сосиски, сардельки;
- консервированные продукты (соленые и маринованные овощи, тушенка и паштеты, рыбные консервы, икра);
- картофель (в любом виде, включая супы);
- сладкие десерты, любая выпечка из сдобного теста;
- шоколад и кофе;
- молочные продукты (сыр, сметана, творог) с высоким процентом жирности.
Исключению подлежат острые специи и соусы категории кетчупов на их основе. Больному человеку необходимо минимизировать употребление поваренной соли. Категорически запрещается прием алкогольных напитков.
Для предупреждения обострений пациенту следует пожизненно соблюдать основные правила псориатических больных. Любое нарушение может спровоцировать осложнение, грозящее инвалидностью, а в некоторых случаях смертью.
https://youtube.com/watch?v=77VwoSO3ptg
Причины, вызывающие заболевание, его виды и признаки
Изучение этой патологии продолжается, поэтому нет четкого определения этиологии псориаза. Основной причиной развития болезни считают генетическую предрасположенность.
При этом ее называют полиэтиологической, и отмечают ряд факторов, способствующих возникновению псориатической эритродермии:
- прерванное лечение легкой формы патологии;
- тяжелые внутренние болезни, заболевания кожи;
- ослабленный иммунитет;
- эндокринные патологии (заболевания щитовидной железы, сахарный диабет 1 и 2 типа);
- инфекционные болезни;
- предрасположенность к аллергиям;
- нарушение обменных процессов;
- частые нервные напряжения, стрессовые ситуации;
- злоупотребление воздействием естественных или искусственных ультрафиолетовых лучей;
- неправильный прием определенных препаратов (стероидные, антибиотики, содержащие мышьяк, новокаин);
- нарушения в питании, прием пищи из неправильных продуктов;
- злоупотребление алкоголем, наркомания, курение.
Каждый из перечисленных факторов может спровоцировать аутоиммунное воспаление, которое проявляется эритродермическим псориазом.
В группе риска в первую очередь находятся онкологические больные, BИЧ — инфицированные, болеющие СПИДом. Состояние их иммунитета располагает к этому.
В соответствии с проявлениями патологии выделяют два определяющих вида псориатической эритродермии:
- Генерализованная.
- Гиперергическая.
Генерализованная развивается вследствие хронического течения болезни в запущенной форме. На начальных стадиях появляется небольшое количество бляшек, они постепенно сливаются, пополняются новыми, площадь поражения увеличивается, захватывая кожу по всему телу. Это сплошное покрытие серебристой коркой, которая шелушится, напоминает панцирь.
У больного проявляются такие симптомы:
- чешуйки с поверхности бляшек легко отделяются небольшими кусками;
- лимфоузлы увеличены, но не болезненны.
Гиперергическая псориатическая эритродермия выражена следующими признаками:
- появляется внезапно, прогрессирует быстро;
- проявляются симптомы общей интоксикации — недомогание, усталость, слабость, резкое повышение температуры тела, боль и слабость в мышцах, лимфоузлы увеличены, но не болезненны;
- зуд, жжение;
- шелушение кожи большими пластинами;
- кожа ярко красного цвета, стянута;
- отечность тела;
- утрата волос, отслоение ногтей.
Важно помнить, что при этой форме псориаза начинают страдать внутренние органы. Вероятно, развитие заболеваний почек, сердца, печени
Необходимо срочное лечение.
Симптомы эритродермии
Клинические проявления эритродермии весьма многогранны, зависят от стадии, формы дерматологического заболевания, общего состояния пациента.
Симптомы эритродермии:
- резкое ухудшение общего состояния;
- повышение температуры тела, озноб, лихорадка;
- лимфоаденопатия;
- атрофические поражения ногтевых пластин;
- повышенное потоотделение (гипергидроз);
- усиленная теплоотдача;
- сухость слизистых;
- расширение сосудов в местах локализации поражений;
- жжение, зуд, сухость, стянутость кожи;
- нарушение метаболизма, водно-солевого, электролитного баланса;
- облысение, выпадение волос.
При эритродермии на начальных стадиях отмечают резкое ухудшение состояния эпидермиса, истончение кожи, развитие экссудативного дерматита. На поверхности дермы заметны мелкие красные прыщики, пустулы, язвочки. Кожа гиперемирована, теплая на ощупь. Температура повышается до 38-39 градусов, региональные лимфоузлы увеличены.
По мере прогрессирования дерматологической патологии пациенты отмечают мышечную боль, диспепсические расстройства. Эпидермис приобретает нехарактерный красновато-бурый оттенок. Ухудшается общее состояние. Человек ощущает озноб, холод по всему телу, дискомфорт, боль при движении.
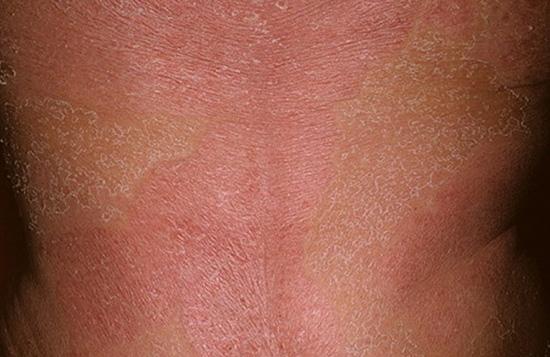
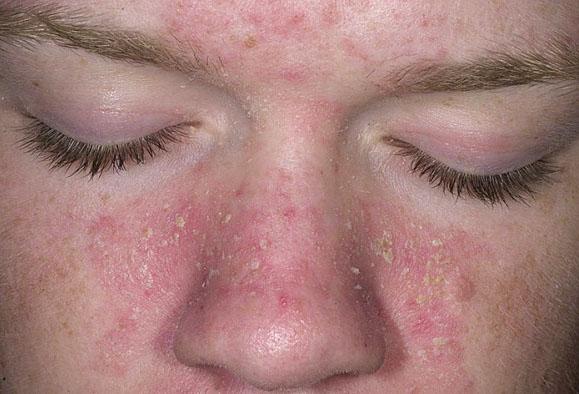
Характерные симптомы эритродермии — покраснение, шелушение кожи
Эритродермия приводит к обострению второстепенных хронических заболеваний, грибковых инфекций (микозов, онихомикозов), провоцирует поражения кожи головы. Локальные поражения дермы могут распространяться по всему телу. Появляется эритема, лихенификация (утолщение, огрубление) кожных покровов в области головы, туловища, шеи, промежности.
Псориатическая эритродермия характеризуется появлением на коже локальных ярко-красных пятен с серовато-белыми чешуйками на поверхности. Чешуйки отслаиваются при механическом воздействии. Кожа в местах уплотнения утолщена, стянута. Патология проявляется сильным зудом, выраженным шелушением дермы.
В запущенных случаях отмечают нарушения дыхательных функций, сердечного ритма. Если болезнь вызвана лейкозом, лимфомой, у пациентов диагностируют стеаторею, гинекомастию. Возможно увеличение печени, селезенки, нарушение пищеварительных процессов, общая слабость.
Причины болезни
Эритродермический псориаз является осложнением основного заболевания.
Факторы, провоцирующие его возникновения, делятся на два вида:
- экзогенные (внешнее воздействие);
- эндогенные (внутренняя реакция организма).
К первому виду относятся:
- неблагоприятная природная атмосфера (климатические и экологические условия);
- неблагополучная эпидемиологическая обстановка (всплеск инфекционно-вирусных заболеваний);
- внезапные нервные потрясения;
- регулярные травмы кожного покрова.
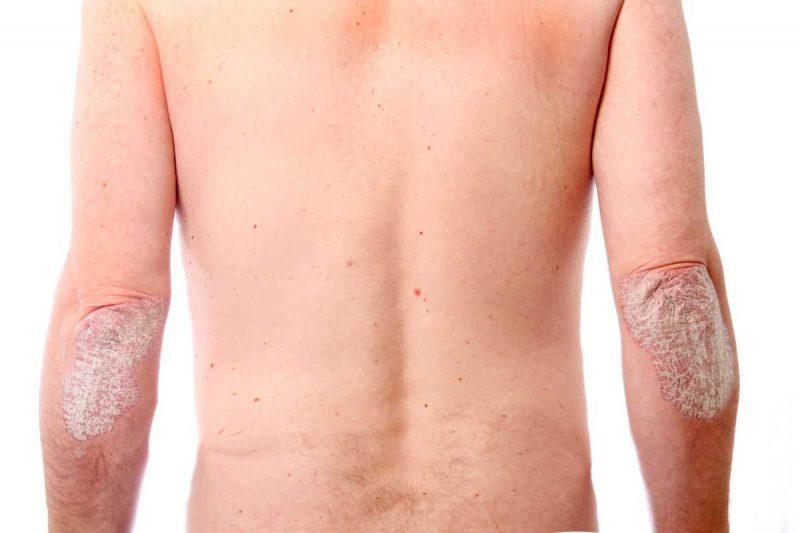
Эндогенные причины обусловлены несоблюдением пациента, надлежащего образа жизни псориатического больного:
- игнорирование рекомендаций по защите и уходу за кожей;
- бесконтрольный прием медикаментов;
- пренебрежение диетой;
- злоупотребление алкоголем;
- использование агрессивных средств бытовой химии и парфюмерии.
Псориатическая эритродермия может проявиться, как реакция на некорректно подобранную терапию (медикаменты, физиопроцедуры).
По каким симптомам можно определить
Распространение эритродермии может охватывать кожный покров практически целиком и полностью. Участки, повреждённые из-за действия болезни, окрашиваются в яркий красный окрас. Образования обычно покрываются небольшими псориатическими чешуйками белого цвета, отслаивающимися в случае даже самого незначительного механического воздействия. Кожный покров приобретает определённую отёчность, инфильтрированность и высокий уровень температуры. Люди подверженные действию псориаза очень часто испытывают неприятные ощущения из-за раздражающего зуда, сильного жжения, а также стянутости эпителия. Когда заболевание только начинает процесс своего развития, то телесная оболочка достинает температуры от тридцати восьми до тридцати девяти градусов. При этом лимфатические узлы значительным образом увеличиваются в размерах.
Если основываться именно на гистологических изменениях и картине клинического типа, то можно выделить две основные разновидности эпидермии:
- Генерализованный.
- Гиперергический.
Первый тип, прежде всего, может выделиться тем, что его появление обусловлено длительным периферическим ростом элементов воспалительного процесса при псориазе. В таком случае осуществляется сохранение практически каждого отдельного признака данного дерматоза. Узлы лимфатического типа оказываются очень большими по своим размерам. Процесс выпадения волос не проявляется, ровно, как и отслаивание ногтей. Кожный покров обычно испещрён характерными для псориаза небольшими белыми чешуйками.
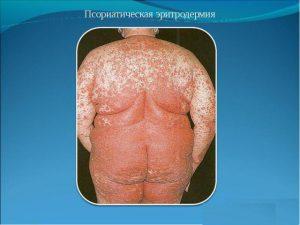 Второй тип эритродермии возникает совершенно внезапным образом без постепенного нарастания. Заболевания способно протекать весьма стремительным образом. Тела пациента испытывает наличие общих признаков интоксикации. То есть начинают проявляться очень сильные головные боли, болевые ощущения начинают проявляться в области мышц, телесная оболочка приобретает высокий уровень температуры.
Второй тип эритродермии возникает совершенно внезапным образом без постепенного нарастания. Заболевания способно протекать весьма стремительным образом. Тела пациента испытывает наличие общих признаков интоксикации. То есть начинают проявляться очень сильные головные боли, болевые ощущения начинают проявляться в области мышц, телесная оболочка приобретает высокий уровень температуры.
Для данного состояния вполне характерными являются реакции воспалительного процесса. Отёчность возникать может практически на всех участках кожного покрова в области туловища, на поверхности верхних конечностей и еще на кожном покрове, охватывающем голову. Эпителий приобретает яркий красный оттенок.
Кожа лица оказываются сильно стянутой. Обнаруживается сильное шелушение в области покрова волосяного прямо на голове. Образования имеют схожесть с отрубями. Иные области кожи покрыты пластинчатыми образованиями. Основными и самыми главными признаками болезни кожи можно считать увеличение лимфа узлов.
Общая информация об эритродермии
Данная кожная патология чаще встречается у мужчин, чей возраст перешагнул отметку сорок лет. Среди иных кожных заболеваний, эритродермия в процентном выражении встречается крайне редко, не более 2%. Можно классифицировать три особенности, которые весьма характерны для подобного недуга:
- площадь поражающего воздействия можно считать близкой к абсолютной (затронуты, оказываются практически все участки кожного покрова)
- систематическое шелушение, которое не прекращается даже на поздних стадиях заболевания
- чрезвычайно проблематично поддаётся лечению
Основная классификация болезни подразумевает две ключевые формы:
- первичная, возникновение которой возможно без всяких на то причин, по крайней мере, видимых
- вторичная — являющаяся следствием уже имеющихся кожных, и не только заболеваний, список которых достаточно обширный, вот лишь некоторые (псориаз, различные виды дерматита, лейкоз крови, рак толстой кишки, лёгких, грибковые болезни)
Для эритродермии, характерен, как острый, так и хронический характер протекания. Что касается острой формы, то в большинстве случаев, это аллергический ответ организма заболевшего человека, к различного рода лекарственным препаратам.
Хроническая, чаще всего вытекает из-за присутствия каких-либо общих недомоганий, например, микоз, лейкоз.
Симптоматика эритродермического псориаза
Общими для обоих типов эритродермии являются эпидемические (кожные) проявления, которые могут располагаться на любом участке тела, в том числе голове (под волосами):
- ярко-красная пигментация;
- разрыхлённые клетки рогового слоя кожи (чешуйки), отторгающиеся от тела;
- отечность;
- гипертермия пораженных областей;
- наличие уплотнений (инфильтратов) под кожей;
- ощущение зуда, стянутости, жжения, эпидермиса.
Небольшие пораженные участки быстро разрастаются, объединяясь в крупные красные пятна. На фото псориатическая эритродермия выглядит, как шелушащийся слой отмершего эпидермиса, белесого цвета, который напоминает панцирь.
Кожа под отвалившимися чешуйками мокнет, может кровоточить. Попадание любых патогенных микроорганизмов, приводит к тяжелым инфекциям с гнойным течением.
Генерализованный тип характеризуется постепенным развитием с нарастанием симптоматики, и увеличением лимфатических узлов.
При гиперергическом типе болезнь развивается в форсированном режиме, и сопровождается следующими признаками:
- фебрильная (38-39 °C) или перетическая (39-41 °C) температура;
- головные боли, болезненность в мышцах и суставах;
- гипергидроз (повышенная потливость);
- симптомы интоксикации (тошнота, рвота, слабость).
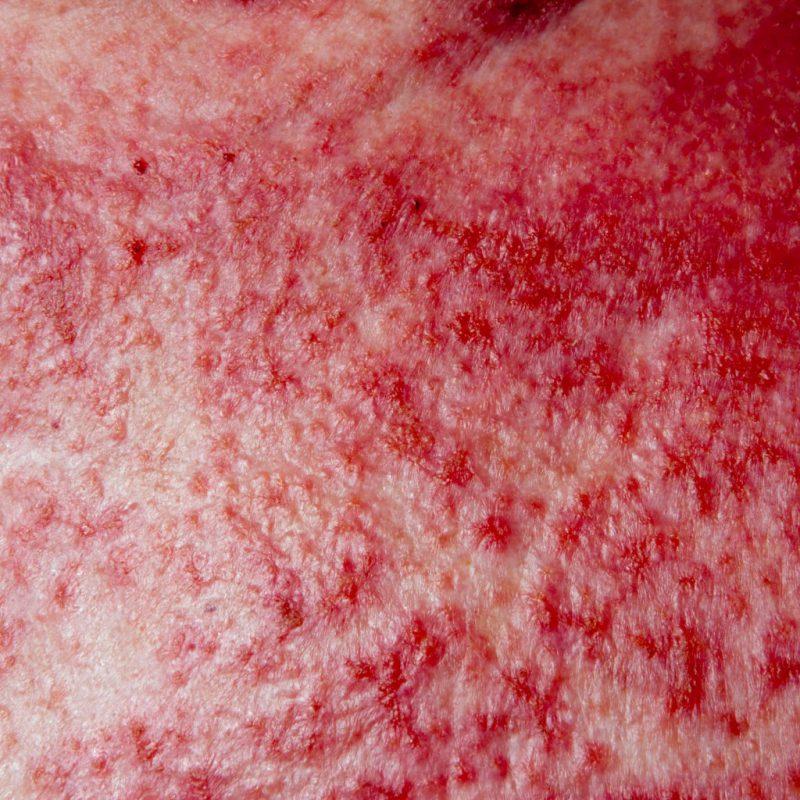
Соприкосновение с одеждой кожных покровов вызывает раздражение и болезненность. Распространившись по телу, сыпь переходит на слизистые оболочки полости рта, язык. При наличии сопутствующих болезней, обостряются их симптомы. Состояние больного стремительно ухудшается.
Особенности течения заболевания стадии и осложнения
Опираясь на особенности протекания болезни, специалисты выделяют 3 ее стадии:
- Эритематозная стадия. Возникновение первых симптомов – шелушения, красноты, пузырей на коже. В течение последующих 12 часов воспаление охватывает почти все участки тела.
-
Второй этап (2 или 3 день болезни). Эксфолиативный, наступающий во время созревания пузырьков. Жидкость в них мутнеет, и они легко прорываются, образуя эрозийные бляшки и язвы. Они в свою очередь, сливаются в единые болезненные зоны, напоминая большой ожог.
Этот период является самым тяжелым, так как из-за интенсивной боли детей все время приходится держать в состоянии искусственного сна или под наркозом. Часто на фоне крайне тяжелого положения появляются судороги.
- Заключительная стадия эритродермии. Регенеративная, носит восстановительный характер. Эрозии подсыхают, отеки проходят, формируется здоровый кожный покров. Кожа на местах пузырей долго остается пигментированной (возможно, даже навсегда), а при глубоких поражениях могут оставаться рубцы.
Определить границы между этапами эксфолиативного дерматита невозможно, так как стадии очень быстро перетекают одна в другую. Болезнь, в среднем, длится 2 недели. По особенностям развития данного дерматита выделяют 3 степени тяжести. При легком течении симптоматика проявляется слабо, а выздоровление наступает уже на 10 сутки.
У детей данный дерматит протекает намного опаснее, чем у взрослых. Ведь недуг довольно серьезный не только сам по себе, но и развитием гнойных очагов, как на коже, так и на внутренних органах.
Опасными последствиями эритродермии являются:
- воспалительный процесс в пупочной ранке – омфалит;
- воспаление легких – пневмония;
- распространение гноя по подкожному жировому слою – флегмона;
- пиелонефрит;
- менингит;
- отит.
В редких случаях происходит заражение крови – сепсис, что влечет за собой летальный исход. Избежать подобных последствий можно только посредством своевременной диагностики и соответствующего лечения.
Эритродермия эксфолиативная псориатическая эритродермия, генерализованный эксфолиативный дерматит фото, причины, диагностика и лечение
БОЛЯЧКИ
Эритродермия
Эритродермия (эксфолиативная эритродермия, генерализованный эксфолиативный дерматит) — синдром, характеризующийся выраженным покраснением и шелушением значительной площади кожного покрова, сопровождающийся лихорадкой, увеличением лимфоузлов и нарушением общего состояния. Эритродермия — это не отдельное заболевание, а патологический симптомокомплекс, возникающий на фоне других дерматозов (псориатическая эритродермия) или вызванный приемом лекарственных средств (лекарственная эритродермия).
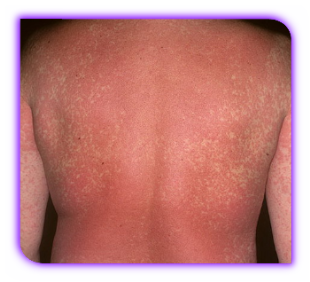
Основными кожными заболеваниями, предшествующими эритродермии являются (в порядке убывания частоты): псориаз, атопический дерматит, лекарственная токсидермия, лимфомы кожи, аллергический контактный дерматит, себорейный дерматит, варикозная экзема, болезнь Девержи, листовидная пузырчатка. Кроме того, эритродермией сопровождается один из редких вариантов Т-клеточной лимфомы — синдром Сезари — рассматривающийся как отдельное заболевание. Основными лекарственными препаратами, вызывающими эксфолиативную эритродермию, являются: антагонисты кальция, препараты лития, золота, мышьяка, фенитоин, циметидин, карбамазепин и некоторые другие. Однако, более чем в 10% случаев установить причину возникновения эритродермии не удается даже по результатам биопсии.
Возраст больных обычно старше 50 лет, мужчины болеют чаще. Эритродермия сопровождается метаболическими нарушениями, увеличением теплоотдачи и потери воды. Субъективно это проявляется недомоганием, слабостью, потерей аппетита; нередко больных беспокоит зуд. Клинически отмечается повышение температуры, увеличение лимфоузлов, нередко — отеки на ногах. Кожный процесс при эритродермии представлен сливной инфильтрированной эритемой, которая может захватывать весь кожный покров; выражено шелушение: от отрубевидного до крупнопластинчатого. Возможно поражение придатков кожи: алопеция (вплоть до полного выпадения волос) и онихолиз. Принято выделять острую и хроническую формы эксфолиативной эритродермии, хотя зачастую сложно провести грань между этими формами.
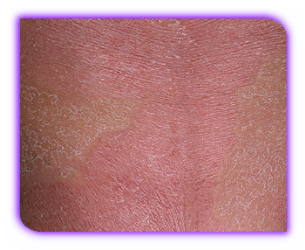
Эритродермия — тяжелое, нередко угрожающее жизни состояние, поэтому лечение проводится исключительно в стационаре, в условиях палаты интенсивной терапии. Как правило, назначаются высокие дозы системных стероидов, проводится инфузионная терапия; наружно применяются увлажняющие и смягчающие средства; проводится симптоматическая терапия и лечение фонового заболевания.
Главная | Справочник пациента | Приём в ММЦ «СтомаМедСервис» | Приём в Гатчинском госпитале | Дерматолог на дом | Азбука дерматологии | Главная Карта Сайта
Симптоматика псориатической эритродермии
В начале развития болезни появляется ярко-красная сыпь, похожая на очаги ожогов. С течением времени поврежденные зоны начинают покрывать чешуйки, отпадающие в процессе отслаивания в виде крупных пластов.
Кожей утрачивается защитная функция, она оказывается горячей и болезненной на ощупь, отмечается постоянное раздражение. Пациент жалуется на наличие иных признаков:
- сухости и стянутости кожных покровов;
- увеличиваются лимфоузлы;
- интенсивно выпадают волосы;
- расслаиваются ногти.
Течение псориатической эритродермии в каждом конкретном случае индивидуально. К примеру, при генерализованном виде болезни кожу покрывают чешуйки серебристо-белого цвета (при продолжительном течении первичной формы дерматоза). Ногти и локоны остаются не тронутыми.
При гиперергическом типе помимо ярко выраженного зуда и жжения отмечается отравление организма в форме повышенной температуры, лихорадки, диареи, обезвоживания. Кожные покровы становятся воспаленными и отечными. Наблюдается увеличение в размере лимфатических узлов и выпадение волос.
При развитии псориатической эритродермии в виде осложнения пустулезного лишая к описанным ранее признакам добавляются гнойничковые формирования. Волдыри высыхают и пропадают, а потом вновь образуются. Эритродермия, которая сопровождается нагноениями кожных покровов, называется пустулёзным псориазом Цумбуша.
При подобном заболевании поражается язык и щеки (внутренняя поверхность). На плоских бляшках в ротовой полости появляется бело-серый налет, который после соскабливания обнажает, источающие кровь, раны красного цвета.
При игнорировании симптомов заболевания, оно трансформируется в псориатический артрит, который способен спровоцировать инвалидность и летальный исход. При ухудшении самочувствия пациента необходима обязательная госпитализация.
Как диагностировать и лечить болезнь
Диагностировать заболевание может только врач-дерматолог с учетом симптоматики, анамнестических данных и диагностических триад (стеаринового пятна, терминальной пленки, истечения крови в виде капелек росы).
Если имеются сомнения, назначается гистология. Эритродермический псориаз разграничивают от лимфопролиферативных процессов, токсикодермии, чесотки, сухой экземы, сухого эпидермита, дерматомикозов, буллезных дерматитов, красного плоского лишая, нейродермита и лишая Жибера.
Рассмотрим, как лечат человека с подобной формой псориаза. Больной, у которого диагностирована псориатическая эритродермия, должен быть госпитализирован с назначением постельного режима. Для получения максимального эффекта пациент должен быть размещен в палате, где можно вести контроль температуры и влажности.
Если отсутствуют подобные палаты, человека размещают в обычную. Однако неоднократно в течение суток у него должно меняться белье, а также кварцеваться и убираться влажным способом палата.
Лечение пациенту с подобной формой псориаза выбирается, учитывая некоторые факторы:
- возрастную категорию;
- причину заболевания;
- стадию недуга;
- самочувствие больного.
Чтобы устранить интоксикацию, назначается прием Сорбилакта, Полидеза, Реосорбилакта, Реамберина. Медикаменты вводятся с 5-процентным Альбумином. Помимо этого назначается прием энтеросорбентов: Силларда, Энтеросгеля, Полифепана, Сорбогеля.
В соответствии с показаниями для лечения используются иммуносупрессорные, ретиноидные, диуретические лекарства. Также назначается прием цитостатика – Метотрексата. Чтобы оздоровить организм в целом, выписывается приём витаминов, аминокислот и жировых эмульсий.
При развитии заболевания вследствие интоксикации либо влияния тяжёлых металлов, в план врачевания включается прием Унитиола. При запущенном эритродермическом псориазе используется ПУВА-терапия, плазмафорез, гемосорбция, лимфоцитофорез.
Использование наружного лечения дает результат лишь в избавлении видимой симптоматики псориатической эритродермии. Чтобы размягчить отечные очаги, пациенту рекомендуют пользоваться мазями, ваннами с добавлением марганцовки, топическими кортикостероидами, отварами и настоями целебных растений.
При неадекватном лечении псориатической эритродермии ухудшается самочувствие больного, причем наблюдается развитие других заболеваний. На теле отмечается возникновение флегмон и фурункулом, после вскрытия коих наблюдается формирование вторичного инфицирования.
В профилактических мерах при заболевании пользуются диспансерным наблюдением больного, профилактическими осмотрами, а также поддерживающим лечением. Помимо этого пациент должен соблюдать гипоаллергенную диету.
Если вовремя обратиться за помощью к специалисту и выполнять все врачебные рекомендации, прогноз исцеления псориатической эритродермии будет благоприятным. Больной выписывается из стационара спустя пару недель.