Меланоформный невус D22
Содержание:
- Меланома и код МКБ 10 C43, все подгруппы внутри статьи
- Что такое меланома кожи по МКБ-10
- Пигментный невус у ребенка
- Хирургическое лечение
- Группа меланомоопасных невусов
- Дополнительные методы удаления пигментных невусов
- Лечение меланомы. 5 лет жизни одного человека
- Профилактические меры
- Диспластические невусы
- Типы пигментных невусных образований
- Причины становления невусов
- Профилактика малигнизации
- ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ (D10-D36)
- Причины появления невусов
- Лечение
- Особенности пигментного невуса: что нужно знать о подобной проблеме
- Профилактика развития и озлокачествления пигментных новообразований
Меланома и код МКБ 10 C43, все подгруппы внутри статьи
- Визуальный осмотр дерматологом или онкологом с помощью дерматоскопа.
- Сдача биохимического и общего анализа крови, кала и мочи.
- Аппаратная дерматоскопия подозрительных участков кожи.
- Пункция из соседних лимфатических узлов.
- Биопсия клеток новообразования.
Для выяснения метастазов могут провести Рентген, УЗИ, и также МРТ или КТ всего организма.
Клинический диагноз меланомы приблизительно у 1/3 больных поставить очень трудно, особенно при беспигментной разновидности опухоли и в тех случаях, когда заболевание проявляется прежде всего появлением метастазов в той или иной части тела.
Диагностика меланомы затрудняется тем, что при ней нельзя делать биопсию в обычном техническом исполнении (исключается экспозиционныйи даже пункционный варианты ее). Цитологический метод диагностики приемлем лишь в тех случаях, когда поверхность опухоли изъязвлена и можно взять отпечаток с изъязвленной поверхности, не травмируя опухоль.
Трудности диагностики обусловлены многообразием клинических форм опухол. Так, иногда меланома может иметь внешний вид простой папилломы на широком основании, непигментированной, медленно растущей и не беспокоящей больного.
Только по косметическим соображениям подобные опухоли могут быть удалены хирургическим путем, а нерадикальное вмешательство приводит к быстрой диссеминации или рецидиву опухоли. Трудно диагностировать также небольшие опухоли, которые могут иметь самый разнообразный вид широких, плоских, неправильной формы, округлых или овальных образований, появляющихся без видимой травмы или после нее. Подобные опухоли можно принять за доброкачественные нейрофибромы.
Лечение
- Хирургическое удаление опухоли, ближайших тканей и лимфатических узлов.
- Радиотерапия — для уничтожения остатков метастаз. Также применяют для того, чтобы сделать клетки рака более чувствительным к химии.
- Химиотерапия — проводят локально в зоне поражения. На 4 стадии при метастазах, данный тип терапии является основным.
Национальные рекомендации по лечению
Лечение меланомы должно планироваться и проводиться в зависимости от степени распространения опухолевого процесса. Наиболее распространенным методом лечения данного злокачественного новообразования является комбинированный.
Существуют методы лекарственного лечения, включающие различные виды регионарной химиотерапии, особенно метод перфузии. При комбинированном методе лечения первый этап включает в себя близкофокусную рентгенотерапию.
Разовая доза рекомендуется в пределах 300-500 Р. Оптимальной суммарной дозой можно признать 10 000 – 12 000 Р.
Одним из условий облучения является включение в зону облучения окружающих опухоль тканей до 3 см от ее края.
Комплексная терапия включает в себя: облучение первичной опухоли (и регионарных метастазов, если он есть) на фоне внутривенного введения противоопухолевых антибиотиков; хирургическое удаление опухоли.
Второй этап комбинированного лечения меланомы кожи должен включить в себя: хирургическое (ножевое ли электрохирургическое) иссечение опухоли; одновременно с первичным очагом или спустя 2-3 недели иссекают лимфатические узлы зон регионарного метастазирования («лечебного», если там клинически определяются метастазы, или «профилактическое», если они не пальпируется).
В целом прогноз при меланоме неблагоприятный, 5-летнее выживание у больных без регионарных метастазов с гистологически верифицированным диагнозом редко превышает 40%, а при наличии регионарных метастазов – 10-15%.
Что такое меланома кожи по МКБ-10

Меланома кожи (МКБ 10 С43) – это онкологическое заболевание, которое встречается у людей разных возрастов. В структуре образования присутствуют клетки кожного пигмента. Оно внешне похоже на родинку или родимое пятно
На ранних стадиях такое заболевание поддается лечению, поэтому важно выявить его признаки в начале процесса малигнизации
Меланома согласно МКБ-10
Согласно морфологическому коду меланома является злокачественным образованием. Ее описание в международной классификации болезни представлено в рубрике СОО-D48 «Новообразования», в разделе СОО-С97 «Злокачественные новообразования», пункте С43-С44, параграфе С43. Идущая в коде следующая цифра уточняет локализацию меланомы.
- С43.0 – губы;
- С43.1 – веки;
- С43.3 – ухо;
- С43.4 – волосистая часть головы и шеи;
- С43.5 – туловище;
- С43.6 – верхние конечности;
- С43.7 – ноги;
- С43 8 – сразу на двух вышеперечисленных участках.
- С43 9 – неуточненная локализация.
В диагнозе обязательно указывают код и уточняют месторасположение меланомы.
Симптомы и признаки меланомы
Злокачественная опухоль зарождается при перерождении меланоцитов. Они вырабатываются под действием ультрафиолета. Количество этих элементов определяет цвет кожи человека. При развитии патологии наблюдается их атипичное деление. В зависимости от того, как протекает процесс, формируется та или иная форма.
| Название | Степень распространенности | Морфологические особенности |
| Поверхностно распространяющаяся | Диагностируется в 75% случаях | Развивается на участках неизменной кожи или из клеток родинок, родимых пятен. На теле появляется бляшка неровного темного цвета с неправильной асимметричной формой, неровными краями и признаками кератоза. Со временем горизонтально расположенная бляшка начинает расти вертикально |
| Узловатая | Диагностируется в 20% случаях | Появляется узел, внешне похожий на папиллому. В течение нескольких месяцев вдвое увеличивается и изъявляется, что создает предпосылки для кровотечений |
| Лентиго-меланома | Диагностируется в 10% случаях | Развивается там, где кожа в течение жизни постоянно подвергается ультрафиолетовому облучению. Возникают бляшки черно-коричневого цвета, растут очень медленно. В группу риска попадают люди преклонного возраста |
| Акральная | Редкое заболевание | Развивается на ложе ногтевой пластины и имеет вид черного пятна |
Диагностика
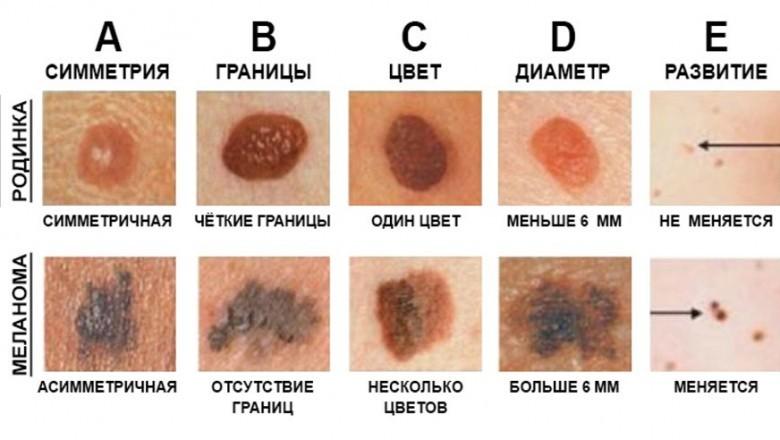
Наиболее эффективный метод ранней диагностики меланомы – это постоянное самообследование кожных покровов. Существует перечень признаков, которые напрямую указывают на наличие злокачественного образования.
Если на теле появилось пятно, похожее на родинку с несимметричной формой, фестончатыми краями и неравномерной окраской, то нужно незамедлительно обратиться к онкологу. Быстрый рост бляшки, выпадение волос с ее поверхности, появление процесса шелушения, зуда, жжения, кровоточивости, трещин, изъявлений – все это является поводом для беспокойства.
Подтвердить диагноз помогут лабораторные диагностические исследования. С поверхности опухоли берутся мазки-отпечатки, пунктируется увеличенный лимфатический узел, ближе всего расположенный к предполагаемой меланоме, производится эксцизионная биопсия и последующее гистологическое исследование биологического материала.
Методы лечения меланом
При подтверждении диагноза требуется немедленное хирургическое удаление пораженного участка.
При помощи скальпеля выполняют иссечение опухоли вместе с окружающими ее тканями (с припуском на пять сантиметров), с подкожной клетчаткой и подлежащей фасцией. Потом осуществляется пластика.
Если во время диагностического обследования подтверждается наличие метастаз в региональных лимфатических узлах, то их тоже удаляют.
Важно
В случае невозможности проведения хирургической операции по жизненным или медицинским показаниям больному назначают лучевую терапию. Ее могут применять и после операции, если во время нее было произведено удаление метастазов большого размера. Такая тактика лечения помогает предотвратить развитие рецидива.
Пациент по завершении терапии проходит пожизненное наблюдение у онколога.
Пигментный невус у ребенка
У новорожденных детей часто кожа не имеет заметных глазу образований, но с ростом тела, увеличивается площадь кожных покровов, и невусы приобретают оформленный внешний вид. В возрасте 5-10 лет родинки проявляют себя в виде уплотнений разной формы и величины, имеющих коричневый оттенок. Некоторые врачи называют это образование ювенильной меланомой.
Родинка у ребенка представляет собой бляшковидное, сферическое образование, отграниченное от прилегающих тканей, диаметр: 0,5-0,7 см. Характерным признаком является ангиоматоз (выраженность капилляров). Кожный покров поверхности образования истончен
Требует крайне осторожного обращения, потому, что травматизация может активировать механизмы злокачественного перерождения
Хирургическое лечение
Если у вас все же имеется пигментный невус, удаление его лучше всего проводить, как уже было сказано, хирургическим путем.
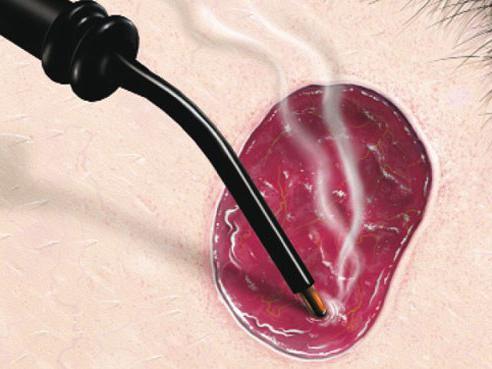
Операцию проводят под местной или общей анестезией. Пигментное пятно иссекается в пределах здоровых тканей (для профилактики рецидива, так как в близлежащих тканях могут оставаться опухолевые клетки; отступ от пигментного пятна обычно составляет около 5 сантиметров). Обязательно провести тщательный гемостаз с контролем, так как клетки пигментного пятна могут попасть в кровоток, что создаст условия для метастазирования. После удаления участка кожи проводится тщательная обработка операционной раны (с целью удаления клеток невуса, которые могли остаться в ране). После этого рана ушивается асептическими швами и заживает примерно в течении недели-двух.
Вероятность рецидива (при отсутствии метастазирования) минимальна. Высокий процент нормального перенесения послеоперационного периода и выздоровления. Обязательна консультация педиатра-онколога, если развился пигментный невус у ребенка, так как операция может нанести значительный вред детскому здоровью.
Группа меланомоопасных невусов
Как было сказано, не все невусы подвергаются перерождению. Однако существует определенная группа пигментных скоплений, которая озлокачествляется практически в 100% случаев. К ним относятся пограничный пигментный невус (располагается на границе эпидермиса и дермы, склонен к повреждениям), голубой невус (имеет характерную окраску, слегка возвышается над поверхностью кожи, проявляется, в основном, у азиатов), невус Ота (имеет вид черно-синюшных пятен, располагается преимущественно на лице), гигантский волосяной пигментный невус (врожденный, проявляется уже у детей, обладает интенсивным ростом относительно роста малыша). Диагностика данных невусов обычно не составляет труда, однако лечение не всегда простое и требует при этом тщательно проведенной предварительной диагностики.
Все данные невусы, при их выявлении, нуждаются в немедленном лечении, так как в случае несвоевременной диагностики и лечения перерастают в меланому.
Дополнительные методы удаления пигментных невусов
Помимо хирургического вмешательства, существует несколько дополнительных методик, которые помогут устранить пигментный невус. Удаление его проводится при помощи криодеструкции, электрокоагуляции и использования лазера.
Криодеструкция предполагает использование локальной заморозки (с применением жидкого азота) и последующим удалением поврежденных тканей.
При электрокоагуляции область пигментного пятна прижигается электрическим током, вызывая внутридермальную коагуляцию белковых молекул. После этого поврежденный участок ткани подвергается удалению. Плюсом данного метода является малокровность (за счет запаивания сосудов) и минимальный риск попадания в кровоток меланоцитов и опухолевых клеток.
Лазер является одним из последних новшеств в удалении пигментных пятен. Операция безболезненная, не требует применения наркоза и гемостаза. Меланоциты повреждаются при помощи инфракрасного излучения лазера (запускаются процессы перекисного окисления, повреждающие органеллы), после чего рассасываются.
Лечение меланомы. 5 лет жизни одного человека
Этот пост рассказывает о пяти годах жизни человека у которого была обнаружена меланома. Я до последнего надеялся на благополучный исход, но к сожалению надежды не оправдались. Очень хочется, чтобы эта выписка из больничного листа (а это не рассказ — это сухие факты) помогла кому-то более пристально приглядеться к своим родным и близким, да и к себе тоже.
Зачем это все публикуется? Дело в том, что я считаю страх одним из основных жизненных мотиваторов.
Мы все чего-то боимся: штрафов, полиции, болезней, налоговой инспекции, кары Божьей… И каждый из этих страхов мотивирует нас к совершению определенных поступков (кого-то в большей степени, а кого-то в меньшей).
За последние пару месяцев я уже несколько раз сталкивался с людьми, которые, имея на коже «подозрительный» невус, категорически не хотели идти к врачу.
Вот наглядный и свежий пример:
И вот хорошо, если у человека вопросы возникают и он адекватно и правильно на ответы реагирует, а ведь есть те, кого совершенно убедить невозможно, ну никак.
Ну и, конечно, огромную лепту в отсутствие понимания пациентом серьезности своей болезни вносят наши врачи, успокаивая и не доводя полной информации до человека. Да и действия некоторых эскулапов граничат с идиотизмом:
И это все происходит не в 1917, а в 2013 году.
То есть везде: в интернете, по телеку, в газетах разъясняют что такое меланома, как надо удалять родинки, чем чревато «прижигание и выжигание», а ВРАЧИ один хрен продолжают пользоваться «дедовскими» методами.
Обратите внимание
И вообще не факт, что у молодого человека нашли базально-клеточный рак — я уже встречал случай, когда наши «светилы» перепутали рак шитовидки с меланомой. И никакой ответственности.
Всё, это я что-то «разбушевался». Извиняюсь.
Вот, собственно, что может принести в вашу жизнь родинка (или пигментное образование на коже), почему следует внимательно относиться к своим любимой кожным покровам, а в случае появление «диагноза» сделать всё, чтобы остановить болезнь в самом начале.
Светлана
Клинический диагноз: С43.5 Меланома кожи спины T3bN0M0, IIB.
Состояние после хирургического лечения (мар. 2011). Прогрессирование: мтс. в подмышечные л/у справа.
Состояние после хирургического лечения (сен. 2011). Состояние после адъювантной иммунохимиотерапии. Прогрессирование: мтс. в л/у шеи слева.
Состояние после хирургического лечения и ДЛТ (фев.- апр. 2012).Прогрессирование: метастазы в мягкие ткани, молочные железы, печень, забрюшинные лимфоузлы. Прогрессирование после комбинированного лечения (химиотерапия, трагетная терапия, авг. 2012 – декабрь 2014).Прогрессирование после иммунотерапии ипилимумабом.
Прогрессирование после иммунотерапии ниволумабом.
Заключение:
17.03.2011 — иссечение меланомы кожи спины, костромской ООД . Дополнительного лечения не получала. Наблюдалась. В сентябре 2011 заметила увеличение л/у в подмышечной области.
Профилактические меры
 В большинстве случаев этот недуг можно предотвратить, стоит лишь следовать данным рекомендациям:
В большинстве случаев этот недуг можно предотвратить, стоит лишь следовать данным рекомендациям:
- следите за дозой ультрафиолета. Не злоупотребляйте солярием, избегайте солнечных ожогов. Людям, у которых уже есть пигментные пятна, желательно меньше находиться на солнце, закрывать невусы пластырем или парео;
- делайте домашнюю работу в перчатках, так вы уменьшите контакт с химическими веществами, способствующих развитию рака кожи;
- откажитесь от канцерогенов (курение, приём готовой еды, газировок);
- не давайте коже сохнуть, пользуйтесь специальными увлажняющими кремами, перед использованием обратитесь за помощью к дерматологу;
- не допускайте механических повреждений уже имеющихся родинок. Если родимое пятно постоянно трётся об одежду, повреждается, как бы вы ни старались, то лучше от него избавиться. Не откладывайте в долгий ящик процедуру, потому что маленькое образование может превратиться в огромную проблему для вашего здоровья;
- своевременно лечите дерматологические заболевание, потому что любая кожная инфекция может спровоцировать перерождение доброкачественной опухоли в злокачественное;
- если у вас врождённые невусы, то стоит систематически посещать дерматолога, следить за их состоянием чаще, чем другим людям, не имеющих таких дефектов;
- образование поменяло цвет, форму, появились кровянистые выделения? Это сигнал для вас, посетите доктора.
У многих людей врачи обнаруживали пигментный невус. Каждый человек должен знать о существовании такого заболевания, ведь оно может переродиться в злокачественное образование.
Чтобы этого не случилось, нужно своевременно проверять все свои родинки, удалять их при необходимости.
https://youtube.com/watch?v=SGUrQxJcHrs
Диспластические невусы
Диспластические невусы, или невусы Кларка развиваются как врожденные или приобретенные (что называется, «пятьдесят на пятьдесят»). В подавляющем большинстве случаев малигнизируются (примерно в 90-95% клинических ситуаций) на определенном этапе жизни пациента. Потому требуется немедленное лечение, как только гистологически будет подтверждено диспластическое происхождение родинки. Огромное значение в деле возникновения невуса играет отягощенная наследственность. Крайне редко на теле пациента возникает более одного подобного новообразования, но все же возможно и такое. Диспластические родинки имеют неравномерную окраску, неправильную форму и небольшие размеры (редко достигают даже сантиметра). 
Типы пигментных невусных образований
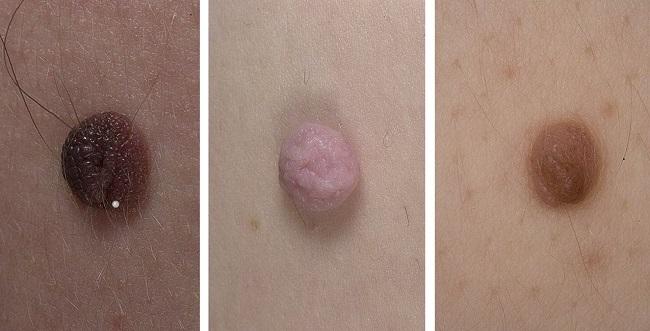 Остановимся подробнее на особенностях самых распространенных или наиболее опасных типов.
Остановимся подробнее на особенностях самых распространенных или наиболее опасных типов.
Пограничный
Пограничный пигментный невус, синонимом которого является юнкциональный – начальный этап развития кожного поражения. Он локализуется в самом верхнем слое кожного покрова — эпидермисе. Образование врожденное или приобретенное. Нередко оно развивается в детском и юношеском возрасте, локализуясь на ладонях или стопах.
При микроскопическом анализе видны хорошо очерченные скопления, называемые гнездами, невоцитов в нижнем эпидермальном слое на границе с дермой, откуда и происходит название. Этот тип является меланомоопасным, поскольку может нередко перерождаться в злокачественную опухоль.
Внутридермальный
Самая распространенная форма пигментных пятен – внутридермальный пигментный невус. Иначе его называют «отдыхающим», неактивным, родинкой или родимым пятном. Он характеризуется разнообразием форм и окрашивания. Родинка – самое распространенное доброкачественное образование.
Она имеет вид плоской бляшки диаметром до полусантиметра, любых оттенков коричневого цвета, равномерно окрашена, с плотной текстурой, округлой формой и четко видимыми границами. Наружный слой такого образования может быть выпуклым, в виде бородавки или полушария. В таком случае образуется папилломатозный меланоцитарный пигментный невус кожи.
Невоциты располагаются в глубине дермы, ее среднем и нижнем слоях, образуя там скопления. Клетки имеют разную форму и довольно крупные размеры. Если они имеют мелкие ядра, расположенные в виде розеток, это подтверждает доброкачественную природу образования. Интрадермальный пигментный невус бывает виден при рождении или появляется в раннем возрасте.
Сложный
Такой невус локализуется и в верхнем слое кожи — эпидермисе, и в среднем — дерме. Он определяется на поверхности кожи в виде выступающей бляшки или папилломы (бородавки). Гнездные скопления невоцитов находятся в месте контакта верхнего и среднего слоев кожи.
Если они начинают распространяться вглубь, в толщу дермы, говорят, что невус созревает. Это доброкачественный процесс. Невоциты, лежащие в верхнем слое кожи, менее зрелые, что увеличивает их способность к озлокачествлению. Они достаточно большие, имеют кубическую форму, синтезируют меланин и формируют скопления в виде гнезд.
В глубоких слоях залегают зрелые невоциты, они мельче и накапливают меньшее количество меланина, поэтому их цитоплазма светлее. Растут они с образованием тяжей. Самые зрелые невоциты располагаются в середине новообразования, они имеют веретенобразную, вытянутую форму.
Эти клетки складываются в пучки, напоминающие ткань периферических нервов. Сложные невусы в виде папиллом или полипов обычно содержат много сосудов.
Причины становления невусов
Факторы становления родинок многообразны. Как показывают исследования вероятных причин возникновения, речь идет о полиэтиологическом и многофакторном состоянии. Среди факторов возникновения невусов можно назвать:
- Врожденные особенности. В данном случае идет нарушение внутриутробного развития плода. Поскольку в большинстве случаев приходится говорить о врожденных родинках, дефекты развития составляют до 60-70% всех клинических случаев появления родимых пятен.
- Наследственность. Не секрет, что описываемые новообразования могут передаваться по наследству. Это не означает, что человек непременно станет носителем родинок, однако если в роду были «больные» невусами, с большой долей вероятности пятна появятся также и у потомков. Количество неоплазм напрямую зависит от ближайших родственников по восходящей линии (отца, матери, бабушек, дедушек). Передаются лишь врожденные невусы. Те, что появились в течение жизни (в фенотипе), не наследуются. Если родинки были и у отца, и у матери, возможно множественное поражение пигментными пятнами. При этом вероятность малигнизации (перехода в злокачественную форму) одной или нескольких родинок возрастает в разы.
- Воздействие на дермальный слой УФ-излучения. Суть данного фактора заключается в интенсивном воздействии на дерму ультрафиолетового излучения. Оно приводит к активной выработке меланотропного гормона. Чем интенсивнее воздействует волна на кожу, тем больше меланоцитов синтезируется в базальном слое кожного покрова. Вместо нормального загара возникает патогенный процесс, который вполне может окончиться злокачественной реакцией. Чаще страдают представительницы слабого пола после 30 лет и пожилые пациенты обоих полов. Указанного типа родинки являются приобретенными.
- Гормональный дисбаланс. Приводит к формированию небольших родинок (как правило, пятна редко превышают половину сантиметра). Часто такие новообразования дермы имеют эндогенный характер (внутридермальный пигментный невус). Такого рода неоплазмы крайне редко подвергаются злокачественной трансформации, потому могут быть названы условно благоприятными как в плане лечения, так и в плане прогноза при интенсивном росте (который встречается крайне редко). В деле становления пятен роль играет меланотропный гормон и иные активные вещества, что наглядно показывают все существующие исследования. Гормональный фактор в вопросе становления пигментных и беспигментных образований до сих пор не изучен до конца.
- Травмы дермы, в том числе длительные механические микроповреждения тканей кожи приводят к возникновению невусов крайне редко. Возможно бесконтрольное деление тканей кожного покрова в случае слабой иммунной реакции на начавшийся пролиферативный процесс (ускоренное деление клеток кожи).
- Бактериальное, вирусное поражение наружных слоев дермы и ее средних слоев. В данном случае возникают внутридермальные новообразования, спровоцированные проникновением в толщу кожи папилломатозных вирусов (в основном) и вирусов герпеса (несколько реже). В исключительных случаях пальму первенства берут пиогенные бактерии (стафилококки и стрептококки). Однако лидером остается вирус папилломы человека, видов которого насчитывается не одна сотня.
Соответственно можно говорить о следующих группах повышенного риска:
- Лица с отягощенной наследственностью, особенно если имела место меланома или базальный рак.
- Женщины после 30 лет.
- Пожилые люди (вне зависимости от пола).
- Лица, профессионально занятые работой, сопряженной с постоянным пребыванием на солнце.
- Люди, страдающие заболеваниями эндокринного профиля.
- Пациенты с ослабленным иммунитетом.
У этих людей также повышается вероятность развития столь опасного заболевания, как меланома (рак кожи), которая является одним из лидеров по смертности.
https://youtube.com/watch?v=MyWYv8INkZA
Профилактика малигнизации
Чтобы родинка не трансформировалась, необходимо придерживаться нескольких несложных рекомендаций:
- Исключить механическое повреждение тканей невуса (для этого рекомендуется носить свободную одежду).
- Не пребывать на солнце долгое время.
- Исключить посещение солярия.
- Отказаться от проведения отпуска в экваториальных областях.
Невусы многообразны по характеру и степени опасности. Во всех случаях рекомендуется проявить максимум бдительности.
ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ (D10-D36)
Исключены:
- доброкачественные новообразования уточненных малых слюнных желез, которые классифицируются в соответствии с их анатомической локализацией
- доброкачественные новообразования малых слюнных желез БДУ (D10.3)
Включены: морфологические коды M912-M917 с кодом характера новообразования /0
Исключен: голубой или пигментированный невус (D22.-)
Исключены:
- доброкачественное новообразование жировой ткани брюшины и забрюшинного пространства (D17.7)
- мезотелиальной ткани (D19.-)
Включены:
- кровеносного сосуда
- суставной сумки
- хряща
- фасции
- жировой ткани
- связки,кроме маточной
- лимфатического сосуда
- мышцы
- синовиальной оболочки
- сухожилия (сухожильного влагалища)
Исключены:
хряща:
- суставного (D16.-)
- гортани (D14.1)
- носа (D14.0)
соединительной ткани молочной железы D24
гемангиома (D18.0)
новообразования жировой ткани (D17.-)
лимфангиома (D18.1)
периферических нервов и вегетативной нервной системы (D36.1)
брюшины (D20.1)
забрюшинного пространства (D20.0)
матки:
лейомиома (D25.-)
связки любой (D28.2)
сосудистой ткани (D18.-)
Включены:
- морфологические коды M872-M879 с кодом характера новообразования /0
- невус:
- БДУ
- голубой
- волосяной
- пигментный
Включены: доброкачественные новообразования:
- волосяных фолликулов
- сальных желез
- потовых желез
Исключены:
- доброкачественные новообразования жировой ткани (D17.0-D17.3)
- меланоформный невус (D22.-)
Молочной железы:
- соединительной ткани
- мягких тканей
Исключены:
- доброкачественная дисплазия молочной железы (N60.-)
- кожи молочной железы (D22.5, D23.5)
Включены:
- доброкачественные новообразования матки с морфологическим кодом M889 и кодом характера новообразования /0
- фибромиома матки
01 Авг 2019
22
Причины появления невусов
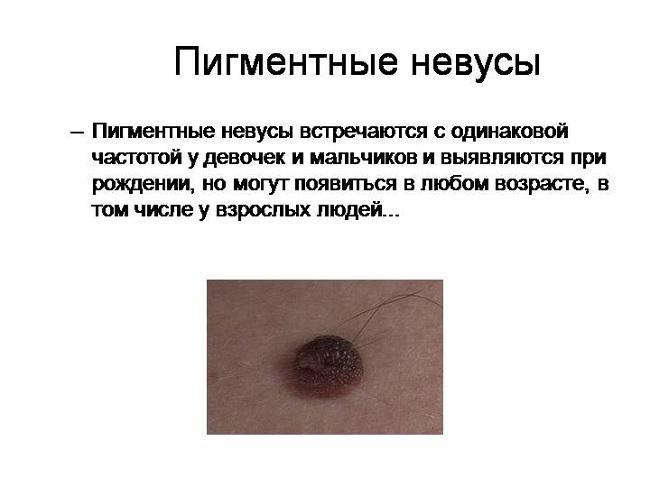 Пигментный невус (входит в МКБ-10) представляет собой пятнышко или узелковое образование на коже, которое имеет коричневый оттенок. Точные причины его появления неизвестны. Считается, что предрасположенность к меланоцитному невусу генетически заложена внутриутробно.
Пигментный невус (входит в МКБ-10) представляет собой пятнышко или узелковое образование на коже, которое имеет коричневый оттенок. Точные причины его появления неизвестны. Считается, что предрасположенность к меланоцитному невусу генетически заложена внутриутробно.
Его возникновение провоцирует влияние различных факторов:
- генетическая предрасположенность;
- влияние радиации;
- систематическое воздействие ультрафиолетовых лучей на кожный покров женщины, которая вынашивает плод;
- использование пероральных контрацептивов перед зачатием;
- употребление гормональных лекарств, когда женщина находится в положении;
- гормональные сбои, которые происходят в организме будущей мамы;
- ежедневное употребление продуктов с большим содержанием красителей, консервантов и других вредных веществ;
- злоупотребление алкогольных напитков, курение женщины за несколько лет до зачатия;
- инфекционные болезни половых органов, мочевыводящих путей хронического характера;
- наличие венерических патологий.
Лечение
Лечение показано при диспластических, узловатых и гигантских пигментированных невусах из — за их возможной малигнизации • Показания к иссечению любого пигментированного образования •• Изменение цвета, размера, формы и консистенции •• Болевой синдром •• Регионарная лимфаденопатия • Дальнейшую терапию после эксцизионной биопсии с участком здоровой кожи назначают, исходя из результатов гистологического исследования и локализации образования.
МКБ-10 • D22 Меланоформный невус • I78.1 Невус неопухолевый • Q82.5 Врождённый неопухолевый невус
Приложение. Стёрджа–Уэбера синдром (185300) относят к факоматозам, характерна триада: врождённая кожная ангиома (пылающий невус), обычно по ходу тройничного нерва, чаще односторонняя; гомолатеральная менингеальная ангиома с кальцинозом и неврологическими признаками; ангиомы сосудистой оболочки глаза, часто с вторичной глаукомой; при неполных формах возможны любые два или более признаков, иногда с ангиомами другой локализации « энцефалотригеминальный ангиоматоз « Стёрджа–Уэбера болезнь « невоидная аменция.
Особенности пигментного невуса: что нужно знать о подобной проблеме
Пигментный невус или же просто невус представляет собой доброкачественную неопластическую структуру, локализованную в области кожи (дермального слоя) рук, ног, паха, лица, губ, конъюнктивы. Код пигментного невуса по МКБ-10 — D22. Таким образом, официальная медицина признает возникновение родинок (родимых пятен) патологическим процессом. Однако это не причина для паники. Дермальные образования подобного рода крайне редко требуют специализированного лечения. Однако при определенных условиях возможна трансформация (преобразование) неоплазмы в злокачественную форму. Это так называемые пограничные родинки, несущие потенциальную возможность малигнизации.  Что же нужно знать о столь непростом патологическом состоянии, которое способно стать опасным для жизни и здоровья?
Что же нужно знать о столь непростом патологическом состоянии, которое способно стать опасным для жизни и здоровья?
Профилактика развития и озлокачествления пигментных новообразований
Для того чтобы предотвратить появление новых пигментных пятен и не дать им трансформироваться в злокачественную опухоль, следует использовать комплекс некоторых мероприятий, которые помогут сохранить их в относительно стабильном состоянии.
В первую очередь следует избегать избыточной инсоляции. Ультрафиолетовые лучи провоцируют активацию меланина и развитие меланоцитов. При чрезмерной инсоляции возможно перерождение пятна, а также образование новых. Для защиты можно использовать специальные защитные кремы, однако наносить их следует крайне аккуратно, стараясь не повредить бляшку.









