Псориаз фото, симптомы, лечение 90159 41
Содержание:
А может не только
Теория паразитарная и инфекционная. Единого возбудителя псориаза ученые пытались найти давно, для чего проводились многочисленные исследования. В 19-м веке якобы удалось обнаружить некий паразитарный гриб, который является возбудителем псориаза. Однако, версия эта в дальнейшем не нашла своего подтверждения.
Влияние инфекционных заболеваний на возникновение и течение псориаза, напротив, имеет место быть. Так, большая часть больных обращается за врачебной помощью в весенне-осенний период, когда заболеваемость простудными инфекциями наиболее распространена. Доказано, что псориаз может проявиться (возникнуть рецидив болезни) после перенесенной ангины, гриппа, катара ВДП. Чаще всего псориазу сопутствует хронический тонзиллит (90%). По мнению ученых инфекционные заболевания ослабляют иммунитет человека, влияют на состояние его вегетативной системы, что в конечном итоге отражается на течении болезней кожных покровов.
Помимо приведенных в статье теорий возникновения псориаза есть ещё несколько обоснованных или только предположительных версий возникновения псориаза. Так генетическая предрасположенность называется одной из главных причин возникновения данного дерматоза, аллергическая реактивность тоже выдвигается как одна из теорий начала развития заболевания, версия иммунологическая также рассматривается в ходе изучения этиологии псориаза. Однако ни одна из теорий до сих пор так и не была полностью доказана.
С этим материалом так же читают:
Когда есть нужная мазь, псориаз будет побежден!
Экзема. Народные средства лечения
Лечение псориаза в Москве
Заболевание экзема у подростков: причины, симптомы, лечение
Причины экземы
Паразитарные заболевания
Лечение мозолей на ногах
Васкулит кожи
Чрезмерная пигментация
Экзема, дерматит… Что мы знаем о болезнях
Лечение перхоти народными средствами
Экзема ушей
Псориаз подошвенный
«Делаем ноги»! Или избавляемся от микоза на
Экссудативный псориаз
Себорейный дерматит
Чесотка у человека
Средства против прыщей
Грибковые поражения кожи
Болезнь заусенцев
Клиническая картина заболевания
Для пустулезного псориаза генерализованной формы характерно острое начало:
- У пациентов резко поднимается температура тела;
- Появляется озноб, лихорадка;
- Внезапно возникает интенсивная гиперемия в любом участке кожного покрова;
- На месте эритематозных пятен – жжение и болевые ощущения.
Практически сразу на фоне эритемы заявляют о себе характерные небольшие пузырьки, заполненные прозрачной жидкостью – такие сыпные элементы быстро мутнеют и превращаются в пустулы.
Со временем такие образования все больше воспаляются, увеличиваются в размерах, сливаются между собой, образуя единые сыпные очаги. В таких областях пустулы вскрываются, из них вытекает экссудат, кожа покрывается корками – чешуйками, интенсивно шелушится, сохнет.
После активного прогресса пустулезный псориаз немного успокаивается – новых сыпных элементов не образуется, кожа шелушится, инфильтрована. На этапе регресса воспалительный процесс стихает окончательно, бляшки начинают «зазрешаться» от центра к периферии, после их удаления остаются депигментированные пятна разного размера.
Генерализованная форма пустулезного псориаза поражает, в том числе, ногтевые пластины. Сначала они утолщаются, меняют цвет (становятся серовато-желтыми), после – крошатся, ломаются либо вовсе отпадают. На ногте появляются мелкие выемки, он становится похожим на наперсток. Под ногтевой пластиной определяются пустулы, величиной с булавочную головку. Часто ноготь полностью растворяется.
Страдает от генерализованного псориаза пустулезной формы и волосистая часть головы – сыпные элементы располагаются за ушами, на лбу, вдоль линии роста волос.
От характера течения, скорости распространения пустул зависит степень тяжести и исход исследуемого заболевания. В ряде клинических случаев ГПП приводит к летальному исходу.
Диагностика
При выявлении первых признаков воспалительного процесса эпидермиса необходимо обратиться на консультацию к дерматологу. Специалист диагностирует пустулёзный псориаз по специфической триаде признаков:
- Феномен кровяной росы. Даже небольшое механическое воздействие в области воспаления приводит к появлению кровяной росы.
- Феномен стеаринового пятна. При поскабливании папулы появляются чешуйки, которые легко снимаются стружкой.
- Феномен терминальной плёнки. После снятия чешуек образуется красная блестящая поверхность.

 Квалифицированный специалист сможет поставить диагноз на первом осмотре
Квалифицированный специалист сможет поставить диагноз на первом осмотре
По описанным признакам дерматолог может поставить предварительный диагноз. Дополнительно используются следующие методики:
Опрос пациента
Важно выяснить, когда появились первые симптомы, что им предшествовало. Специалист интересуется, не сталкивались ли с подобной проблемой родственники пациента.
Общие анализы крови и мочи
Исследование помогает определить наличие сопутствующих заболеваний у пациента.
Биопсия кожи. Позволяет выявить, присутствует ли в области воспаления патогенная микрофлора.
Пустулёзный псориаз должен быть дифференцирован с атопическим дерматитом, красным плоским лишаем, папулёзным сифилидом. Дополнительно специалист может назначить анализ крови на ревматоидный фактор и антитела на ВИЧ.
Основные факты
Псориаз изучают множество различных медицинских заведений всего мира. Известно, что возбудителями недуга являются собственные клетки организма человека. От него страдают около 2% населения земного шара. По сведениям ВОЗ, в 2016 г. в мире зарегистрировано около 100 млн. человек с псориазом. Истинный масштаб распространения заболевания намного шире, поскольку в России и странах бывшего СССР, только половина больных с диагнозом псориаз состоит на диспансерном учете, а многие не обращаются к специалистам, предпочитая лечиться народными средствами. Заболевание изучено, но не разгадано. Его официально считают неизлечимым.
Проявляется болезнь такого типа немного выступающими пятнами на коже, характеризующимися сухостью и покраснением. Такие пятна называют псориатическими бляшками. Они обычно возникают сначала там, где больше всего происходит трение и давление – локти, колени, ягодицы.
Процесс течения обнаруженного недуга характеризуется сменяющими друг друга состояниями ухудшения и временного благополучия. Обострения могут выглядеть спонтанными, а могут быть вызваны проведением лечебных процедур или являться следствием стрессов, нарушений здорового питания, различных не связанных с псориазом инфекционных заболеваний.
Дерматология активно изучает эту болезнь кожи, классификация ее форм позволяет упростить диагностику и выбор метода терапии.

Псориаз бляшковидный, обычный
Как лечить экссудативную форму псориаза
Первое, что следует знать пациенту — любой псориаз неизлечим, особенно такая тяжелая форма, как пустулезный псориаз. Однако можно поддерживать устойчивый положительный эффект ремиссии в течение длительного времени. При правильной терапии больным удается избавиться от симптомов болезни на многие годы.
При лечении пустулезного псориаза очень важно выяснить причины, по которым развилась болезнь. Любые заболевания необходимо лечить изнутри
Если у пациента сахарный диабет, необходимо подобрать более эффективную терапию. При ожирении нужно посетить диетолога и кардинально изменить образ жизни. При заболеваниях эндокринной системы и иммунитета необходимы консультации соответствующих специалистов.
Для успешного лечения очень важно изменить образ жизни, поддерживать благоприятную обстановку дома и на работе. Стрессы провоцируют обострение заболевания
Для облегчения симптомов применяются специальные препараты, которые может назначить только врач. Они способствуют заживлению, уменьшают воспалительные процессы на коже.
Отличные результаты в лечении пустулезного псориаза показали препараты-ретиноиды и гормональная терапия в соответствии с индивидуальными особенностями пациента. Также больному назначается фотохимиотерапия и другие физиотерапевтические процедуры, ускоряющие регенерацию кожных покровов.

Любое заболевание кожи выглядит отталкивающе для окружающих. Кроме того, многие убеждены, что псориаз заразен. Это мнение ошибочно, но человек с высыпаниями на коже все равно вызывает у окружающих негативную реакцию.
Общая терапия
Для лечения экссудативного псориаза используются средства нескольких групп, чтобы оказать комплексное воздействие. Врач включает в терапию:
антигистаминные препараты (Супрастин, Кларитин, Эриус);
нейролептики (валериана, бром, элениум);
витаминные комплексы (особое внимание направлено на витамины группы Е, Д и С);
иммуносупрессоры (Циклоспорин);
цитостатики (Метотрексат).
Местная терапия
Для того, чтобы облегчить симптомы болезни на коже, применяются следующие препараты:
- мази и кремы с витамином Д-3, который ускоряет регенерацию тканей и способствует очищению кожи от корочек;
- мазь с дегтем и салициловой кислотой Акридерм. Данный препарат является препаратом комбинированного действия (включает гормон, антибиотик и противогрибкоое средство);
- гормональные мази Дипросалик или Элоком (назначаются в тяжелых случаях).

Пустулезный псориаз порождает у человека неуверенность в себе и психологические комплексы. Поэтому нередко требуются сеансы психолога, чтобы справиться с этим состоянием и вернуться к полноценной жизни.
Для лечения пустулезного псориаза необходимо постоянное наблюдение врача и контроль состояния организма. Только выполняя все рекомендации, можно добиться стойкого положительного эффекта.
Общие характеристики заболевания
В зависимости от типа псориаза его начало бывает резким или медленно прогрессирующим. Заболевание может появиться в любом возрасте у 1-3% населения, но большинство пациентов отмечает первое обострение до 40 лет (I тип), причем псориаз у женщин в среднем развивается в более раннем возрасте. Следующий пик заболеваемости приходится на возраст старше 40 лет (II тип). Некоторые исследования показывают бимодальное распределение — два пика заболеваемости — в возрасте 16-22 лет и в 57-60 лет.
Тяжесть состояния варьируется от нескольких бляшек до серьезного поражения с вовлечением большей части поверхности кожи. Треть пациентов имеют тяжелую (с участием более 20% поверхности тела) или умеренную (с участием 10-20% поверхности) форму болезни. Умеренный и тяжелый псориаз связан с нарушениями качества жизни.
У поражений существует тенденция к симметричному расположению. У 30% пациентов отмечается вовлечение суставов. Зачастую диагностика осложнена, так как распознать псориаз вследствие широкого спектра неспецифических клинических признаков не всегда возможно без лабораторных исследований. Общий дифференциальный диагноз включает атопический дерматит, себорею, отрубевидный, красный плоский и отрубевидный лишай, болезнь Боуэна.
Клинические признаки, полезные для идентификации расстройства, включают:
- Феномен Кебнера — появление новых псориатических поражений через несколько дней или даже недель после различных повреждений кожного покрова — ссадин, укусов, ожогов, царапин, давления, или заболеваний кожи — экземы, фоточувствительных расстройств, герпеса, лишая. Симптом характерен для прогрессирующей стадии расстройства, когда бляшки продолжают расти по периферии.
- «Псевдоатрофический ободок» Воронова — кольцо обесцвеченной морщинистой кожи вокруг псориатической бляшки. Он появляется в стационарной стадии, когда бляшки перестают расти и приобретают четкие границы.
- Симптом стеаринового пятна — когда чешуйки при соскабливании напоминают частички стеарина. Причины этого явления — паракератоз и рост количества липидов в роговом слое кожи.
- Появление терминальной плёнки — под чешуйками находится глянцевая кожа, напоминающая целлофан.
- Симптом Ауспица («кровяной росы» или точечного кровотечения) — после удаления чешуек в пределах бляшки под ними появляются небольшие кровоточащие точки.
Последние три симптома, которые можно наблюдать последовательно, объединяют в одно понятие — псориатическая триада.
https://youtube.com/watch?v=Uregyu-ZpGI
Среди ученых нет полного согласия по вопросу о классификации клинических вариантов, но, как правило, дифференциацию проводят на основании:
- морфологии высыпаний;
- степени воспаления;
- распределения узора поражений;
- степени участия поверхности тела;
- возраста начала;
- скорости распространения.
Не пустулезные варианты заболевания:
- бляшковидный (простой или вульгарный);
- псориаз волосистой части головы;
- обратный (изгибный или инверсный);
- каплевидный;
- экссудативный;
- псориаз ногтей;
- эритродермия;
- псориатический артрит.
Пустулезные (гнойничковые) варианты:
- генерализованный пустулезный псориаз фон Цумбуша;
- пальмоплантарный (ладонно-подошвенный);
- стойкий акродерматит Аллопо.
Обычно у пациентов отмечается одна форма псориаза кожи, хотя два разных типа могут возникать одновременно. Одна форма заболевания может перейти в другую или стать более тяжелой.
Типы псориаза
Какой бывает псориаз – один из самых распространенных видов кожных заболеваний? Патология встречается пустулезного и непустулезного типа.
Псориаз пустулезного типа

Если на коже появились небольшие воспаленные пузырьки, и они наполнены экссудатом, не распространяющим инфекцию на других людей, тогда высыпания считают пустулезными (экссудативными).
Пустулезный тип патологии может быть нескольких видов:
- Генерализованным. Тяжелая болезнь фон Цумбуша возникает внезапно и распространяется в виде пустул (эритем) по всему телу, трудно лечится.
- Генерализованным акродерматитом Аллопо с пустулезной сыпью, захватывающей кисти и стопы. Она вскрывается и образует эрозии диаметром до 5 мм, на которых появляются гнойные корочки.
- Локализованным акродерматитом Аллопо с очагами поражения на лобке.
- Герпетиформным импетиго с локализацией пустул под мышками и в паху, на внутренней поверхности бедер у беременных женщин.
- Пальмоплантарным или ладонно-подошвенным или псориазом Барбера. Протекает волнообразно, поражая пустулами стопы и кисти. После высыхания пустул образуются твердовато-плотные корки. Распространяются очаги при отсутствии или запоздалом лечении.
Псориаз непустулезного типа
Этот тип чешуйчатой сыпи встречается чаще всего и бывает двух видов
- вульгарным бляшковидным (обыкновенным). Проявляется в виде белесых чешуек на воспаленных и красных участках кожи. Бляшки сливаются, что приводит к образованию огромных очагов;
- эритродермическим или эритродермией псориатической. Может принять генерализованную форму из-за воспалительного процесса, шелушения и отслаивания больших участков кожи.
Какие болезни написаны на коже
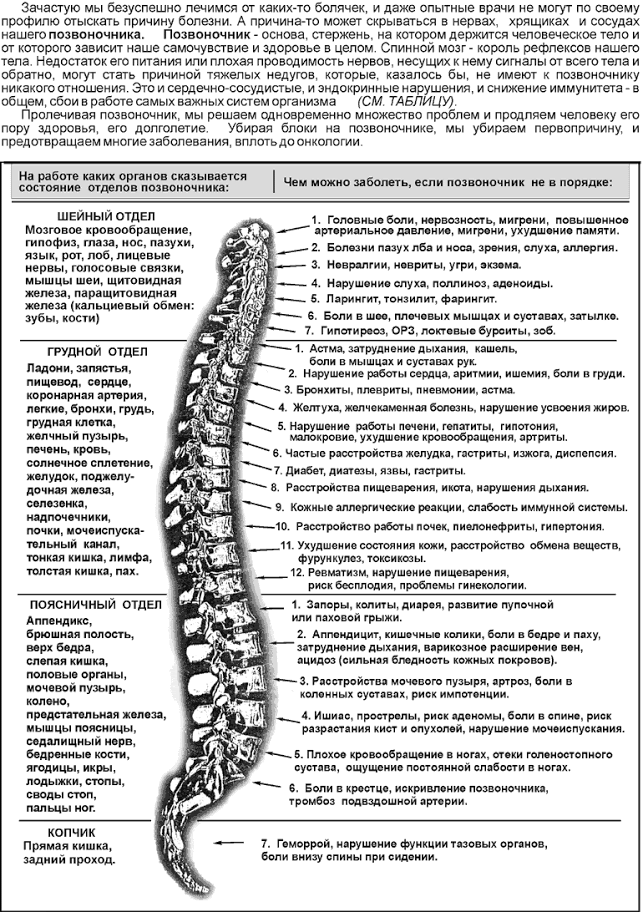
15 внешних симптомов, которые сигналят о проблемах с внутренними органами:
1. Кожа приобрела желтоватый оттенок — нужно срочно обследовать печень и желчный пузырь (возможен застой желчи и воспалительные процессы).
2. Молочная бледность может говорить о двух проблемах — анемии, связанной с дефицитом железа, а также о нарушении дыхания — болезнях легких и бронхов. Желательно сдать анализ крови и для начала пройти флюорографию.
3. Общая бледность в сочетании с синеватым оттенком — особенно носогубного треугольника и ногтей — явный сигнал проблем с сердцем. Срочно сделать ЭКГ и пробы с нагрузкой!
4. «Мраморная» кожа — говорит о ломкости сосудов и образовании подкожных гематом.
5. Вялая, дряблая — внешнее проявление хронических истощающих системных заболеваний.
6. Лоснящаяся — признак невротических расстройств.
7. Жирная — проявление гиперфункции сальных желез либо нарушение липидного (жирового) обмена. Хорошо бы обследовать пищеварительную систему и сдать развернутый анализ крови.
8. Красноватые пятна на лице и шее — чаще всего проявление аллергии — пищевой или лекарственной.
9. Высыпания красных крупных прыщей на лице и теле — либо проблемы с желудочно-кишечным трактом, чаще с кишечником, дающие интоксикацию, либо — проявление гиперандрогении (это переизбыток мужских гормонов).
10. Сухая кожа с восковатым отливом — признак хронического гастрита, язвы желудка или 12-перстной кишки. Неплохо бы сделать гастроскопию.
11. Участки сухой кожи на локтях — знак общего снижения иммунитета и авитаминоза, особенно нехватки витаминов группы В.
12. Участки «гусиной кожи» — проявление аллергии на лекарства, моющие средства или косметику.
13. Бледная, рыхловатая, слегка отечная, особенно на лице и икрах ног — сигнал почечных заболеваний и прочих неполадок с выделительной системой. Нужно сдать анализ мочи, биохимию крови и сделать УЗИ органов малого таза.
14. Серая, с землистым оттенком — говорит о почечной недостаточности.
15. Бугристая кожа с неровным цветом — реакция на переизбыток в организме шлаков и токсинов.
Только цифры
2 кв. м — такова в среднем общая площадь человеческой кожи.
От 7 до 11 кг — ее масса.
1 литр — столько в среднем пота выделяет человек в сутки. При физической активности — от 2 до 10 литров!
Кожные покровы на 72% состоят из воды.
Разные участки нашей кожи постоянно обновляются. За 15 — 20 дней мы полностью «сбрасываем кожу», меняя ее на новую.
Кстати
Наша кожа — это полноценный орган, который дополняет и дублирует функции разных внутренних систем. Она активно участвует в процессе дыхания, выведения, обмене веществ.
Проверь себя!
Кожа выдает наш биологический возраст
Есть простой тест для примерного определения биовозраста, который разработал американский ученый-геронтолог Рей Уолфорд.
Большим и указательным пальцами крепко сожмите кожу на тыльной стороне кисти руки на 5 секунд. Засекайте время по секундной стрелке, не «на глазок». Отпустив пальцы, посмотрите, за какое время побелевшая кожа вернется в исходное состояние:
5 секунд — вам около 30 лет;
8 секунд — около 40 лет;
10 секунд — около 50 лет;
15 секунд — около 60 лет.
Елена ИОНОВА, «Комсомольская правда».
Как отличить витилиго от лишая
- 1 Что представляет недуг и причины возникновения
- 2 Симптоматика витилиго
- 3 Отличие витилиго от лишая
Появление на коже светлых пятен вызывает тревогу. Это может быть витилиго или лишай. Следует понимать разницу в причинах возникновения обоих недугов, симптоматике и лечении. Поэтому образование пятен на теле — повод обратиться к врачу. Ведь витилиго возникает как вторичный симптом нарушений функций организма, в то время как лишай — заразное заболевание кожи, которое может быть отягощено вторичным инфицированием.

Что представляет недуг и причины возникновения
Витилиго возникает при дисфункции меланоцитов — клеток кожи, которые вырабатывают меланин, от которого зависит ее насыщенный и ровный цвет. Благодаря меланоцитам у человека появляется загар, поскольку таким образом организм отвечает на попадание солнечных лучей на кожный покров. Если в организме происходит сбой, часть меланоцитов перестает выделять меланин и участки покрова остаются без пигмента. Эти пятна и называются витилиго. Основными причинами появления недуга являются:
- сбои в работе иммунной системы;
- травмы и ожоги кожи, разрушающие меланоциты;
- недостаток в организме полезных микроэлементов, улучшающих процесс пигментации;
- постоянный контакт с вредными химическими веществами;
- эндокринные заболевания (особенно зоб, гипертиреоз и гипотиреоз);
- наследственность.
Симптоматика витилиго
 Витилиго – генетически обусловленный дефект меланоцитов.
Витилиго – генетически обусловленный дефект меланоцитов.
Болезнь локализуется по всему телу — на конечностях, лице, волосистой части головы, зоне паха, на плечах и спине. Основной симптом — появление белых пятен с четкими контурами. Витилиго не доставляет дискомфорта, кроме эстетического, поскольку ярко проявляется на загорелой коже. Не чешется, не шелушится и не мокнет. Однако в совокупности с недугом могут наблюдаться проявления псориаза, различные виды лишаев (например, отрубевидный лишай), облысение на пораженных участках, дисфункция органов пищеварения и печени. Симптомы кожной проблемы зависят от стадии болезни.
- Начальная или легкая. Характеризуется появлением одного белого пятна.
- Средняя. Появление большого количества пятнышек на обширном участке тела. Количество депигментированных участков кожи увеличивается.
- Тяжелая. Количество отметин увеличивается (как старых, так и образовавшихся новых), захватывая обширные участки. Кожа в этих местах неестественно белая или светло-розовая, могут выпадать волосы. При этом может быть обострение симптомов сопутствующего заболевания.
Отличие витилиго от лишая
Среди разнообразия видов лишая, внешне на витилиго похож отрубевидный или цветной и на белый. Эти лишаи также захватывает обширные участки кожного покрова, локализуются на спине, животе, под мышками, в шейной области, имеют белый или розовый цвет. Зуд отсутствует. Основные отличия витилиго от белого и отрубевидного лишая такие:
| Разновидность | Причины возникновения | Опасность заразится | Характеристика пятен | Степень шелушения |
| Витилиго | Дисфункция клеток меланоцитов | Не заразен | Белые или бледно-розовые, не выступают над поверхностью кожи | Отсутствует |
| Отрубевидный лишай | Грибок питироспорум | Заразен | Желтоватые, темно-розовые или красные, иногда выступают над поверхностью кожи | Незначительное |
| Белый лишай | Чрезмерная сухость кожи | Не заразен | Розовые, края возвышаются над кожным покровом | Присутствует |
Лечение
Лечение псориаза – это длительный и сложный процесс. К сожалению, поскольку псориаз является хроническим заболеванием, целью терапии является не излечение пациента, а достижение длительной ремиссии и профилактика возникновения обострений. Лечение зависит от стадии, формы и степени тяжести псориаза. Следует отметить, что комплекс лечебных мероприятий должен назначаться обязательно врачом-дерматологом и только после тщательного обследования пациента и верификации диагноза.
Диета. Лечение псориаза следует начинать с коррекции повседневного рациона пациента. Если говорить об общих рекомендациях, то людям с псориазом следует снизить количество белка в рационе и увеличить количество углеводов, за счет потребления овощей и фруктов. Также необходимо исключить те продукты, которые могут спровоцировать обострение псориаза: спиртные напитки, шоколад, различные острые специи, а также ограничить употребление чеснока и лука. Также стоит ограничить потребление жареного мяса и рыбы, копченостей.
Также при составлении оптимального рациона следует учитывать предрасположенность пациента к аллергии на какие-либо продукты и, по возможности, исключать их. Оптимальным рационом является употребление большого количества свежих и овощей и нежирных сортов мяса и рыбы в отварном виде.
Медикаментозное лечение. Для лечения псориаза используются фармацевтические препараты в различных формах выпуска: мази, таблетки, уколы и т.д.
Из наружных средств чаще всего назначают:
- Нафталановая мазь. При применении этой мази уменьшается раздражение кожи и исчезает зуд. Применять ее можно в стационарной или регрессирующей стадии заболевания, но, ни в коем случае, не в острой.
- Салициловая мазь. Размягчает чешуйки, покрывающие патологические элементы, что облегчает процесс всасывания других местных лекарственных средств.
- Антралин. Препарат, который замедляет патологическое деление клеток в псориатическом очаге.
- Дегтярная мазь. Обладает мощным противовоспалительным эффектом. Однако эту мазь нельзя наносить на лицо. Также применение дегтярной мази противопоказано при экссудативной форме псориаза.
- Местные глюкокортикостероиды. Являются самыми мощными противовоспалительными средствами. Лечение препаратами этой группы должно проводиться под тщательным контролем врача с обязательным соблюдением дозировок и кратности применения.
Помимо местных препаратов используется и системная терапия, когда лекарства назначают в форме таблеток или инъекций. Чаще всего назначают следующие препараты:
- Циклоспорин. Относится к группе иммунодепрессантов. Обладает подавляющим действием на систему иммунитета. Назначается только в тяжелых случаях, которые не поддаются другим методам терапии, так как имеет большое количество побочных эффектов и тяжело переносится.
- Метотрексат. Относится к цитостатикам. Его действие направлено на снижение скорости деления клеток, что приводит к уменьшению скорости развития псориаза и снижению шелушения. Применяется только в очень тяжелых случаях, при резистентности к другим методам терапии.
- Различные гомеопатические препараты (например, псориатен). К сожалению, данные препараты подходят не всем пациентам и не всегда оказывают необходимый эффект.
Фотохимиотерапия. Светолечение – один из основных методов терапии псориаза. Чаще всего назначается ПУВА-терапия – метод, сочетающий в себе светолечение и применение фотосенсибилизирующих препаратов. Метод довольно успешно применяется у большинства пациентов, но следует помнить, что ПУВА-терапия противопоказана при:
- Обострении какой-либо хронической патологии.
- Декомпенсированного сахарного диабета.
- Наличии большинства доброкачественных и всех злокачественных опухолей.
- Почечной или сердечной недостаточности.
- Острой инфекционной патологии.
В заключение стоит отметить, что псориаз – это сложное и до конца не изученное заболевание. Лечением его обязательно должен заниматься квалифицированный врач. Помните, что никакие чудодейственные методы, расхваливаемые в интернете, не помогут вам самостоятельно избавиться от псориаза.
Тоже самое можно сказать и о народной медицине – все ее методы принесут пользу только в комбинации с основными средствами терапии, которые назначил лечащий врач.
Таким образом, можно сделать вывод, что для достижения успеха в лечении пациент должен использовать только те методы, которые согласовал со своим лечащим врачом, а также соблюдать все его рекомендации. Только так можно добиться хороших успехов в лечении и длительной ремиссии псориаза.